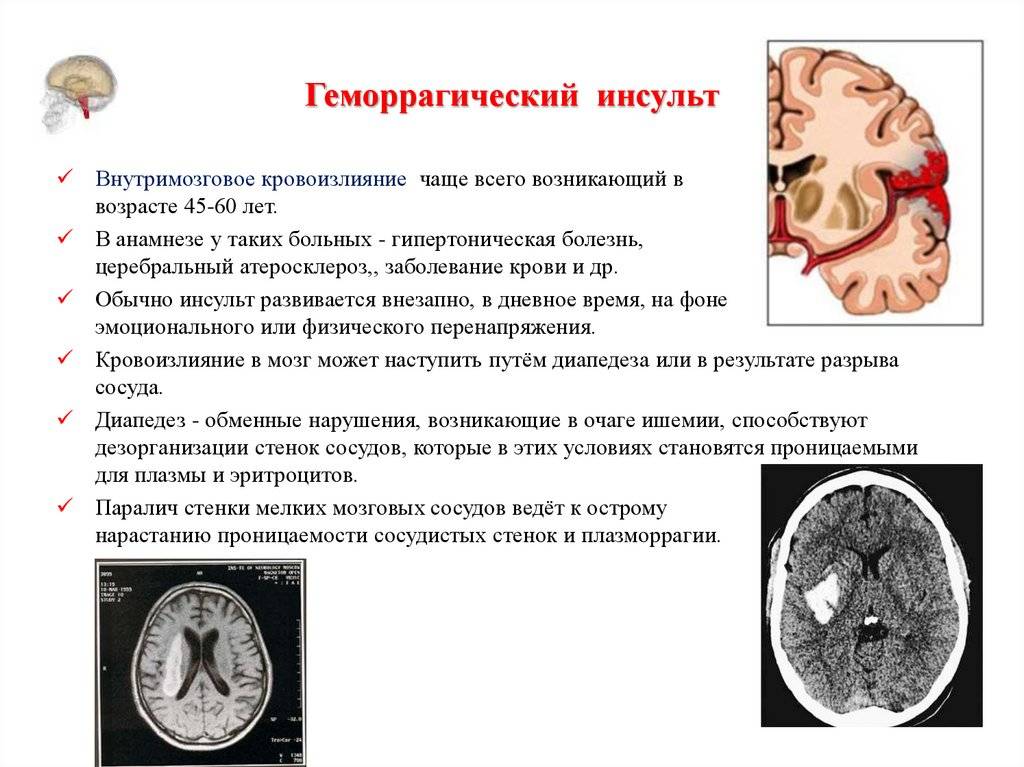
что нужно знать о сосудистом психозе |
Инсульт нередко оставляет последствия в виде нарушений психики, о чём близкие люди, ухаживающие за пациентом, обязательно должны иметь представление. Самыми страшными последствиями инсульта, как для самих пострадавших, так и для близких родственников, считаются сосудистый психоз и слабоумие.
Оба состояния развиваются не сразу, а как бы исподволь, незаметно, поэтому нужно внимательно следить за изменениями характера у вашего близкого. И если они начали появляться, следует вовремя обратиться к врачу. Сегодня мы подробнее поговорим о том, как на ранней стадии распознать проявления сосудистого психоза и что делать во время приступа. Поможет нам в этомангионевролог Первой городской больницы Архангельска Нина Минувалиевна Хасанова.
История одного пациента
– Наиболее запоминающейся для меня стала история одного пациента. Я расскажу её для того, чтобы родственники знали о возможности появления в будущем подобного расстройства у своих близких, перенёсших инсульт.
Этот мужчина поступил в больницу с нетяжёлым инсультом. После лечения вновь вернулся на любимую работу, и ничто тогда не предвещало, что последствия болезни однажды приведут его в психиатрическое отделение. До инсульта он был харизматичной личностью, человеком неуёмной энергии и жажды жизни, причем всё, что он делал, было направлено на созидание. После инсульта, незаметно для себя и окружающих, он начал меняться. Появились черты, которые не свойственны здоровому человеку. Сначала это была немотивированная агрессия: он придирался дома к близким, на улице и в транспорте – к посторонним людям. Находил у них плохие, как ему казалось, качества, подмечал неправильные поступки, пытался с этим бороться, делал замечания и учил жить.
Затем перестал справляться со своими обычными обязанностями на работе. К тому времени ему исполнилось 70, и сотрудники, не ущемляя его самолюбия, проводили мужчину с полагающимися почестями на пенсию.
Время шло, и всё больше менялось его поведение, портился характер. Но именно потому, что изменения происходили медленно, родственники их долго терпели, объясняя тем, что он устал, немного недомогает, ему просто требуется отдых, и он, столько лет отдавший работе, переживает уход на пенсию… Но однажды ситуация превратилась в психиатрическую: развился психоз, потребовалась помощь психиатра и лечение препаратами, которые купируют психиатрическое проявление болезни.
Но именно потому, что изменения происходили медленно, родственники их долго терпели, объясняя тем, что он устал, немного недомогает, ему просто требуется отдых, и он, столько лет отдавший работе, переживает уход на пенсию… Но однажды ситуация превратилась в психиатрическую: развился психоз, потребовалась помощь психиатра и лечение препаратами, которые купируют психиатрическое проявление болезни.
Однако этой ситуации можно было избежать. На ранней стадии сосудистого психоза это состояние можно контролировать с помощью лекарств, которые назначает врач-психиатр. Они помогают справиться с проблемой агрессии и возбуждения. Главное – вовремя заметить изменение личности у вашего близкого. Ещё раз обращу внимание: сразу после перенесённого инсульта о вероятности психоза мы сказать не можем… Что же делать, если эти изменения для вас стали очевидны? Следует обратиться к врачу. Пусть даже сначала к врачу общей практики, к терапевту, к неврологу, то есть к тому специалисту, который на основании медицинских знаний сможет оценить тяжесть состояния больного и объём требуемой медицинской помощи. Можно напрямую обратиться к психиатру.
Можно напрямую обратиться к психиатру.
Надо знать, что пациент, перенёсший сосудистый психоз, становится совершенной обузой даже не для себя, а для своих родственников. Кроме того, его близкие, соседи подвергаются реальной опасности и, безусловно, способны потерять душевное равновесие, которое максимально важно для нормальной жизни.
Ещё хотелось бы сказать, что если с вашим близким случилась такая беда, то ваше участие в жизни этого человека становится настолько значимым, что его можно сравнить с уходом за новорождённым ребёнком. Родственник для такого пациента – это всё: гарант безопасности, гарант продолжения жизни.
Надо понимать, что если человек меняется и из-за перенесённого инсульта у него появились психиатрические осложнения – это не значит, что разрушается его Я. Он всё равно продолжает чувствовать. Возможно, он не может сказать, не может вас поблагодарить и не может адекватно отреагировать на ситуацию. Но на уровне чувствования, как чувствует новорождённый или совсем маленький ребёнок, он, конечно, будет вам безмерно благодарен или очень обижен, если ему плохо. Встречаясь с таким пациентом и его близкими, я вижу, что он уже разучился разговаривать, но междометьями «а», «э», «да» он участвует в нашей беседе. Я понимаю, что он здесь… с нами… только его сознание, интеллект находятся в недоступном для нас месте.
Встречаясь с таким пациентом и его близкими, я вижу, что он уже разучился разговаривать, но междометьями «а», «э», «да» он участвует в нашей беседе. Я понимаю, что он здесь… с нами… только его сознание, интеллект находятся в недоступном для нас месте.
Это самые-самые тяжёлые пациенты. Кроме лекарств им необходим уход, нормальные условия жизни, доброжелательное отношение и человеческое тепло близких.
Возвращаясь к истории моего пациента, хочу добавить, что жена, которая за ним ухаживает, не отчаивается: «Я всё время ношу в сумочке его фотографию, – рассказывает она, – потому что помню те 50 лет, когда мы с ним были счастливы. Да, мне тяжело, но просто взять и отдать его куда-то или ничего не делать в этой ситуации я не могу.
Несмотря на то, что сейчас он тяжёло болен и я мало что могу изменить в его состоянии, вся моя жизнь заключается в том, чтобы мы были рядом и вместе были счастливы».
Не её вина, что она видела эти изменения в его характере, которые постепенно происходили после инсульта, но не знала, как их трактовать, как действовать. Вы теперь об этом знаете. Так будьте внимательны к своим близким! И будьте, конечно, здоровы!
Вы теперь об этом знаете. Так будьте внимательны к своим близким! И будьте, конечно, здоровы!
Врезка:
Проявления психического расстройства
Психоз – психическое расстройство, которое возникает внезапно и проявляется неадекватным поведением. Ему могут сопутствовать возбуждение, бред, галлюцинации. Сосудистый психоз развивается из-за поражения различных отделов головного мозга, в том числе после инсультов.
Одно из наиболее частых проявлений острого психического расстройства – возбуждение. Оно выражается двигательным беспокойством от суетливости до разрушительных действий. Часто двигательное возбуждение сочетается с речевым, проявляется во «многоговорении», выкрикивании фраз, слов, отдельных звуков.
Ошибочные, необоснованные, нелепые идеи и суждения, неправильные умозаключения, полностью овладевающие сознанием больного, – так характеризуется бред. При этом больной уверен в правильности своих соображений. У пациентов с сосудистыми поражениями головного мозга чаще отмечается бред ревности, ущерба, отравления, воздействия, что меняет их поведение, делая тревожными, возбуждёнными, даже агрессивными.
У пациентов с сосудистыми поражениями головного мозга чаще отмечается бред ревности, ущерба, отравления, воздействия, что меняет их поведение, делая тревожными, возбуждёнными, даже агрессивными.
Галлюцинации – обманные восприятия. Они могут быть зрительными, слуховыми, обонятельными, вкусовыми, тактильными. Образы могут проецироваться во внешний мир и восприниматься с той же степенью убедительности, что и реальные объекты, но могут ощущаться больным как подстроенные.
Памятка:
Что делать родственникам во время приступа психоза у больного:
1. Главная задача – обеспечить безопасность больному и окружающим людям.
2. Вызвать скорую помощь и объяснить диспетчеру ситуацию (по возможности, незаметно для больного).
3. Прекратить панику, не проявлять нездорового любопытства, чтобы не усилить болезненное состояние пациента.
4. Включить яркий свет, чтобы не усугублять тревогу, страх, не усиливать галлюцинации.
5. В комнате, где находится больной, должны остаться только помощники (от 3–4 человек до 5–6 в случаях резкого возбуждения и большой физической силы больного). Следует помнить, что больной в состоянии психоза обладает значительной физической силой, иногда даже слабый и неходячий пациент может встать и добраться до окна, двери.
6. Из комнаты необходимо убрать колющие, режущие предметы – все вещи, которые могут быть потенциально опасны.
7. Непрерывно наблюдать за больным.
8. Если есть необходимость подойти к больному, сделать это нужно сбоку, вплотную, без резких движений, доброжелательно и спокойно. Его следует усадить и (во избежание неожиданного удара) как бы невзначай положить руки на его кисти. Вслед за этим мягко и участливо успокоить, объяснить, что ему ничего не угрожает и он в безопасности.
9. Если больной вооружился каким-либо предметом, то, не выпуская его из виду, следует выйти из комнаты, плотно закрыть за собой дверь. Ни в коем случае не пытайтесь справиться самостоятельно с возникшей ситуацией. Дождитесь бригады скорой помощи.
Дождитесь бригады скорой помощи.
Материал: Ирина Шапошникова
Фото: Владимир Трефилов
Поделиться ссылкой:
|
Рубрика: »» Статьи по лечению инсультов Войцицкий Анатолий НиколаевичДоктор медицинских наук, профессор ВМА МО СПб, руководитель клиники Автор статьи Инсульт – это серьезное заболевание, которое в корне меняет привычную жизнь больного и его семьи. Принято считать, что последствия инсульта — это только нарушение двигательных функций конечностей (параличи, парезы, парестезии) и дисфункция речи, но на самом деле изменения поведения после инсульта также является последствием перенесенного заболевания и происходит из-за поражения головного мозга. Эмоциональная лабильность и снижение психической активности наступает в результате обширного поражения некоторых областей правого полушария головного мозга, которые отвечают за психическую активность. Эмоциональное состояние больного в первые месяцы после инсульта крайне нестабильное. У человека резко меняется привычный образ жизни, он чувствует себя ущербным и беспомощным, обузой для родных. Он может быть плаксивым, апатичным раздражительным и вспыльчивым, немотивированный гнев и негодование у него может сменяться смехом. На этом фоне у таких больных нарушается сон, они отмечают трудности с засыпанием, сон стает поверхностным и прерывистым, что сильно выматывает человека. Постоянный постельный режим приводит к тому, что к вечеру больной не испытывает усталости, которая способствует легкому засыпанию. Нередко вечером у таких больных случаются приступы психомоторного возбуждения, они разбрасывают вещи, кричат, совершают необдуманные поступки. Такие изменения в поведении больного являются типичными симптомами перенесенного инсульта и требуют коррекции. Особенно болезненно переживают свое состояние успешные активные люди. Они ощущают стыд за свою несостоятельность, страх перед пожизненной инвалидностью, им тяжело осознать, что теперь они беспомощны, и зависимы от родных и не могут вернуться к привычной жизни. Часто такие больные впадают в депрессию, у них появляются суицидальные мысли. Лечение изменений в поведении после инсульта Советы родственникам больного
| Комплексные программы:
Также на эту тему:Симптомы атеросклероза Хроническая обструктивная болезнь легких Атеросклероз сосудов нижних конечностей Симптомы инсульта Что такое инсульт? |
Нейропсихиатрические проблемы после инсульта: клиническое значение и терапевтические последствия
1. Джонсон В., Онума О., Оволаби М., Сачдев С. Инсульт: необходим глобальный ответ. Всемирный орган здравоохранения Быка. 2016; 94:634–634А. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Джонсон В., Онума О., Оволаби М., Сачдев С. Инсульт: необходим глобальный ответ. Всемирный орган здравоохранения Быка. 2016; 94:634–634А. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2. Stein LA, Goldmann E, Zamzam A, Luciano JM, Messé SR, Cucchiara BL, Kasner SE, Mullen MT. Связь между тревогой, депрессией и посттравматическим стрессовым расстройством и исходами после ишемического инсульта. Фронт Нейрол. 2018;9:890. [Бесплатная статья PMC] [PubMed] [Google Scholar]
3. Хан А., Чен Л., Г.Л. З., Го Х., Ву Г., Ван Х., Ю Ю., Гу Ю., Юань Ю. Лечение постинсультных нервно-психических расстройств. Перевод Neurosci Clin. 2016;2:244–251. [Google Scholar]
4. Бартоли Ф., Ди Брита С., Крокамо С., Клеричи М., Карра Г. Ранняя постинсультная депрессия и смертность: метаанализ и метарегрессия. Фронтовая психиатрия. 2018;9:530. [Статья PMC бесплатно] [PubMed] [Google Scholar]
5. Cai W, Mueller C, Li YJ, Shen WD, Stewart R. Постинсультная депрессия и риск повторного инсульта и смертности: систематический обзор и метаанализ. Старение Res Rev. 2019;50:102–109. [PubMed] [Google Scholar]
Старение Res Rev. 2019;50:102–109. [PubMed] [Google Scholar]
6. Ferro JM, Santos AC. Эмоции после инсульта: обновление повествования. Инт J Инсульт. 2020;15:256–267. [PubMed] [Google Scholar]
7. Bongiorno DM, Daumit GL, Gottesman RF, Faigle R. Пациенты с инсультом и сопутствующими психическими заболеваниями имеют более низкую частоту реваскуляризации сонных артерий. Неврология. 2019;92:e2514–e2521. [Бесплатная статья PMC] [PubMed] [Google Scholar]
8. Hackett ML, Köhler S, O’Brien JT, Mead GE. Нейропсихиатрические исходы инсульта. Ланцет Нейрол. 2014;13:525–534. [PubMed] [Академия Google]
9. Ferro JM, Caeiro L, Figueira ML. Нейропсихиатрические последствия инсульта. Нат Рев Нейрол. 2016;12:269–280. [PubMed] [Google Scholar]
10. Тенев В.Т., Робинсон Р.Г., Хорхе Р.Э. Является ли семейный анамнез депрессии фактором риска постинсультной депрессии? Метаанализ. Am J Гериатр Психиатрия. 2009; 17: 276–280. [Бесплатная статья PMC] [PubMed] [Google Scholar]
11. Mak KK, Kong WY, Mak A, Sharma VK, Ho RC. Полиморфизмы гена переносчика серотонина и постинсультная депрессия: метаанализ. J Neurol Нейрохирург Психиатрия. 2013; 84: 322–328. [PubMed] [Академия Google]
Mak KK, Kong WY, Mak A, Sharma VK, Ho RC. Полиморфизмы гена переносчика серотонина и постинсультная депрессия: метаанализ. J Neurol Нейрохирург Психиатрия. 2013; 84: 322–328. [PubMed] [Академия Google]
12. Porcelli S, Fabbri C, Serretti A. Метаанализ ассоциации полиморфизма промотора гена переносчика серотонина (5-HTTLPR) с эффективностью антидепрессантов. Евро Нейропсихофармакол. 2012; 22: 239–258. [PubMed] [Google Scholar]
13. Kim JM, Stewart R, Kang HJ, Kim SY, Kim SW, Shin IS, Park MS, Kim HR, Shin MG, Cho KH, Yoon JS. Продольное исследование метилирования промотора BDNF и генотипа с постинсультной депрессией. J Аффективное расстройство. 2013; 149:93–99. [PubMed] [Академия Google]
14. Kang HJ, Kim KO, Kim JW, Kim SW, Park MS, Kim HR, Shin MG, Cho KH, Kim JM. Продольное исследование ассоциаций генотипа и метилирования BDNF с постинсультной тревогой. Int J Geriatr Psychiatry. 2019;34:1706–1714. [PubMed] [Google Scholar]
15. Chi S, Teng L, Song JH, Zhou C, Pan WH, Zhao RL, Zhang C. Полиморфизм гена триптофангидроксилазы 2 и постинсультные тревожные расстройства. J Аффективное расстройство. 2013; 144:179–182. [PubMed] [Google Scholar]
Полиморфизм гена триптофангидроксилазы 2 и постинсультные тревожные расстройства. J Аффективное расстройство. 2013; 144:179–182. [PubMed] [Google Scholar]
16. Shi Y, Yang D, Zeng Y, Wu W. Факторы риска постинсультной депрессии: метаанализ. Front Aging Neurosci. 2017;9:218. [Бесплатная статья PMC] [PubMed] [Google Scholar]
17. Бабкаир Л.А. Факторы риска постинсультной депрессии: комплексный обзор. J Neurosci Нурс. 2017;49:73–84. [PubMed] [Google Scholar]
18. Sanner Beauchamp JE, Casameni Montiel T, Cai C, Tallavajhula S, Hinojosa E, Okpala MN, Vahidy FS, Savitz SI, Sharrief AZ. Ретроспективное исследование для выявления новых факторов, связанных с постинсультной тревожностью. J Инсульт Цереброваскулярная дис. 2020;29:104582. [PubMed] [Академия Google]
19. Пак Э.Ю., Ким Дж.Х. Анализ депрессивных симптомов у перенесших инсульт: проверка сдерживающего влияния демографических характеристик. БМС Психиатрия. 2017;17:132. [Бесплатная статья PMC] [PubMed] [Google Scholar]
20. Lin FH, Yih DN, Shih FM, Chu CM. Влияние социальной поддержки и санитарного просвещения на шкалу депрессии у пациентов с хроническим инсультом. Медицина (Балтимор) 2019;98:e17667. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Lin FH, Yih DN, Shih FM, Chu CM. Влияние социальной поддержки и санитарного просвещения на шкалу депрессии у пациентов с хроническим инсультом. Медицина (Балтимор) 2019;98:e17667. [Бесплатная статья PMC] [PubMed] [Google Scholar]
21. De Ryck A, Fransen E, Brouns R, Geurden M, Peij D, Mariën P, De Deyn PP, Engelborghs S. Постинсультная депрессия и ее многофакторная природа: результаты из проспективного лонгитюдного исследования. J Neurol Sci. 2014;347:159–166. [PubMed] [Google Scholar]
22. Hackett ML, Pickles K. Часть I: частота депрессии после инсульта: обновленный систематический обзор и метаанализ обсервационных исследований. Инт J Инсульт. 2014;9:1017–1025. [PubMed] [Google Scholar]
23. Ladwig S, Zhou Z, Xu Y, Wang X, Chow CK, Werheid K, Hackett ML. Сравнение показателей лечения депрессии после инсульта и инфаркта миокарда: систематический обзор и метаанализ данных наблюдений. Психозом Мед. 2018; 80: 754–763. [PubMed] [Академия Google]
24. Тауненд Б. С., Уайт С., Десборо Т., Кримминс Д., Маркус Р., Леви С., Штурм Дж.В. Продольная распространенность и детерминанты раннего постинсультного расстройства настроения. Дж. Клин Нейроски. 2007; 14: 429–434. [PubMed] [Google Scholar]
С., Уайт С., Десборо Т., Кримминс Д., Маркус Р., Леви С., Штурм Дж.В. Продольная распространенность и детерминанты раннего постинсультного расстройства настроения. Дж. Клин Нейроски. 2007; 14: 429–434. [PubMed] [Google Scholar]
25. Бар М., Сколоудик Д., Рубек М. Постинсультная депрессия: проспективное исследование в течение одного года. J Neurol Sci. 2009; 285:S172–S172. [Google Scholar]
26. Jørgensen TS, Wium-Andersen IK, Wium-Andersen MK, Jørgensen MB, Prescott E, Maartensson S, Kragh-Andersen P, Osler M. Частота депрессии после инсульта, связанные с ней факторы риска и смертность Результаты в большой когорте датских пациентов. Джама Психиатрия. 2016;73:1032–1040. [PubMed] [Академия Google]
27. Уилсон Б.Р., Трингейл К.Р., Хиршман Б.Р., Чжоу Т., Умлауф А., Тейлор В.Р., Чаччи Д.Д., Картер Б.С., Чен К.С. Депрессия после операции на позвоночнике: сравнительный анализ базы данных исходов в Калифорнии. Мэйо Клин Proc. 2017;92:88–97. [Бесплатная статья PMC] [PubMed] [Google Scholar]
28. Тоуфиги А., Овбиагеле Б., Эль-Хусейни Н., Хакетт М.Л., Хорхе Р.Э., Киссела Б.М., Митчелл П.Х., Сколарус Л.Е., Вули М.А., Уильямс Л.С. Совет; Совет по сердечно-сосудистым заболеваниям и уходу при инсульте; и Совет по исследованию качества медицинской помощи и результатов. Постинсультная депрессия: научное заявление для медицинских работников от Американской кардиологической ассоциации/Американской ассоциации инсульта. Гладить. 2017;48:e30–e43. [PubMed] [Академия Google]
Тоуфиги А., Овбиагеле Б., Эль-Хусейни Н., Хакетт М.Л., Хорхе Р.Э., Киссела Б.М., Митчелл П.Х., Сколарус Л.Е., Вули М.А., Уильямс Л.С. Совет; Совет по сердечно-сосудистым заболеваниям и уходу при инсульте; и Совет по исследованию качества медицинской помощи и результатов. Постинсультная депрессия: научное заявление для медицинских работников от Американской кардиологической ассоциации/Американской ассоциации инсульта. Гладить. 2017;48:e30–e43. [PubMed] [Академия Google]
29. Мидер Н., Мо-Бирн Т., Ллевеллин А., Митчелл А.Дж. Скрининг большой депрессии после инсульта: метаанализ исследований диагностической достоверности. J Neurol Нейрохирург Психиатрия. 2014;85:198–206. [PubMed] [Google Scholar]
30. He C, Levis B, Riehm KE, Saadat N, Levis AW, Azar M, Rice DB, Krishnan A, Wu Y, Sun Y, Imran M, Boruff J, Cuijpers P, Гилбоди С., Иоаннидис Дж.П.А., Клода Л.А., Макмиллан Д., Паттен С.Б., Шриер И., Зигельштейн Р.К., Акена Д.Х., Арролл Б., Аялон Л., Барадаран Х.Р., Барон М., Беральди А. , Бомбардье Ч., Баттерворт П., Картер Г., Шагас М.Х.Н. , Чан Дж. К.Н., Холера Р., Клевер К., Конвелл Ю., де Ман-ван Гинкель Дж. М., Фанн Дж. Р., Фишер Ф. Х., Фунг Д., Гелай Б., Гудиер-Смит Ф., Грино К. Г., Холл Б. Дж., Харрисон П. А., Хартер М., Хегерл U, Hides L, Hobfoll SE, Hudson M, Hyphantis TN, Inagaki M, JettéIsmail K, Jetté N, Khamseh ME, Kiely KM, Kwan Y, Lamers F, Liu SI, Lotrakul M, Loureiro SR, Löwe B, Marsh L, Макгуайр А., Мохд-Сидик С., Муньоз Т.Н., Мурамацу К., Осорио Ф.Л., Патель В., Пенс Б.В., Персонс П., Пикарди А., Рейтер К., Руни А.Г., да Силва Дос Сантос И.С., Шаабан Дж., Сайдботтом А., Симнинг А., Stafford L, Sung S, Tan PLL, Turner A, van Weert HCPM, White J, Whooley MA, Winkley K, Yamada M, Thombs BD, Benedetti A. Точность опросника здоровья пациента-9Алгоритм скрининга для выявления большой депрессии: метаанализ данных отдельных участников. Психотер Психосом. 2020;89:25–37. [Статья PMC бесплатно] [PubMed] [Google Scholar]
, Бомбардье Ч., Баттерворт П., Картер Г., Шагас М.Х.Н. , Чан Дж. К.Н., Холера Р., Клевер К., Конвелл Ю., де Ман-ван Гинкель Дж. М., Фанн Дж. Р., Фишер Ф. Х., Фунг Д., Гелай Б., Гудиер-Смит Ф., Грино К. Г., Холл Б. Дж., Харрисон П. А., Хартер М., Хегерл U, Hides L, Hobfoll SE, Hudson M, Hyphantis TN, Inagaki M, JettéIsmail K, Jetté N, Khamseh ME, Kiely KM, Kwan Y, Lamers F, Liu SI, Lotrakul M, Loureiro SR, Löwe B, Marsh L, Макгуайр А., Мохд-Сидик С., Муньоз Т.Н., Мурамацу К., Осорио Ф.Л., Патель В., Пенс Б.В., Персонс П., Пикарди А., Рейтер К., Руни А.Г., да Силва Дос Сантос И.С., Шаабан Дж., Сайдботтом А., Симнинг А., Stafford L, Sung S, Tan PLL, Turner A, van Weert HCPM, White J, Whooley MA, Winkley K, Yamada M, Thombs BD, Benedetti A. Точность опросника здоровья пациента-9Алгоритм скрининга для выявления большой депрессии: метаанализ данных отдельных участников. Психотер Психосом. 2020;89:25–37. [Статья PMC бесплатно] [PubMed] [Google Scholar]
31. Prisnie JC, Fiest KM, Coutts SB, Patten SB, Atta CA, Blaikie L, Bulloch AG, Demchuk A, Hill MD, Smith EE, Jetté N. Validating инструменты скрининга депрессии у пациентов с инсультом и транзиторной ишемической атакой. Int J Psychiatry Med. 2016; 51: 262–277. [PubMed] [Google Scholar]
Validating инструменты скрининга депрессии у пациентов с инсультом и транзиторной ишемической атакой. Int J Psychiatry Med. 2016; 51: 262–277. [PubMed] [Google Scholar]
32. Левис Б., Бенедетти А., Левис А.В., Иоаннидис Дж.П.А., Шриер И., Кайджперс П., Гилбоди С., Клода Л.А., Макмиллан Д., Паттен С.Б., Стил Р.Дж., Зигельштейн Р.К., Bombardier CH, де Лима Осорио Ф., Фанн Дж. Р., Гьердинген Д., Ламерс Ф., Лотракул М., Лурейро С. Р., Лёве Б., Шаабан Дж., Стаффорд Л., ван Верт HCPM, Вули М.А., Уильямс Л.С., Витткампф К.А., Йенг А.С., Томбс Б.Д. Избирательная отчетность о пороговых значениях в исследованиях точности диагностических тестов: сравнение обычного метаанализа и метаанализа индивидуальных данных пациентов в опроснике здоровья пациентов-9Инструмент скрининга депрессии. Am J Эпидемиол. 2017; 185:954–964. [Бесплатная статья PMC] [PubMed] [Google Scholar]
33. Троттер Т.Л., Денни Д.Л., Эвансон Т.А. Надежность и валидность опросника здоровья пациента-9 как инструмента скрининга постинсультной депрессии. J Neurosci Нурс. 2019;51:147–152. [PubMed] [Google Scholar]
J Neurosci Нурс. 2019;51:147–152. [PubMed] [Google Scholar]
34. Бейкер С., Уорролл Л., Роуз М., Райан Б. Лечение депрессии после постинсультной афазии у специалистов по лечению инсульта: качественное исследование. Реабилитация инвалида. 2019: 1–12. [PubMed] [Google Scholar]
35. Сачдев П.С. Постинсультные когнитивные нарушения, депрессия и апатия: распутывание отношений. Am J Гериатр Психиатрия. 2018;26:301–303. [PubMed] [Google Scholar]
36. Paolucci S, Iosa M, Coiro P, Venturiero V, Savo A, De Angelis D, Morone G. Постинсультная депрессия увеличивает инвалидность более чем на 15% у выживших после ишемического инсульта: случай -Контрольное исследование. Фронт Нейрол. 2019;10:926. [Бесплатная статья PMC] [PubMed] [Google Scholar]
37. Salter KL, Foley NC, Zhu L, Jutai JW, Teasell RW. Профилактика постинсультной депрессии: работает ли профилактическая фармакотерапия? J Инсульт Цереброваскулярная дис. 2013;22:1243–1251. [PubMed] [Академия Google]
38. Д’Анчи К.Е., Уль С., Ористальо Дж., Салливан Н., Цоу А.И. Лечение постинсультного двигательного дефицита и расстройств настроения: систематический обзор рекомендаций Министерства по делам ветеранов США и Министерства обороны США по реабилитации после инсульта за 2019 год. Энн Интерн Мед. 2019 [PubMed] [Google Scholar]
Д’Анчи К.Е., Уль С., Ористальо Дж., Салливан Н., Цоу А.И. Лечение постинсультного двигательного дефицита и расстройств настроения: систематический обзор рекомендаций Министерства по делам ветеранов США и Министерства обороны США по реабилитации после инсульта за 2019 год. Энн Интерн Мед. 2019 [PubMed] [Google Scholar]
39. Cui M, Huang CY, Wang F. Эффективность и безопасность циталопрама для лечения постинсультной депрессии: метаанализ. J Инсульт Цереброваскулярная дис. 2018;27:2905–2918. [PubMed] [Академия Google]
40. Шолле Ф., Тарди Дж., Альбухер Дж.Ф., Таламас С., Берар Э., Лами С., Бежо Ю., Дельтур С., Жайяр А., Никлот П., Гийон Б., Мулен Т., Марк П., Парьенте Дж., Арно С., Лубину I. Флуоксетин для восстановления моторики после острого ишемического инсульта (FLAME): рандомизированное плацебо-контролируемое исследование. Ланцет Нейрол. 2011;10:123–130. [PubMed] [Google Scholar]
41. Gu SC, Wang CD. Ранние селективные ингибиторы обратного захвата серотонина для восстановления после инсульта: метаанализ и последовательный анализ испытаний. J Инсульт Цереброваскулярная дис. 2018;27:1178–1189. [PubMed] [Google Scholar]
J Инсульт Цереброваскулярная дис. 2018;27:1178–1189. [PubMed] [Google Scholar]
42. Мид Г.Е., Се С.Ф., Ли Р., Кутлубаев М.А., Клакстон А., Хэнки Г.Дж., Хакетт М.Л. Селективные ингибиторы обратного захвата серотонина (СИОЗС) для восстановления после инсульта. Кокрановская система базы данных, ред. 2012; 11:CD009286. [Бесплатная статья PMC] [PubMed] [Google Scholar]
43. Yi ZM, Liu F, Zhai SD. Флуоксетин для профилактики постинсультной депрессии у пациентов с инсультом: метаанализ. Int J Clin Pract. 2010;64:1310–1317. [PubMed] [Google Scholar]
44. FOCUS Trial Collaboration. Влияние флуоксетина на функциональные исходы после острого инсульта (FOCUS): практическое двойное слепое рандомизированное контролируемое исследование. Ланцет. 2019;393:265–274. [Бесплатная статья PMC] [PubMed] [Google Scholar]
45. Kraglund KL, Mortensen JK, Damsbo AG, Modrau B, Simonsen SA, Iversen HK, Madsen M, Grove EL, Johnsen SP, Andersen G. Neuroregeneration and Vascular Protection циталопрамом при остром ишемическом инсульте (TALOS) инсульте. 2018;49:2568–2576. [PubMed] [Google Scholar]
2018;49:2568–2576. [PubMed] [Google Scholar]
46. Legg LA, Tilney R, Hsieh CF, Wu S, Lundström E, Rudberg AS, Kutlubaev MA, Dennis M, Soleimani B, Barugh A, Hackett ML, Hankey GJ, Mead GE. Селективные ингибиторы обратного захвата серотонина (СИОЗС) для восстановления после инсульта. Кокрановская система базы данных, ред. 2019 г.:2019. [Бесплатная статья PMC] [PubMed] [Google Scholar]
47. Мид Г.Э., Легг Л., Тилни Р., Хси С.Ф., Ву С., Лундстрем Э., Рудберг А.С., Кутлубаев М., Деннис М.С., Сулеймани Б., Баруг А., Хакетт МЛ, Хэнки ГДж. Флуоксетин для восстановления после инсульта: метаанализ рандомизированных контролируемых исследований. Инт J Инсульт. 2019:1747493019879655. [PubMed] [Google Scholar]
48. Saba L, Balestrieri A, Serra A, Garau R, Politi C, Lucatelli P, Murgia A, Suri JS, Mannelli L. Исследование FOCUS: результаты, возможности и ограничения. Энн Трансл Мед. 2019;7:S152. [Бесплатная статья PMC] [PubMed] [Google Scholar]
49. Быков К., Шнивейс С. , Глинн Р.Дж., Митлман М.А., Бейтс Д.В., Ганье Дж.Дж. Обновление доказательств взаимодействия между клопидогрелом и селективными ингибиторами обратного захвата серотонина, ингибирующими CYP2C19: когортное исследование и метаанализ. Препарат Саф. 2017;40:923–932. [PubMed] [Google Scholar]
, Глинн Р.Дж., Митлман М.А., Бейтс Д.В., Ганье Дж.Дж. Обновление доказательств взаимодействия между клопидогрелом и селективными ингибиторами обратного захвата серотонина, ингибирующими CYP2C19: когортное исследование и метаанализ. Препарат Саф. 2017;40:923–932. [PubMed] [Google Scholar]
50. Juurlink DN. Антидепрессанты, антитромбоциты и кровотечения: еще одна причина для беспокойства? CMAJ. 2011; 183:1819–1820. [Бесплатная статья PMC] [PubMed] [Google Scholar]
51. Andrade C, Sharma E. Ингибиторы обратного захвата серотонина и риск аномального кровотечения. Психиатр Clin North Am. 2016; 39: 413–426. [PubMed] [Google Scholar]
52. Мортенсен Дж. К., Ларссон Х., Джонсен С. П., Андерсен Г. Влияние лечения селективными ингибиторами обратного захвата серотонина перед инсультом на тяжесть и смертность от инсульта. Гладить. 2014;45:2121–2123. [PubMed] [Google Scholar]
53. Scheitz JF, Turc G, Kujala L, Polymeris AA, Heldner MR, Zonneveld TP, Erdur H, Curtze S, Traenka C, Brenière C, Wiest R, Rocco A, Sibolt G, Гензике Х. , Эндрес М., Мартинес-Махандер Н., Бежо И., Недеркоорн П.Дж., Оппенгейм С., Арнольд М., Энгельтер С.Т., Стрбиан Д., Нолте Х. Сотрудничество с TRISP. Внутримозговое кровоизлияние и исход после тромболизиса у больных с инсультом, использующих селективные ингибиторы обратного захвата серотонина. Гладить. 2017;48:3239–3244. [PubMed] [Google Scholar]
, Эндрес М., Мартинес-Махандер Н., Бежо И., Недеркоорн П.Дж., Оппенгейм С., Арнольд М., Энгельтер С.Т., Стрбиан Д., Нолте Х. Сотрудничество с TRISP. Внутримозговое кровоизлияние и исход после тромболизиса у больных с инсультом, использующих селективные ингибиторы обратного захвата серотонина. Гладить. 2017;48:3239–3244. [PubMed] [Google Scholar]
54. Sansone RA, Sansone LA. Варфарин и антидепрессанты: счастье без кровоизлияний. Психиатрия (Эджмонт) 2009; 6: 24–29. [Бесплатная статья PMC] [PubMed] [Google Scholar]
55. Jensen MP, Ziff OJ, Banerjee G, Ambler G, Werring DJ. Влияние селективных ингибиторов обратного захвата серотонина на риск внутричерепного кровоизлияния: систематический обзор и метаанализ. Европейский инсульт J. 2019; 4: 144–152. [Бесплатная статья PMC] [PubMed] [Google Scholar]
56. Ван С.Б., Ван Ю.Ю., Чжан К.Э., Ву С.Л., Нг Ч., Унгвари Г.С., Чен Л., Ван С.Х., Цзя Ф.Дж., Сян Ю.Т. Когнитивно-поведенческая терапия постинсультной депрессии: метаанализ. J Аффективное расстройство. 2018; 235: 589–596. [PubMed] [Google Scholar]
J Аффективное расстройство. 2018; 235: 589–596. [PubMed] [Google Scholar]
57. Starkstein SE, Hayhow BD. Лечение постинсультной депрессии. Варианты лечения Curr Neurol. 2019;21:31. [PubMed] [Google Scholar]
58. Краске М.Г., Штейн М.Б. Беспокойство. Ланцет. 2016; 388:3048–3059. [PubMed] [Google Scholar]
59. Unsworth DJ, Mathias JL, Dorstyn DS. Предварительные рекомендации по скринингу пациентов с риском депрессии и/или тревоги более 1 года после инсульта. J Инсульт Цереброваскулярная дис. 2019;28:1519–1528. [PubMed] [Google Scholar]
60. Камминг Т.Б., Бломстранд С., Скуг И., Линден Т. Высокая распространенность тревожных расстройств после инсульта. Am J Гериатр Психиатрия. 2016;24:154–160. [PubMed] [Google Scholar]
61. Campbell Burton CA, Murray J, Holmes J, Astin F, Greenwood D, Knapp P. Частота тревоги после инсульта: систематический обзор и метаанализ обсервационных исследований. Инт J Инсульт. 2013; 8: 545–559. [PubMed] [Google Scholar]
62. Chun HY, Whiteley WN, Dennis MS, Mead GE, Carson AJ. Беспокойство после инсульта: важность подтипирования. Гладить. 2018;49: 556–564. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Chun HY, Whiteley WN, Dennis MS, Mead GE, Carson AJ. Беспокойство после инсульта: важность подтипирования. Гладить. 2018;49: 556–564. [Бесплатная статья PMC] [PubMed] [Google Scholar]
63. Lee EH, Kim JW, Kang HJ, Kim SW, Kim JT, Park MS, Cho KH, Kim JM. Связь между тревогой и функциональными результатами у пациентов с инсультом: годичное лонгитюдное исследование. Психиатрическое расследование. 2019;16:919–925. [Бесплатная статья PMC] [PubMed] [Google Scholar]
64. Knapp P, Campbell Burton CA, Holmes J, Murray J, Gillespie D, Lightbody CE, Watkins CL, Chun HY, Lewis SR. Вмешательства для лечения тревоги после инсульта. Cochrane Database Syst Rev. 2017; 5: CD008860. [Бесплатная статья PMC] [PubMed] [Google Scholar]
65. Chun HY, Newman R, Whiteley WN, Dennis M, Mead GE, Carson AJ. Систематический обзор вмешательств при тревоге при инсульте и приобретенном повреждении головного мозга: эффективность и дизайн исследования. Дж. Психосом Рез. 2018;104:65–75. [Бесплатная статья PMC] [PubMed] [Google Scholar]
66. Love MF, Sharrief A, Chaoul A, Savitz S, Beauchamp JES. Психические вмешательства, психологические стрессоры и качество жизни у выживших после инсульта. Гладить. 2019;50:434–440. [PubMed] [Google Scholar]
Love MF, Sharrief A, Chaoul A, Savitz S, Beauchamp JES. Психические вмешательства, психологические стрессоры и качество жизни у выживших после инсульта. Гладить. 2019;50:434–440. [PubMed] [Google Scholar]
67. Wang X, Smith C, Ashley L, Hyland ME. Адаптация методов самопомощи, осознанности и релаксации для выживших после инсульта: изучение предпочтений, осуществимости и приемлемости. Фронт Псих. 2019;10:391. [Бесплатная статья PMC] [PubMed] [Google Scholar]
68. Гартон А.Л., Систи Дж.А., Гупта В.П., Кристоф Б.Р., Коннолли Э.С., младший Постинсультное посттравматическое стрессовое расстройство: обзор. Гладить. 2017; 48: 507–512. [Бесплатная статья PMC] [PubMed] [Google Scholar]
69. Эдмондсон Д., фон Кенель Р. Посттравматическое стрессовое расстройство и сердечно-сосудистые заболевания. Ланцет Психиатрия. 2017;4:320–329. [Бесплатная статья PMC] [PubMed] [Google Scholar]
70. Kiphuth IC, Utz KS, Noble AJ, Köhrmann M, Schenk T. Повышенная распространенность посттравматического стрессового расстройства у пациентов после транзиторной ишемической атаки. Гладить. 2014;45:3360–3366. [PubMed] [Академия Google]
Гладить. 2014;45:3360–3366. [PubMed] [Академия Google]
71. Рутович С., Кадоич Д., Диканович М., Солич К., Малойчич Б. Распространенность и корреляты посттравматического стрессового расстройства после ишемического инсульта. Акта Нейрол Белг. 2019 [PubMed] [Google Scholar]
72. Favrole P, Jehel L, Levy P, Descombes S, Muresan IP, Manifacier MJ, Alamowitch S. Частота и предикторы посттравматического стрессового расстройства после инсульта: пилотное исследование. J Neurol Sci. 2013; 327:35–40. [PubMed] [Google Scholar]
73. Noble AJ, Baisch S, Mendelow AD, Allen L, Kane P, Schenk T. Посттравматическое стрессовое расстройство объясняет снижение качества жизни у пациентов с субарахноидальным кровоизлиянием как в краткосрочной, так и в долгосрочной перспективе. Нейрохирургия. 2008;63:1095–104; обсуждение 1004-5. [PubMed] [Google Scholar]
74. Utz KS, Kiphuth IC, Schenk T. Посттравматическое стрессовое расстройство у пациентов после транзиторной ишемической атаки: годичное наблюдение. Дж. Психосом Рез. 2019;122:36–38. [PubMed] [Google Scholar]
Дж. Психосом Рез. 2019;122:36–38. [PubMed] [Google Scholar]
75. Edmondson D, Richardson S, Fausett JK, Falzon L, Howard VJ, Kronish IM. Распространенность посттравматического стрессового расстройства у выживших после инсульта и транзиторной ишемической атаки: метааналитический обзор. ПЛОС Один. 2013;8:e66435. [Бесплатная статья PMC] [PubMed] [Google Scholar]
76. Goldfinger JZ, Edmondson D, Kronish IM, Fei K, Balakrishnan R, Tuhrim S, Horowitz CR. Корреляты посттравматического стрессового расстройства у перенесших инсульт. J Инсульт Цереброваскулярная дис. 2014;23:1099–1105. [Бесплатная статья PMC] [PubMed] [Google Scholar]
77. Chen MH, Pan TL, Li CT, Lin WC, Chen YS, Lee YC, Tsai SJ, Hsu JW, Huang KL, Tsai CF, Chang WH, Chen Т.Дж., Су Т.П., Бай Ю.М. Риск инсульта у пациентов с посттравматическим стрессовым расстройством: общенациональное продольное исследование. Бр Дж. Психиатрия. 2015;206:302–307. [PubMed] [Академия Google]
78. Беристианос М.Х., Яффе К. , Коэн Б., Байерс А.Л. ПТСР и риск возникновения сердечно-сосудистых заболеваний у стареющих ветеранов. Am J Гериатр Психиатрия. 2016; 24:192–200. [PubMed] [Google Scholar]
, Коэн Б., Байерс А.Л. ПТСР и риск возникновения сердечно-сосудистых заболеваний у стареющих ветеранов. Am J Гериатр Психиатрия. 2016; 24:192–200. [PubMed] [Google Scholar]
79. Kronish IM, Edmondson D, Goldfinger JZ, Fei K, Horowitz CR. Посттравматическое стрессовое расстройство и приверженность к медикаментозной терапии у лиц, перенесших инсульт и транзиторные ишемические атаки. Гладить. 2012;43:2192–2197. [Бесплатная статья PMC] [PubMed] [Google Scholar]
80. Семби С., Тарриер Н., О’Нил П., Бернс А., Фарагер Б. Возникает ли посттравматическое стрессовое расстройство после инсульта: предварительное исследование. Int J Geriatr Psychiatry. 1998;13:315–322. [PubMed] [Google Scholar]
81. Lee DJ, Schnitzlein CW, Wolf JP, Vythilingam M, Rasmusson AM, Hoge CW. Психотерапия в сравнении с фармакотерапией при посттравматическом стрессовом расстройстве: системный обзор и метаанализ для определения методов лечения первой линии. Подавить тревогу. 2016; 33: 792–806. [PubMed] [Google Scholar]
82. Friedman MJ, Bernardy NC. Рассмотрение будущей фармакотерапии посттравматического стрессового расстройства. Нейроски Летт. 2017; 649: 181–185. [PubMed] [Google Scholar]
Friedman MJ, Bernardy NC. Рассмотрение будущей фармакотерапии посттравматического стрессового расстройства. Нейроски Летт. 2017; 649: 181–185. [PubMed] [Google Scholar]
83. Lieberman JA, First MB. Психотические расстройства. N Engl J Med. 2018;379: 270–280. [PubMed] [Google Scholar]
84. Рабинс П.В., Старкштейн С.Е., Робинсон Р.Г. Факторы риска развития атипичного (шизофрениформного) психоза после инсульта. J Нейропсихиатрия Clin Neurosci. 1991;3:6–9. [PubMed] [Google Scholar]
85. Stangeland H, Orgeta V, Bell V. Постинсультный психоз: систематический обзор. J Neurol Нейрохирург Психиатрия. 2018; 89: 879–885. [Бесплатная статья PMC] [PubMed] [Google Scholar]
86. Алмейда О.П., Сяо Дж. Смертность, связанная с психическими расстройствами после инсульта. Aust NZJ Психиатрия. 2007; 41: 274–281. [PubMed] [Академия Google]
87. Гурин Л., Блум С. Бредовые идеи и правое полушарие: обзор правого полушария как посредника убеждений, основанных на реальности. J Нейропсихиатрия Clin Neurosci. 2017;29:225–235. [PubMed] [Google Scholar]
J Нейропсихиатрия Clin Neurosci. 2017;29:225–235. [PubMed] [Google Scholar]
88. Devine MJ, Bentley P, Jones B, Hotton G, Greenwood RJ, Jenkins IH, Joyce EM, Malhotra PA. Роль правой нижней лобной извилины в патогенезе постинсультных психозов. Дж Нейрол. 2014; 261:600–603. [Бесплатная статья PMC] [PubMed] [Google Scholar]
89. Вонг А., Ченг С.Т., Ло Э.С., Кван П.В., Лоу Л.С., Чан А.И., Вонг Л.К., Мок В. Валидность и надежность версии опросника нейропсихиатрической инвентаризации у пациентов с инсультом или транзиторной ишемической атакой с когнитивными нарушениями. J Geriatr Psychiatry Neurol. 2014; 27: 247–252. [PubMed] [Google Scholar]
90. ван Альменкерк С., Депла М.Ф., Смальбрюгге М., Ифстинг Дж.А., Хертог К.М. Институционализированные пациенты с инсультом: состояние функционирования недостаточно изученной популяции. J Am Med Dir Assoc. 2012; 13: 634–639. [PubMed] [Google Scholar]
91. Buijck BI, Zuidema SU, Spruit-van Eijk M, Geurts AC, Koopmans RT. Нейропсихиатрические симптомы у гериатрических пациентов, госпитализированных в учреждения квалифицированного ухода в домах престарелых для реабилитации после инсульта: продольное многоцентровое исследование. Int J Geriatr Psychiatry. 2012; 27:734–741. [PubMed] [Google Scholar]
Нейропсихиатрические симптомы у гериатрических пациентов, госпитализированных в учреждения квалифицированного ухода в домах престарелых для реабилитации после инсульта: продольное многоцентровое исследование. Int J Geriatr Psychiatry. 2012; 27:734–741. [PubMed] [Google Scholar]
92. Джойс Э.М. Органический психоз: патобиология и лечение бреда. ЦНС Neurosci Ther. 2018;24:598–603. [Бесплатная статья PMC] [PubMed] [Google Scholar]
93. Пиллинджер Т., Маккатчеон Р.А., Вано Л., Мидзуно Ю., Арумухам А., Хиндли Г., Бек К., Натесан С., Эфтимиу О., Сиприани А., Хоус О.Д. Сравнительное влияние 18 нейролептиков на метаболическую функцию у пациентов с шизофренией, предикторы метаболической дисрегуляции и связь с психопатологией: систематический обзор и сетевой метаанализ. Ланцет Психиатрия. 2020; 7: 64–77. [Бесплатная статья PMC] [PubMed] [Google Scholar]
94. Дуглас И.Дж., Смит Л. Воздействие нейролептиков и риск инсульта: исследование серии случаев с самоконтролем. БМЖ. 2008; 337: а1227. [Бесплатная статья PMC] [PubMed] [Google Scholar]
[Бесплатная статья PMC] [PubMed] [Google Scholar]
95. Ван С., Линклеттер С., Доре Д., Мор В., Бука С., Маклур М. Возраст, нейролептики и риск ишемического инсульта в Управлении здравоохранения ветеранов. Гладить. 2012;43:28–31. [PubMed] [Google Scholar]
96. Живкович С., Кох Ч., Каза Н., Джексон К.А. Использование антипсихотических препаратов и риск инсульта и инфаркта миокарда: систематический обзор и метаанализ. БМС Психиатрия. 2019;19:189. [Бесплатная статья PMC] [PubMed] [Google Scholar]
97. Хсу В.Т., Эсмаили-Фард А., Лай К.С., Зала Д., Ли С.Х., Чанг С.С., Ли К.С. Нейролептики и риск нарушения мозгового кровообращения: систематический обзор и метаанализ обсервационных исследований. J Am Med Dir Assoc. 2017;18:692–699. [PubMed] [Google Scholar]
98. Taylor LG, Panucci G, Mosholder AD, Toh S, Huang TY. Использование антипсихотических препаратов и инсульт: ретроспективное сравнительное исследование среди не пожилых людей. Дж. Клин Психиатрия. 2019;80 [PubMed] [Google Scholar]
99. Laws KR, Conway W. Уменьшают ли дополнительные арт-терапии симптоматику при шизофрении? Метаанализ. Всемирная психиатрия. 2019;9:107–120. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Laws KR, Conway W. Уменьшают ли дополнительные арт-терапии симптоматику при шизофрении? Метаанализ. Всемирная психиатрия. 2019;9:107–120. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Расстройства настроения после инсульта | Американская ассоциация инсульта
Хотя последствия инсульта непредсказуемы, аффективные расстройства, такие как депрессия, тревога и псевдобульбарный аффект, слишком распространены. Исследования показывают, что просто перенесенный инсульт увеличивает риск тревоги, депрессии или того и другого. Исследования показывают, что PBA чаще встречается у выживших после инсульта ствола мозга, но может возникать и при других типах инсульта. Депрессия поражает от одной до двух третей выживших после инсульта. Он характеризуется чувством всепоглощающей печали, отсутствием удовольствия от старых занятий или изменениями в режиме питания и сна. Тревога возникает, когда выживший сосредотачивается на заботах и проблемах. Тревога затрагивает около 20 процентов выживших. PBA характеризуется несоответствием между чувствами и выражением, например смехом на похоронах или плачем над шуткой.
PBA характеризуется несоответствием между чувствами и выражением, например смехом на похоронах или плачем над шуткой.
Выжившие нередко испытывают все три расстройства настроения. Хорошая новость в том, что лечение доступно. Одним из лучших способов лечения депрессии и тревоги является консультация или терапия у лицензированного специалиста по психическому здоровью. Опекуны должны поощрять своих близких проходить оценку. Если они не хотят обращаться к специалисту в области психического здоровья, они могут захотеть обратиться к пастору, священнику или раввину.
Вот краткое описание возможных терапевтических подходов:
Терапия, ориентированная на решение
SFT ориентирована на будущее и направлена на достижение цели, и сосредоточена на решениях, а не на проблемах, которые приводят людей к терапии. Это также называется краткой терапией, ориентированной на решение, и практической терапией построения решения.
Терапия для решения проблем
PST — это краткое психологическое вмешательство или «терапия разговором», обычно длящаяся от четырех до восьми сеансов. Проблемы выявляются посредством сотрудничества, и терапевт учит человека структурированному подходу к их решению.
Проблемы выявляются посредством сотрудничества, и терапевт учит человека структурированному подходу к их решению.
Когнитивно-поведенческая терапия
КПТ фокусируется на изучении взаимосвязей между мыслями, чувствами и поведением. Исследуя модели мышления, ведущие к саморазрушающим действиям, и убеждения, которые их направляют. Терапевт и человек активно работают вместе над выздоровлением.
Терапия отношения и приверженности
ACT (также известная как терапия принятия и приверженности) учит людей «просто замечать», принимать и принимать свои мысли, чувства, ощущения, воспоминания и другие личные события (особенно нежелательные) вместо того, чтобы пытаться лучше контролировать их.
Межличностная терапия
ИТ фокусируется на межличностных отношениях, улучшая способ общения и взаимоотношений человека с депрессией. Техники помогают человеку идентифицировать эмоции и их источники, выражать эмоции здоровым образом и справляться с эмоциональным багажом прошлых отношений.
 Такие больные безразлично относятся к своему состоянию, не хотят делать упражнения для реабилитации, отказываются от еды и общения.
Такие больные безразлично относятся к своему состоянию, не хотят делать упражнения для реабилитации, отказываются от еды и общения.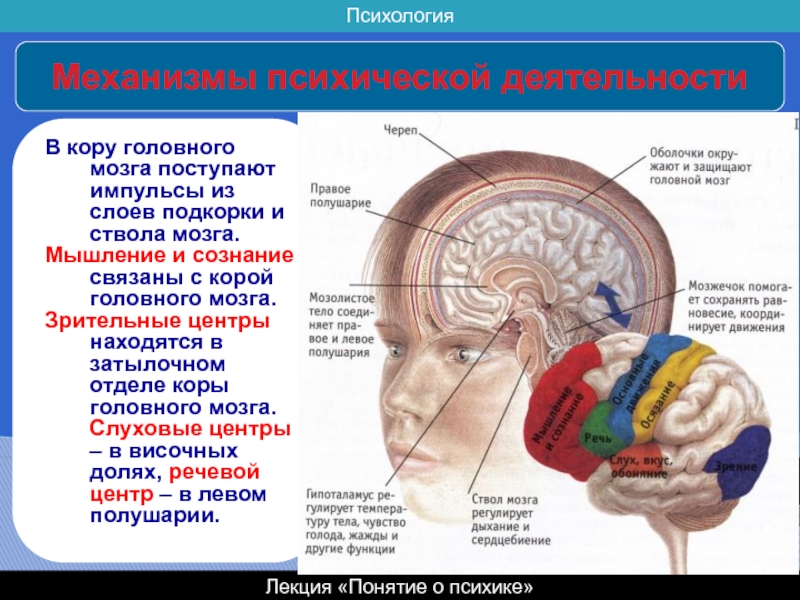
 Они воспринимают отказ от занятий по реабилитации за лень, агрессивность – за неуважение. Это понятно. Потому что они видят перед собой совсем другого человека, а воспринимают его, как прежнего. Очень важно быть внимательным к таким больным, не воспринимать их поведение, на свой счет.
Они воспринимают отказ от занятий по реабилитации за лень, агрессивность – за неуважение. Это понятно. Потому что они видят перед собой совсем другого человека, а воспринимают его, как прежнего. Очень важно быть внимательным к таким больным, не воспринимать их поведение, на свой счет.