Слуховые галлюцинации — причины, диагностика и лечение
Слуховые галлюцинации – это расстройства слухового восприятия, при которых пациентам слышатся звуки различного типа без соответствующего внешнего раздражителя. Это могут быть шорохи, шумы, мелодии, оклики, слова и фразы. Различают галлюцинаторные голоса нейтрального типа, угрожающие, императивные. Больные воспринимают слуховые галлюцинации как часть реальности: испытывают страх, тревогу, совершают опасные для себя и окружающих действия. Обследование включает беседу, наблюдение, выполнение пробы Ашаффенбурга. Симптоматическая терапия основана на использовании нейролептиков.
Общая характеристика
Слуховые галлюцинации проявляются различными звуковыми феноменами – мелодиями, шумами, голосами, которые воспринимаются больными как истинные, реально существующие. Отношение к галлюцинаторным явлениям как к патологии формируется постепенно в результате убеждений со стороны близких людей, врачей. При психических расстройствах, когда галлюцинаторные звуки обосновываются бредовыми концепциями, пациенты продолжают верить в реальность слышимого, несмотря на уверения окружающих.
При психических расстройствах, когда галлюцинаторные звуки обосновываются бредовыми концепциями, пациенты продолжают верить в реальность слышимого, несмотря на уверения окружающих.
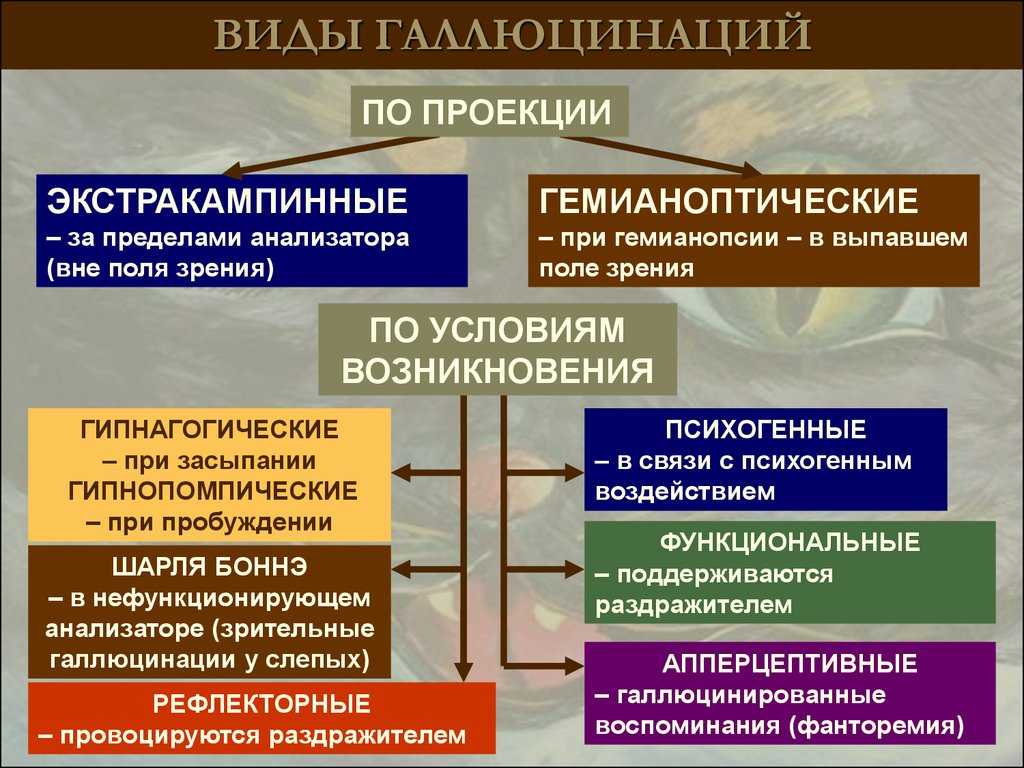
Слуховые галлюцинации бывают простыми и сложными. Простые представлены акоазмами – шумами, шипением, грохотом, скрежетом, жужжанием. Иногда больные не могут предположить, каким типом источника порожден звук, в других случаях четко определяют его «причины» – шорканье подошвы сапога, скрип половиц, гудение автомобиля. Еще один вид простых слуховых галлюцинаций – фонемы. Это речевые обманы слуха в виде окрика, отдельных гласных звуков, слогов, отрывков слов.
Сложные слуховые галлюцинации представлены музыкальными и вербальными образами. При музыкальных феноменах люди слышат игру на музыкальных инструментах, пение, мелодии. Словесные галлюцинации – отдельные слова, фразы, монологическая или диалогическая речь. Среди вербальных галлюцинаторных явлений выделяют комментирующие, угрожающие и императивные. Комментирующие голоса высказывают мнение о поступках пациента, угрожающие – запугивают, императивные – приказывают или запрещают что-то делать, например, требуют совершить самоубийство, отказаться от приема пищи.
Комментирующие голоса высказывают мнение о поступках пациента, угрожающие – запугивают, императивные – приказывают или запрещают что-то делать, например, требуют совершить самоубийство, отказаться от приема пищи.
Причины слуховых галлюцинаций
Слуховые галлюцинации чаще относятся к продуктивным психопатологическим симптомам, но могут возникать как проявление неврологической патологии, затрагивающей определенные структуры головного мозга, а также в отсутствие заболеваний. Базовые причины галлюцинаторных симптомов – аномальная, не связанная с воздействием внешних стимулов, активация слуховой коры и утрата способности распознавать внутреннюю речь как свою собственную. Факторы, провоцирующие слуховые галлюцинации – физиологические изменения, психические болезни, органические повреждения тканей мозга.
Физиологические причины
Согласно данным медицинских исследований, иногда слуховые галлюцинации возникают у совершенно здоровых людей. Они имеют преходящий характер, зачастую спровоцированы непривычными внешними воздействиями. Относительно сохранным остается критическое отношение к звуковым феноменам: в момент галлюцинирования люди не могут отличить слышимое от действительности, но позже начинают задумываться о нереальности произошедшего. Наиболее вероятные причины галлюцинаторных переживаний у здорового человека:
Они имеют преходящий характер, зачастую спровоцированы непривычными внешними воздействиями. Относительно сохранным остается критическое отношение к звуковым феноменам: в момент галлюцинирования люди не могут отличить слышимое от действительности, но позже начинают задумываться о нереальности произошедшего. Наиболее вероятные причины галлюцинаторных переживаний у здорового человека:
- Недостаток сна. Отказ от полноценного сна провоцирует угнетение нервных функций: ухудшаются когнитивные процессы, ориентировка во времени и пространстве. Зрительные, слуховые галлюцинации появляются на четвертый день инсомнии, когда нарастает беспокойство, суетливость, возникает ощущение нереальности окружающего. Утрачиваются волевые функции, человек становится внушаемым, управляемым.
- Сенсорная депривация. Люди постоянно находятся в окружении фоновых шумов. Абсолютная тишина дезорганизует работу мозга, он начинает компенсировать недостающие стимулы собственной патологической активностью, создавая слуховые галлюцинации – звуковые образы, не имеющие внешней причины.
 Так, риску галлюциноза из-за сенсорной депривации подвержены астронавты в открытом космосе.
Так, риску галлюциноза из-за сенсорной депривации подвержены астронавты в открытом космосе. - Переход в сон. Непосредственно перед засыпанием некоторые люди переживают гипнагогические зрительные и слуховые галлюцинации. Их содержание часто связано с событиями, которые произошли днем или о которых человек много размышлял последнее время. Слуховые феномены неустойчивы, легко распадаются при попытке распознать их источник. Аналогичные галлюцинации иногда наблюдаются в периоды пробуждения, легкой дневной дремоты.
- Подростковый возраст. Слуховые галлюцинации без какого-либо заболевания могут возникнуть у детей в период подростничества. Причины – нарушение процесса интернализации внутреннего голоса: когда ребенок научается вести внутренние диалоги и читать про себя (не вслух), внутренняя речь отделяется от своего источника, то есть процесс ее зарождения перестает в полной мере осознаваться. Возникает ощущение голоса извне.
Психические заболевания
Самые распространенные причины стойких слуховых галлюцинаций – психические расстройства. Больные могут слышать шумы, звук шагов, скрипы, голоса, мелодии. В структуре галлюцинаторно-бредового синдрома фабула галлюцинаций перекликается с бредовыми идеями: усиливает их, направляет, подтверждает. Наиболее опасными являются императивные голоса, приказывающие больному выполнить действия, приносящие вред ему самому или окружающим. Возможные причины галлюцинаций слуховой модальности при психопатологии:
Больные могут слышать шумы, звук шагов, скрипы, голоса, мелодии. В структуре галлюцинаторно-бредового синдрома фабула галлюцинаций перекликается с бредовыми идеями: усиливает их, направляет, подтверждает. Наиболее опасными являются императивные голоса, приказывающие больному выполнить действия, приносящие вред ему самому или окружающим. Возможные причины галлюцинаций слуховой модальности при психопатологии:
- Биполярное аффективное расстройство. Заболевание характеризуется сменой маниакальных и депрессивных периодов. Тяжелые формы депрессивных фаз протекают с повышением недоверия к окружающим, формированием идей отношения, а маниакальные стадии – с переживанием блаженства, бредом величия и физического воздействия, слуховыми галлюцинациями. Мысли больных становятся бессвязными, поведение – возбужденно-заторможенным. Слуховые обманы восприятия усиливают бредовые идеи («кто-то шепчет, значит, хочет напасть»).
- Шизофрения. Около 70% больных слышат голоса, которые без причины угрожают, дают информацию о желании окружающих причинить вред, комментируют действия больного, делают замечания, приказывают совершить суицид, нанести увечья другому человеку.
 Еще одним вариантом являются антагонистические слуховые галлюцинации, когда человек слышит спор «хорошего» и «плохого» голосов. Сопутствующие симптомы – бред, разорванность мышления, неадекватность эмоций, поведения.
Еще одним вариантом являются антагонистические слуховые галлюцинации, когда человек слышит спор «хорошего» и «плохого» голосов. Сопутствующие симптомы – бред, разорванность мышления, неадекватность эмоций, поведения. - Эпилептические психозы. Острые психозы протекают с кататонией, бредом, галлюцинозами, религиозно-экстатическими состояниями. Симптомы могут проявляться на фоне ясного или помраченного сознания. При хронических эпилептических психозах разворачивается императивный галлюциноз – голоса заставляют больного совершать нейтральные или противоправные поступки. Слуховые галлюцинации носят религиозный характер (например, голос Бога, требующего наказать за грехи).
- Алкогольные психозы. У лиц, злоупотребляющих алкоголем, причинами галлюцинаций становятся острая интоксикация и метаалкогольный психоз. При алкогольной интоксикации слуховые галлюцинации разворачиваются на высоте опьянения, особенно после приема суррогатов. Голоса, как правило, сообщают нейтральную информацию: комментируют, обсуждают действия человека.

Неврологические болезни
Галлюцинаторные явления различной модальности могут возникать вследствие органического поражения центральной нервной системы: при нейродегенеративных патологиях, сосудистых заболеваниях, ишемическом, травматическом и опухолевом процессе в головном мозге. Происхождение слуховых обманов восприятия связывают с повышенной возбудимостью височных долей коры. Как причины галлюцинаций рассматриваются следующие патологии:
- Нейродегенеративные болезни. При дегенеративных заболеваниях происходит прогрессивная гибель клеток мозга. Развивается деменция, которая проявляется неуклонным снижением памяти, внимания, мышления. Слуховые галлюцинации нередко сочетаются со зрительными, обонятельными. Характерны голоса: слова, оклики, целые фразы, указывающие больному что делать.

- Локальные поражения мозга. Инфаркты, инсульты, аневризмы мозговых артерий, опухоли, черепно-мозговые травмы – причины слуховых галлюцинаций при локализации патологического очага в височной доле. Больные слышат неоформленные шумы, речь, мелодии, пение. При височной эпилепсии чаще возникает звук одного или нескольких музыкальных инструментов.
- Приобретенная глухота. Ослабление слуха или развитие абсолютной глухоты приводит к появлению звуковых галлюцинаторных феноменов. Механизм их формирования аналогичен таковому в ситуации чувствительной депривации: недостаток импульсов извне компенсируется мозгом. Больные часто слышат звон, пение, музыку. Данный симптом сохраняется после подбора слухового аппарата или после установки кохлеарного имплантата.
Диагностика
Слуховые галлюцинации часто являются симптомом психического заболевания или органической патологии мозга. Если есть подозрение на психопатологию, проводится клиническая беседа, патопсихологическое тестирование, позволяющее оценить изменения когнитивной и эмоционально-личностной сфер. Чтобы подтвердить или опровергнуть наличие органической причины, выполняются лабораторные исследования крови, мочи и ликвора, ЭЭГ КТ и МРТ мозга. Для обнаружения самих галлюцинаций врач-психиатр использует следующие методы:
Чтобы подтвердить или опровергнуть наличие органической причины, выполняются лабораторные исследования крови, мочи и ликвора, ЭЭГ КТ и МРТ мозга. Для обнаружения самих галлюцинаций врач-психиатр использует следующие методы:
- Сбор анамнеза. Получение информации о симптомах бывает затруднено, так как зачастую у пациентов нарушено критическое понимание природы галлюцинаций. Опрос членов семьи позволяет врачу установить примерную продолжительность расстройства, сопутствующие изменения в поведении, эмоциональных реакциях, интеллектуальных способностях. Учитывается также общая информация о больном: возраст, наличие сосудистых и неврологических болезней, алкогольной или наркотической зависимости.
- Наблюдение. Присутствие слуховых галлюцинаций может быть обнаружено в процессе наблюдения за поведением пациента: он прислушивается к чему-то, держит голову вполоборота, без явной причины делает паузу, прежде чем ответить на вопрос врача. При навязчивых голосах больной вступает с ними в диалог: просит замолчать, не указывать.

- Проба Ашаффенбурга. Скрываемое пациентом расстройство восприятия можно выявить при помощи провокационного теста. Больному предлагается побеседовать по отключенному телефону, поделиться впечатлением о разговоре. Наличие слуховых галлюцинаций подтверждается при ведении диалога, обсуждении его темы с врачом. Положительный результат наиболее характерен для алкогольного делирия.
Лечение
Основой симптоматической помощи больным с галлюцинациями является подбор антипсихотических препаратов, изменяющих метаболизм дофамина. Они уменьшают психомоторное возбуждение и расстройства мышления, купируют галлюцинаторно-бредовые явления. При выраженных эмоциональных расстройствах дополнительно назначается прием антидепрессантов, нормотимиков. В отдельных случаях эффективной оказывается когнитивная психотерапия, ориентированная на убеждение пациента в нереальности и патологической природе слышимых феноменов.
Галлюциноз причины и симптомы в Москве клиника СЦХ
— При введении данных вы даете согласие на обработку данных
Обязательно
— При введении данных вы даете согласие на обработку данных
Первичная консультация по телефону бесплатно!
Телефон психиатра круглосуточно:
+7 495 741–94–64
Галлюцинозы, по данным разных авторов, — вторая по частоте группа металкогольных психозов после делирия. Галлюцинозы встречаются от 5,6 до 28,8 % всех случаев психических заболеваний, связанных с хроническим алкоголизмом. Средний возраст заболевших 40 — 43 года. Чаще галлюцинозы возникают на 10—11-м году (но не ранее чем через 7—8 лет) после сформирования алкоголизма и больше поражают женщин. По течению выделяют 3 основные формы галлюциноза — острый, протрагированный и хронический.
Галлюцинозы встречаются от 5,6 до 28,8 % всех случаев психических заболеваний, связанных с хроническим алкоголизмом. Средний возраст заболевших 40 — 43 года. Чаще галлюцинозы возникают на 10—11-м году (но не ранее чем через 7—8 лет) после сформирования алкоголизма и больше поражают женщин. По течению выделяют 3 основные формы галлюциноза — острый, протрагированный и хронический.
Острый галлюциноз (галлюцинаторное помешательство пьяниц, алкогольный галлюцинаторный бред). В большинстве случаев галлюциноз развивается на фоне похмельных расстройств, сопровождаемых тревогой, параноидной настроенностью и вегетативно-соматическими симптомами, а у женщин также на фоне депрессии. Изредка галлюциноз возникает в последние дни запоя. Отличительная черта галлюциноза — сохранность как аутопсихической, так и аллопсихической ориентировки. Галлюцинации появляются, как правило, к вечеру или ночью, в том числе и при засыпании. Вначале эпизодически возникают акоазмы и фонемы, а затем вербальные галлюцинации. Они имеют сначала нейтральное для больного содержание. Критическое отношение к галлюцинациям отсутствует. Часто больные стараются найти место, откуда раздается слышимое. В ряде случаев слуховые галлюцинации появляются в форме нескольких разделенных светлыми промежутками коротких приступов. В дебюте галлюциноза возможны фрагменты делириозных расстройств. В последующем на фоне тревоги, страха, растерянности появляются множественные словесные галлюцинации, исходящие от одного, двух или множества людей, — «голоса», «хор голосов». Они ругают, оскорбляют, угрожают жестокой расправой, обвиняют, с издевкой обсуждают настоящие и прошлые действия больного. Могут присоединиться защищающие голоса, между «говорящими» возникают споры, касающиеся больного. Содержание словесных галлюцинаций изменчиво, но всегда связано с реальными обстоятельствами прошлой жизни и настоящего времени. Обсуждение пьянства и его последствий — одна из наиболее постоянных тем. Голоса то говорят о больном между собой, то непосредственно обращаются к нему, делая соучастником развертывающихся ситуаций.
Они имеют сначала нейтральное для больного содержание. Критическое отношение к галлюцинациям отсутствует. Часто больные стараются найти место, откуда раздается слышимое. В ряде случаев слуховые галлюцинации появляются в форме нескольких разделенных светлыми промежутками коротких приступов. В дебюте галлюциноза возможны фрагменты делириозных расстройств. В последующем на фоне тревоги, страха, растерянности появляются множественные словесные галлюцинации, исходящие от одного, двух или множества людей, — «голоса», «хор голосов». Они ругают, оскорбляют, угрожают жестокой расправой, обвиняют, с издевкой обсуждают настоящие и прошлые действия больного. Могут присоединиться защищающие голоса, между «говорящими» возникают споры, касающиеся больного. Содержание словесных галлюцинаций изменчиво, но всегда связано с реальными обстоятельствами прошлой жизни и настоящего времени. Обсуждение пьянства и его последствий — одна из наиболее постоянных тем. Голоса то говорят о больном между собой, то непосредственно обращаются к нему, делая соучастником развертывающихся ситуаций. Интенсивность вербальных галлюцинаций может меняться — нарастать до крика, ослабевать до шепота. При усилении галлюциноза возникают непрерывные, множественные, исходящие от различных лиц словесные галлюцинации — поливокальный галлюциноз в виде последовательно сменяющих друг друга сцен, связанных единством темы. Например, больной слышит происходящий над ним суд с участием прокурора, свидетелей, адвоката, потерпевших, споры сторон, вынесенный ему приговор. Чувственность и наглядность вербальных галлюцинаций, а также их пересказ больными создают впечатление, что больные все это видят, а не слышат. По этой причине нередко подобные состояния считают делириозными. При наплыве галлюцинаторных расстройств появляются непродолжительная заторможенность и отрешенность — признаки галлюцинаторного субступора или ступора.
Интенсивность вербальных галлюцинаций может меняться — нарастать до крика, ослабевать до шепота. При усилении галлюциноза возникают непрерывные, множественные, исходящие от различных лиц словесные галлюцинации — поливокальный галлюциноз в виде последовательно сменяющих друг друга сцен, связанных единством темы. Например, больной слышит происходящий над ним суд с участием прокурора, свидетелей, адвоката, потерпевших, споры сторон, вынесенный ему приговор. Чувственность и наглядность вербальных галлюцинаций, а также их пересказ больными создают впечатление, что больные все это видят, а не слышат. По этой причине нередко подобные состояния считают делириозными. При наплыве галлюцинаторных расстройств появляются непродолжительная заторможенность и отрешенность — признаки галлюцинаторного субступора или ступора.
Уже в начальном периоде психоза возникают бредовые идеи (бред преследования, физического уничтожения, обвинения и др.), содержание которых тесно связано с содержанием вербальных галлюцинаций — так называемый галлюцинаторный бред. Обычно больные говорят о преследовании «бандой», руководимой конкретными лицами — соседями, сослуживцами, родственниками, женой, знакомыми. Множество конкретных деталей, четкое указание на преследование, знание конкретных мотивов и целей преследования, большое число точных фактов создают впечатление систематизированного бреда. Однако при этом почти полностью отсутствуют бредовые доказательства, чего не бывает в тех случаях, когда бред действительно систематизирован. Обилие конкретных деталей лишь отражает содержание галлюциноза. Против систематизации бреда говорит и «разлитая» диффузная параноидная установка: больной видит «опасность во всем». Аффект на высоте галлюциноза определяется тревогой, отчаянием, резко выраженным страхом. Вначале преобладает двигательное возбуждение. Часто оно сопровождается отчаянной самообороной, обращением в полицию или прокуратуру; в ряде случаев совершаются общественно опасные действия, суицидальные попытки. Вскоре, однако, поведение становится до известной степени упорядоченным, что маскирует психоз, создает ложное и опасное представление об улучшении состояния.
Обычно больные говорят о преследовании «бандой», руководимой конкретными лицами — соседями, сослуживцами, родственниками, женой, знакомыми. Множество конкретных деталей, четкое указание на преследование, знание конкретных мотивов и целей преследования, большое число точных фактов создают впечатление систематизированного бреда. Однако при этом почти полностью отсутствуют бредовые доказательства, чего не бывает в тех случаях, когда бред действительно систематизирован. Обилие конкретных деталей лишь отражает содержание галлюциноза. Против систематизации бреда говорит и «разлитая» диффузная параноидная установка: больной видит «опасность во всем». Аффект на высоте галлюциноза определяется тревогой, отчаянием, резко выраженным страхом. Вначале преобладает двигательное возбуждение. Часто оно сопровождается отчаянной самообороной, обращением в полицию или прокуратуру; в ряде случаев совершаются общественно опасные действия, суицидальные попытки. Вскоре, однако, поведение становится до известной степени упорядоченным, что маскирует психоз, создает ложное и опасное представление об улучшении состояния. Симптомы психоза усиливаются вечером и ночью. Редукция психических расстройств происходит критически, после глубокого сна, или постепенно. При постепенном выходе из психоза сначала уменьшается звучность вербальных галлюцинаций, а днем они исчезают совсем. Одновременно или несколько позже снижается интенсивность аффективных расстройств, блекнут бредовые высказывания. Ко времени полного исчезновения вербальных галлюцинаций появляется критическое отношение к перенесенному психозу. Длительность острого галлюциноза колеблется от нескольких дней до 1 мес. Описанную картину часто называют типичной, или классической. Возможны и другие разновидности острого галлюциноза.
Симптомы психоза усиливаются вечером и ночью. Редукция психических расстройств происходит критически, после глубокого сна, или постепенно. При постепенном выходе из психоза сначала уменьшается звучность вербальных галлюцинаций, а днем они исчезают совсем. Одновременно или несколько позже снижается интенсивность аффективных расстройств, блекнут бредовые высказывания. Ко времени полного исчезновения вербальных галлюцинаций появляется критическое отношение к перенесенному психозу. Длительность острого галлюциноза колеблется от нескольких дней до 1 мес. Описанную картину часто называют типичной, или классической. Возможны и другие разновидности острого галлюциноза.
К отдельным вариантам острого галлюциноза относится острый гипнагогический вербальный галлюциноз. При засыпании появляются акоазмы или относительно простые по форме и нейтральные по содержанию вербальные галлюцинации — отдельные слова, отрывочные фразы, пение и т. д. После пробуждения галлюцинаторные расстройства исчезают. Преобладает пониженно-тревожное настроение. Продолжительность психоза не превышает нескольких суток. Психоз может смениться развернутыми галлюцинаторными состояниями различной структуры. Выделяются также острый абортивный галлюциноз, острый галлюциноз с выраженным бредом, острый галлюциноз, сочетающийся с делирием.
Преобладает пониженно-тревожное настроение. Продолжительность психоза не превышает нескольких суток. Психоз может смениться развернутыми галлюцинаторными состояниями различной структуры. Выделяются также острый абортивный галлюциноз, острый галлюциноз с выраженным бредом, острый галлюциноз, сочетающийся с делирием.
Атипичные галлюцинозы определяются сочетанием галлюциноза с онейроидным помрачением сознания, выраженной депрессией, психическими автоматизмами, а также протрагированным галлюцинозом. Наиболее структурно завершенными являются два последних варианта.
Острый галлюциноз с психическими автоматизмами. Чаще всего отмечаются идеаторные психические автоматизмы. Сначала появляется ощущение открытости и так называемое опережение мысли: больные говорят о том, что «голоса» узнают их мысли и могут подсказать им то, о чем они только что собирались подумать сами; симптом «эхо-мысли» — повторение окружающими вслух того, о чем думают больные, обычно не возникает. Усиление интенсивности психических автоматизмов сопровождается появлением «мысленных голосов», реже «голосов», локализующихся в различных частях тела, т. е. слуховых псевдогаллюцинаций. «Мысленные голоса» могут достигать интенсивности псевдогаллюциноза. В дальнейшем возможны насильственно возникающие мысли, в том числе в форме ментизма и реже в виде симптома «разматывания воспоминаний», т. е. развивается феномен воздействия. Одни больные только констатируют его появление, другие считают его результатом воздействия специальной аппаратуры, что позволяет говорить уже о появлении бреда воздействия. Значительно реже встречаются сенсорные автоматизмы. Чаще всего больные говорят о неприятных ощущениях, вызываемых, как и в случаях идеаторных автоматизмов, «лучами и волнами». Возникновение психических автоматизмов всегда тесно связано с динамикой синдрома вербального галлюциноза. Психические автоматизмы появляются лишь тогда, когда истинный вербальный галлюциноз становится поливокальным, а в его содержании наряду с обвиняющими, угрожающими, насмешливо-дразнящими голосами возникают императивные и комментирующие галлюцинации.
Усиление интенсивности психических автоматизмов сопровождается появлением «мысленных голосов», реже «голосов», локализующихся в различных частях тела, т. е. слуховых псевдогаллюцинаций. «Мысленные голоса» могут достигать интенсивности псевдогаллюциноза. В дальнейшем возможны насильственно возникающие мысли, в том числе в форме ментизма и реже в виде симптома «разматывания воспоминаний», т. е. развивается феномен воздействия. Одни больные только констатируют его появление, другие считают его результатом воздействия специальной аппаратуры, что позволяет говорить уже о появлении бреда воздействия. Значительно реже встречаются сенсорные автоматизмы. Чаще всего больные говорят о неприятных ощущениях, вызываемых, как и в случаях идеаторных автоматизмов, «лучами и волнами». Возникновение психических автоматизмов всегда тесно связано с динамикой синдрома вербального галлюциноза. Психические автоматизмы появляются лишь тогда, когда истинный вербальный галлюциноз становится поливокальным, а в его содержании наряду с обвиняющими, угрожающими, насмешливо-дразнящими голосами возникают императивные и комментирующие галлюцинации. Психические автоматизмы всегда усиливаются и усложняются одновременно с усилением вербального галлюциноза и преимущественно в тишине или вечером и ночью. Ослабление симптомов галлюциноза сопровождается исчезновением психических автоматизмов. Развитие в структуре галлюциноза симптомов психического автоматизма всегда сочетается с расширением содержания бредовых высказываний и появлением тенденции к их систематизации. В структуре психоза наряду с психическими автоматизмами могут возникать делириозные или онейроидные эпизоды. При обратном развитии психоза эти расстройства исчезают первыми, а симптомы галлюциноза, которые являются здесь «сквозным расстройством», — в последнюю очередь.
Психические автоматизмы всегда усиливаются и усложняются одновременно с усилением вербального галлюциноза и преимущественно в тишине или вечером и ночью. Ослабление симптомов галлюциноза сопровождается исчезновением психических автоматизмов. Развитие в структуре галлюциноза симптомов психического автоматизма всегда сочетается с расширением содержания бредовых высказываний и появлением тенденции к их систематизации. В структуре психоза наряду с психическими автоматизмами могут возникать делириозные или онейроидные эпизоды. При обратном развитии психоза эти расстройства исчезают первыми, а симптомы галлюциноза, которые являются здесь «сквозным расстройством», — в последнюю очередь.
Протрагированный галлюциноз. Это психоз продолжительностью от 1 до 6 мес. Начало психоза во многом совпадает с картиной типичного острого алкогольного галлюциноза, позднее к галлюцинозу присоединяются депрессивные расстройства. С этого времени преобладает подавленность или выраженная тоска. Появляются отчетливые идеи самообвинения, которые постепенно начинают преобладать над остальными бредовыми высказываниями. Редукция психоза происходит постепенно, начинаясь с аффективных расстройств. Реже встречаются протрагированные галлюцинозы с преобладанием бредовых идей преследования над галлюцинаторными расстройствами или же случаи, в которых на всем протяжении болезни на первом плане остается сравнительно «чистый» вербальный галлюциноз. У таких больных обычно сохраняется сознание болезни, мало меняется поведение, преобладает относительно ровное, иногда даже благодушное настроение.
Редукция психоза происходит постепенно, начинаясь с аффективных расстройств. Реже встречаются протрагированные галлюцинозы с преобладанием бредовых идей преследования над галлюцинаторными расстройствами или же случаи, в которых на всем протяжении болезни на первом плане остается сравнительно «чистый» вербальный галлюциноз. У таких больных обычно сохраняется сознание болезни, мало меняется поведение, преобладает относительно ровное, иногда даже благодушное настроение.
Хронические галлюцинозы встречаются редко — в 4,7—5,3 % всех случаев галлюцинозов. Длительность психоза может быть различной. Описаны случаи, продолжавшиеся до 30 лет. По наблюдениям, если галлюциноз не исчезает спустя 6 мес. после начала психоза, то можно быть уверенным, что заболевание в дальнейшем станет хроническим. Большинство авторов относят к хроническим галлюцинозы, продолжающиеся не менее 6 мес. А. Г. Гофман называет хроническими галлюцинозы длительностью более 1 года. Иногда уже первый психоз принимает хроническое течение. Однако чаще в анамнезе больных можно выявить однократные, реже повторные острые психозы, в первую очередь галлюцинозы и значительно реже — делирии. По мнению G. Benedetti, дебют галлюциноза, который в последующем станет хроническим, существенно не отличается от случаев, заканчивающихся выздоровлением. С. Г. Жислин, И. В. Стрельчук и А. Г. Гофман придерживаются несколько иной точки зрения. Только в части случаев хронические галлюцинозы начинаются с состояний, аналогичных острым галлюцинозам. Гораздо чаще развиваются сложные состояния, в которых одновременно присутствуют симптомы делирия и галлюциноза или галлюциноз сочетается с депрессивно-параноидными расстройствами. По особенностям клинической картины и закономерностям развития выделяют 3 варианта хронического галлюциноза.
Однако чаще в анамнезе больных можно выявить однократные, реже повторные острые психозы, в первую очередь галлюцинозы и значительно реже — делирии. По мнению G. Benedetti, дебют галлюциноза, который в последующем станет хроническим, существенно не отличается от случаев, заканчивающихся выздоровлением. С. Г. Жислин, И. В. Стрельчук и А. Г. Гофман придерживаются несколько иной точки зрения. Только в части случаев хронические галлюцинозы начинаются с состояний, аналогичных острым галлюцинозам. Гораздо чаще развиваются сложные состояния, в которых одновременно присутствуют симптомы делирия и галлюциноза или галлюциноз сочетается с депрессивно-параноидными расстройствами. По особенностям клинической картины и закономерностям развития выделяют 3 варианта хронического галлюциноза.
Хронический вербальный галлюциноз без бреда — самая частая форма хронических вербальных галлюцинозов. Преобладают множественные, чаще почти не прекращающиеся истинные вербальные галлюцинации, исходящие от нескольких лиц. Встречаются слуховые галлюцинации в форме диалога. Обычно содержание слышимого — обсуждения повседневных дел больного, его слов, поступков, желаний, производимые с издевкой, угрозами, приказаниями, иногда как бы нарочито противоположными по смыслу, в ряду случаев с покровительственной доброжелательностью. «Голоса» способны не оставлять больного в покое с утра до ночи, вмешиваясь буквально во все его занятия. В первые месяцы и годы больные часто вступают в разговор с мнимыми собеседниками. У них возникают реакции протеста, негодования, возмущения, проявляющиеся в спорах, брани, апелляции к окружающим. В последующем проявления аффективного резонанса в определенной мере блекнут, больные как бы привыкают, сживаются с тем, что слышат. Внешне поведение таких больных не отличается какими-либо странностями. Сохраняется способность к выполнению не только повседневных, но в ряде случаев и профессиональных обязанностей. Сознание болезни имеется всегда. Обычно можно выявить и достаточно критическое отношение к расстройствам.
Встречаются слуховые галлюцинации в форме диалога. Обычно содержание слышимого — обсуждения повседневных дел больного, его слов, поступков, желаний, производимые с издевкой, угрозами, приказаниями, иногда как бы нарочито противоположными по смыслу, в ряду случаев с покровительственной доброжелательностью. «Голоса» способны не оставлять больного в покое с утра до ночи, вмешиваясь буквально во все его занятия. В первые месяцы и годы больные часто вступают в разговор с мнимыми собеседниками. У них возникают реакции протеста, негодования, возмущения, проявляющиеся в спорах, брани, апелляции к окружающим. В последующем проявления аффективного резонанса в определенной мере блекнут, больные как бы привыкают, сживаются с тем, что слышат. Внешне поведение таких больных не отличается какими-либо странностями. Сохраняется способность к выполнению не только повседневных, но в ряде случаев и профессиональных обязанностей. Сознание болезни имеется всегда. Обычно можно выявить и достаточно критическое отношение к расстройствам. При возобновлении пьянства клиническая картина изменяется: увеличивается число голосов, нарастает их интенсивность, становится разнообразнее и неприятнее содержание галлюцинаций. Появляются тревога, страх, возможны симптомы галлюцинаторного бреда. Может значительно измениться поведение. При полном воздержании от алкоголя со временем обычно происходит редукция психоза. Уменьшается число голосов, они перестают слышаться непрерывно и в ряде случаев появляются только при дополнительных внешних акустических раздражителях (рефлекторные галлюцинации). В других случаях голоса возникают при совершении больными ошибочных поступков. Содержание голосов становится более доброжелательным: они увещевают, успокаивают, дают разумные советы. Иногда появляются голоса, сообщающие о различных событиях, не касающихся самого больного. Вербальные галлюцинации могут сменяться акоазмами. Таким образом, чистые хронические галлюцинозы склонны к регредиентному течению.
При возобновлении пьянства клиническая картина изменяется: увеличивается число голосов, нарастает их интенсивность, становится разнообразнее и неприятнее содержание галлюцинаций. Появляются тревога, страх, возможны симптомы галлюцинаторного бреда. Может значительно измениться поведение. При полном воздержании от алкоголя со временем обычно происходит редукция психоза. Уменьшается число голосов, они перестают слышаться непрерывно и в ряде случаев появляются только при дополнительных внешних акустических раздражителях (рефлекторные галлюцинации). В других случаях голоса возникают при совершении больными ошибочных поступков. Содержание голосов становится более доброжелательным: они увещевают, успокаивают, дают разумные советы. Иногда появляются голоса, сообщающие о различных событиях, не касающихся самого больного. Вербальные галлюцинации могут сменяться акоазмами. Таким образом, чистые хронические галлюцинозы склонны к регредиентному течению.
Хронический вербальный галлюциноз с бредом. В развернутый период болезни синдром вербального галлюциноза сходен с наблюдаемым при чистом хроническом галлюцинозе. Однако больные убеждены, что к ним относятся недоброжелательно или даже преследуют их. Иногда эта убежденность имеет форму предположений о порче, колдовстве, наказаниях за прошлые проступки, в основном связанные с пьянством; некоторые больные считают, что так осуществляется их лечение. Больных можно на время разубедить: они спонтанно начинают понимать болезненность таких переживаний. Некоторые авторы предпочитают в таких случаях говорить о бредоподобных состояниях, причину которых отчасти связывают с чертами дебильности в преморбиде больных. Об этом свидетельствует и то, что бредоподобные высказывания проявляются чаще всего в форме так называемого архаического бреда, т. е. бреда колдовства, порчи, одержимости. У других больных существуют более или менее систематизированные стойкие бредовые идеи преследования. Однако содержание бреда всегда тесно связано с содержанием галлюциноза, и бред, таким образом, остается по механизму возникновения галлюцинаторным.
В развернутый период болезни синдром вербального галлюциноза сходен с наблюдаемым при чистом хроническом галлюцинозе. Однако больные убеждены, что к ним относятся недоброжелательно или даже преследуют их. Иногда эта убежденность имеет форму предположений о порче, колдовстве, наказаниях за прошлые проступки, в основном связанные с пьянством; некоторые больные считают, что так осуществляется их лечение. Больных можно на время разубедить: они спонтанно начинают понимать болезненность таких переживаний. Некоторые авторы предпочитают в таких случаях говорить о бредоподобных состояниях, причину которых отчасти связывают с чертами дебильности в преморбиде больных. Об этом свидетельствует и то, что бредоподобные высказывания проявляются чаще всего в форме так называемого архаического бреда, т. е. бреда колдовства, порчи, одержимости. У других больных существуют более или менее систематизированные стойкие бредовые идеи преследования. Однако содержание бреда всегда тесно связано с содержанием галлюциноза, и бред, таким образом, остается по механизму возникновения галлюцинаторным. По мнению С. Г. Жислина, сложные бредовые построения, не связанные с галлюцинозом, прежде всего первичные бредовые идеи отношения и значения, малохарактерны для хронических галлюцинозов. Вне алкогольных эксцессов психоз склонен к застыванию и медленной редукции позитивных расстройств. Поведение в этих случаях не нарушено; социальная адаптация может в той или иной степени сохраняться. При продолжающихся алкогольных эксцессах возникают периодические обострения, напоминающие картину острого галлюциноза. Однако при них менее выражен аффект страха и отсутствуют или незначительны расстройства поведения. По миновании обострений восстанавливается прежняя картина болезни, ее заметного усложнения не происходит. Психоорганические изменения проявляются снижением уровня личности. Обычно можно выявить астению.
По мнению С. Г. Жислина, сложные бредовые построения, не связанные с галлюцинозом, прежде всего первичные бредовые идеи отношения и значения, малохарактерны для хронических галлюцинозов. Вне алкогольных эксцессов психоз склонен к застыванию и медленной редукции позитивных расстройств. Поведение в этих случаях не нарушено; социальная адаптация может в той или иной степени сохраняться. При продолжающихся алкогольных эксцессах возникают периодические обострения, напоминающие картину острого галлюциноза. Однако при них менее выражен аффект страха и отсутствуют или незначительны расстройства поведения. По миновании обострений восстанавливается прежняя картина болезни, ее заметного усложнения не происходит. Психоорганические изменения проявляются снижением уровня личности. Обычно можно выявить астению.
Хронический вербальный галлюциноз с психическими автоматизмами и парафренным видоизменением бреда. Самая редкая форма хронического галлюциноза. Как и при остальных вариантах, здесь «сквозным» расстройством остаются истинные вербальные галлюцинации. Со временем в периоды обострений, возникающих спонтанно или связанных с пьянством, появляются вначале эпизодические, а в последующем достаточно стойкие симптомы психического автоматизма. Чаще всего это идеаторный автоматизм в форме слуховых псевдогаллюцинаций, симптома открытости, опережающих мыслей или ментизма. Возможны и отдельные идеи воздействия. Иногда в последующем происходит значительное изменение содержания слуховых галлюцинаций и псевдогаллюцинаций с появлением мегаломанической тематики и в соответствии с ней мегаломанического галлюцинаторного бреда. Больной в таких случаях говорит о своем новом социальном или материальном положении не в настоящем, а в будущем времени (получит «высокую должность», «квартиру», «пенсию»; станет «генералом», «министром» и т. п.). Нередко эти высказывания напоминают детские фантазии. Усложнение клинической картины психоза у таких больных обычно сочетается с медленно нарастающим органическим снижением. Вместе с тем и на отдаленных этапах заболевания у больных остаются известное сознание болезни, доступность, апелляция к врачу, сочетающаяся с живостью моторики, склонностью к шуткам.
Со временем в периоды обострений, возникающих спонтанно или связанных с пьянством, появляются вначале эпизодические, а в последующем достаточно стойкие симптомы психического автоматизма. Чаще всего это идеаторный автоматизм в форме слуховых псевдогаллюцинаций, симптома открытости, опережающих мыслей или ментизма. Возможны и отдельные идеи воздействия. Иногда в последующем происходит значительное изменение содержания слуховых галлюцинаций и псевдогаллюцинаций с появлением мегаломанической тематики и в соответствии с ней мегаломанического галлюцинаторного бреда. Больной в таких случаях говорит о своем новом социальном или материальном положении не в настоящем, а в будущем времени (получит «высокую должность», «квартиру», «пенсию»; станет «генералом», «министром» и т. п.). Нередко эти высказывания напоминают детские фантазии. Усложнение клинической картины психоза у таких больных обычно сочетается с медленно нарастающим органическим снижением. Вместе с тем и на отдаленных этапах заболевания у больных остаются известное сознание болезни, доступность, апелляция к врачу, сочетающаяся с живостью моторики, склонностью к шуткам. Окончательная нозологическая трактовка подобных случаев остается в определенной мере спорной.
Окончательная нозологическая трактовка подобных случаев остается в определенной мере спорной.
Возникающие при металкогольных психозах психопатологические расстройства, характерные и для шизофрении (онейроид, психические автоматизмы, парафренное изменение бреда при хроническом галлюцинозе), имеют ряд сходных черт. Во всех случаях их проявления фрагментарны, ограничиваются отдельными компонентами соответствующего синдрома, они не склонны к последовательному усложнению, оставаясь на всем протяжении психоза незавершенными. При острых формах металкогольных психозов онейроид и психические автоматизмы всегда транзиторны. Кроме того, эти расстройства никогда не становятся начальными проявлениями психоза. Они возникают или на высоте его развития (острые формы), или на последующих этапах (хронический галлюциноз) и всегда сосуществуют с развернутой симптоматикой алкогольного психоза, а при его редукции исчезают первыми.
При таких психозах лечение больных проводится, как правило, в стационаре, т. к. оно в первую очередь направлено на устранение причины, вызвавшей психическое расстройство, т. е. основное заболевание. Острый психоз с помрачением сознания является грозным осложнением основного заболевания: двигательное возбуждение, сильная тревога, страх, сопровождающие психоз, могут значительно ухудшить общее состояние больного. Кроме того, больной с острым психозом может представлять опасность для себя и окружающих. В связи с этим его целесообразно изолировать от других больных, обеспечив круглосуточный надзор. Кратковременные психические расстройства не требуют перевода больного в психиатрическое отделение, но лечение психоза должно проводиться под контролем психиатра. Перевод пациента в специальное отделение нашей клиники необходим только при затяжном симптоматическом психозе. Если транспортировка противопоказана в связи с тяжелым соматическим состоянием больного, то психиатрическое лечение и соответствующий уход и надзор должны быть обеспечены в том медицинском учреждении, где он находится.
к. оно в первую очередь направлено на устранение причины, вызвавшей психическое расстройство, т. е. основное заболевание. Острый психоз с помрачением сознания является грозным осложнением основного заболевания: двигательное возбуждение, сильная тревога, страх, сопровождающие психоз, могут значительно ухудшить общее состояние больного. Кроме того, больной с острым психозом может представлять опасность для себя и окружающих. В связи с этим его целесообразно изолировать от других больных, обеспечив круглосуточный надзор. Кратковременные психические расстройства не требуют перевода больного в психиатрическое отделение, но лечение психоза должно проводиться под контролем психиатра. Перевод пациента в специальное отделение нашей клиники необходим только при затяжном симптоматическом психозе. Если транспортировка противопоказана в связи с тяжелым соматическим состоянием больного, то психиатрическое лечение и соответствующий уход и надзор должны быть обеспечены в том медицинском учреждении, где он находится. В этом случае возможен вызов врача нашей клиники к постели больного.
В этом случае возможен вызов врача нашей клиники к постели больного.
Основные принципы лекарственной терапии острых симптоматических психозов не зависят от их этиологии, но в каждом конкретном случае требуется коррекция терапии в соответствии с тяжестью соматического состояния больного. Наряду с психотропными средствами лечение острых симптоматических психозов включает меры, направленные на лечение основного заболевания и дезинтоксикационную терапию.
При начальных или стертых («субпсихотических») расстройствах показано применение транквилизаторов (диазепам, феназепам, нитразепам), при нарастании бессонницы, тревоги и страха применяют нейролептические средства (аминазин, галоперидол). В состоянии помраченного состояния (делирий, эпилептиформное или онирическое состояние) показано внутривенное введение диазепама, при сильном возбуждении — инъекции аминазина. Из-за опасности коллапса аминазин необходимо сочетать с сердечно-сосудистыми средствами (кофеин, кордиамин). Для купирования возбуждения применяют также хлорпротиксен и лепонекс (клозапин). Соматически ослабленным больным целесообразно вводить парентерально транквилизаторы (диазепам).
Для купирования возбуждения применяют также хлорпротиксен и лепонекс (клозапин). Соматически ослабленным больным целесообразно вводить парентерально транквилизаторы (диазепам).
При интоксикационных психозах одновременно проводят дезинтоксикацию: внутривенное (капельное) введение дезинтоксикационных и плазмозамещающих жидкостей. Для дезинтоксикации внутривенно вводят глюкозу или изотонический раствор хлорида натрия с витаминами, дают обильное питье. Для предотвращения набухания мозга используются дегидратирующие средства — фуросемид, лазикс, маннитол, сульфат магния и др.
Терапевтическая тактика при протрагированных симптоматических психозах определяется в первую очередь психопатологической структурой состояния. При галлюцинаторно-бредовых состояниях в связи с соматическим неблагополучием и неразвернутостью или фрагментарностью галлюцинаторно-бредового синдрома рекомендуется начинать терапию с применения нейролептиков, так как физически ослабленные больные их лучше переносят. Лишь при неэффективности этих средств следует переходить к более мощным нейролептикам (аминазин, галоперидол). При выраженном тревожно-депрессивном аффекте назначают преимущественно антидепрессанты-седатики (амитриптилин и др.). Для купирования ажитации у резко ослабленных больных рекомендуется применять диазепам, а в более тяжелых случаях — тизерцин парентерально.
Лишь при неэффективности этих средств следует переходить к более мощным нейролептикам (аминазин, галоперидол). При выраженном тревожно-депрессивном аффекте назначают преимущественно антидепрессанты-седатики (амитриптилин и др.). Для купирования ажитации у резко ослабленных больных рекомендуется применять диазепам, а в более тяжелых случаях — тизерцин парентерально.
Ввиду того что нередко наблюдается повышенная чувствительность у больных с соматическими заболеваниями к нейролептикам и при их назначении часто бывают побочные действия и осложнения, эти препараты следует применять в невысоких дозах, постепенно их увеличивая.
Для лечения астенического синдрома, развивающегося по миновании симптоматического психоза, применяются общеукрепляющие средства, а также транквилизаторы — при раздражительности, эмоциональной лабильности, нарушениях сна; при возникновении вялости, адинамии и апатии, транзиторного или более стойкого амнестического синдрома требуется терапия препаратами метаболического действия (ноотропы).
Терапия симптоматических психозов, вызванных отравлением лекарственными средствами, бытовыми или промышленными ядами (интоксикационные психозы), имеет некоторые особенности. Дезинтоксикация показана тогда, когда есть основания считать, что отравляющее вещество еще не выведено из организма. Если механизм действия токсического вещества известен, то показаны средства, корригирующие нарушенные функции организма, например атропин при отравлении фосфорорганическими соединениями, соли натрия при отравлении солями лития, антихолинэстеразные препараты при отравлении атропином и др. В остальных случаях применяют общеукрепляющую терапию, в том числе витаминотерапию в зависимости от показаний и симптоматические средства» седативные — при возбуждении; аналептики, лобелии, бемегрид — при коматозных состояниях; сердечно-сосудистые — при нарушениях кровообращения; антипароксизмальные — при судорожных припадках и т. д.
При психических нарушениях, вызванных эндокринными заболеваниями, на фоне их активного лечения, осуществляемого специалистом-эндокринологом, широко применяются и психотропные средства, назначение которых ориентировано на структуру психопатологического синдрома. Предпочтительно использование современных психофармакологических средств (нейролептиков, антидепрессантов и др.), отличающихся большей эффективностью и одновременно меньшей способностью вызывать побочные явления. В этих случаях особенно важен учет особенностей их взаимодействия с гормональными и другими препаратами, входящими в комплекс лечебных мероприятий, обусловленных основным заболеванием. Сказанное полностью относится к психическим нарушениям, обусловленным назначением гормональных препаратов, например столь часто используемых в общей терапевтической практике кортикостероидов. В этих случаях могут назначаться не только нейролептики, антидепрессанты и транквилизаторы, но и соли лития Последние оказались особенно эффективными как при маниакальных состояниях, так и при стероидной депрессии. При периодически возникающих относительно неглубоких расстройствах типа предменструального напряжения предпочтительно назначение бензодиазепиновых анксиолитиков и антидепрессантов с выраженным анксиолитическим действием.
Предпочтительно использование современных психофармакологических средств (нейролептиков, антидепрессантов и др.), отличающихся большей эффективностью и одновременно меньшей способностью вызывать побочные явления. В этих случаях особенно важен учет особенностей их взаимодействия с гормональными и другими препаратами, входящими в комплекс лечебных мероприятий, обусловленных основным заболеванием. Сказанное полностью относится к психическим нарушениям, обусловленным назначением гормональных препаратов, например столь часто используемых в общей терапевтической практике кортикостероидов. В этих случаях могут назначаться не только нейролептики, антидепрессанты и транквилизаторы, но и соли лития Последние оказались особенно эффективными как при маниакальных состояниях, так и при стероидной депрессии. При периодически возникающих относительно неглубоких расстройствах типа предменструального напряжения предпочтительно назначение бензодиазепиновых анксиолитиков и антидепрессантов с выраженным анксиолитическим действием. При преобладании астенических расстройств показаны ноотропы (пирацетам, церебролизин и др.).
При преобладании астенических расстройств показаны ноотропы (пирацетам, церебролизин и др.).
Поскольку многие эндокринные заболевания приводят к изменению не только общего самочувствия, но и внешности больных и сама болезнь оказывает мощное психотравмирующее влияние, то многие больные нуждаются в самой активной психотерапевтической коррекции. Ее направленность, естественно, зависит от характера заболевания, его тяжести, периода болезни и особенностей личности пациента.
Реабилитационные мероприятия особенно важны при астении после психотического состояния. Как физическая, так и интеллектуальная нагрузка должна увеличиваться постепенно. Интенсивная нагрузка может привести к углублению и затягиванию астенического состояния и формированию на этом фоне психогенных невротических реакций.
Профилактика симптоматических психозов направлена в первую очередь на предупреждение и раннее выявление соматических заболеваний, инфекций и интоксикаций (первичная профилактика). Вторичная профилактика симптоматических психозов состоит в предупреждении неблагоприятного течения и осложнений при том или ином соматическом заболевании, что подразумевает интенсивное, адекватное, своевременно начатое лечение и тщательный контроль за проводимой терапией.
Вторичная профилактика симптоматических психозов состоит в предупреждении неблагоприятного течения и осложнений при том или ином соматическом заболевании, что подразумевает интенсивное, адекватное, своевременно начатое лечение и тщательный контроль за проводимой терапией.
Острый энтеровирусный энцефалит как причина изолированных зрительных и слуховых галлюцинаций у 22-летнего пациента , измененный уровень сознания и очаговый неврологический дефицит. Одним из наиболее опасных видов вирусного энцефалита является энцефалит простого герпеса; однако другие центральные вирусные инфекции также могут проявляться психическими симптомами. Здесь мы сообщаем о случае 22-летней женщины с первыми зрительными и слуховыми галлюцинациями из-за острого энтеровирусного энцефалита без нарушений спинномозговой жидкости, но с положительным результатом ПЦР на энтеровирус (ЭХО). В процессе лечения симптомы ухудшились, и в связи с императивными суицидальными слуховыми галлюцинациями ее необходимо перевести в изолятор.
 При лечении рисперидоном и оланзапином симптомы внезапно прекращались и не повторялись при последующем снижении дозы антипсихотического препарата.
При лечении рисперидоном и оланзапином симптомы внезапно прекращались и не повторялись при последующем снижении дозы антипсихотического препарата.1. Введение
Вирусный энцефалит часто проявляется тяжелым заболеванием, головной болью, лихорадкой, изменениями поведения, измененным уровнем сознания и очаговыми неврологическими нарушениями. Более 100 вирусов связаны с острыми инфекциями центральной нервной системы [1]. Одним из наиболее опасных видов вирусных энцефалитов является энцефалит простого герпеса, приводящий к смерти до 70% при отсутствии лечения [2]. Однако другие центральные вирусные инфекции также могут проявляться психиатрическими симптомами, но в повседневной клинической практике ими часто пренебрегают [2]. Мы сообщаем о случае 22-летней женщины с первыми зрительными и слуховыми галлюцинациями из-за острого энтеровирусного энцефалита без нарушений спинномозговой жидкости (ЦСЖ), но с положительным результатом ПЦР на энтеровирусы.
2. Презентация случая
В январе 2018 года 22-летняя пациентка из Мадагаскара, проживающая в Германии уже два года, обратилась в наше отделение неотложной помощи отделения психиатрии и психотерапии. Она страдала острыми слуховыми галлюцинациями с семи дней и острыми зрительными галлюцинациями, начавшимися в день поступления. Согласно ее повествованию, она снова и снова слышала один и тот же голос, говорящий ей «отправиться к морю» и видя старую безликую женщину, которая, вероятно, была источником голоса. Никогда в жизни у нее не было таких симптомов. Не было никаких нарушений сознания или ориентации и никаких намеков на другие психопатологические изменения, за исключением того, что она была очень напугана галлюцинациями. Она сообщила об эпизодической сильной головной боли, которая усиливала галлюцинации. За неделю до появления психиатрических симптомов у больного в течение нескольких дней была сильная диарея. Она работала медсестрой по уходу за престарелыми в доме престарелых, где многие пациенты одновременно страдали диареей. Внутреннее и неврологическое обследования были ничем не примечательны, особенно лихорадки или ригидности шеи не наблюдалось. Лабораторные исследования также были в пределах нормы, особенно повышенного уровня С-реактивного белка или лимфоцитоза не обнаружено.
Она страдала острыми слуховыми галлюцинациями с семи дней и острыми зрительными галлюцинациями, начавшимися в день поступления. Согласно ее повествованию, она снова и снова слышала один и тот же голос, говорящий ей «отправиться к морю» и видя старую безликую женщину, которая, вероятно, была источником голоса. Никогда в жизни у нее не было таких симптомов. Не было никаких нарушений сознания или ориентации и никаких намеков на другие психопатологические изменения, за исключением того, что она была очень напугана галлюцинациями. Она сообщила об эпизодической сильной головной боли, которая усиливала галлюцинации. За неделю до появления психиатрических симптомов у больного в течение нескольких дней была сильная диарея. Она работала медсестрой по уходу за престарелыми в доме престарелых, где многие пациенты одновременно страдали диареей. Внутреннее и неврологическое обследования были ничем не примечательны, особенно лихорадки или ригидности шеи не наблюдалось. Лабораторные исследования также были в пределах нормы, особенно повышенного уровня С-реактивного белка или лимфоцитоза не обнаружено. МРТ черепа и ЭЭГ без особенностей. Анализ спинномозговой жидкости показал нормальное количество клеток (1,0 клетки/ мк л) и нормальной функцией гемато-ликворного барьера (коэффициент альбумина 6,64, общий белок 474 мг/л). Интратекальный синтез IgG, IgA или IgM отсутствовал, а олигоклональные полосы, специфичные для ЦСЖ, не определялись (тип 1). При тестировании на антитела к нейронам и аутоиммунному энцефалиту в сыворотке крови и ЦСЖ патологии не выявлено. ПЦР и антитело-специфические индексы для CMV, HSV, EBV и VZV были отрицательными. Однако ПЦР на энтеровирусы (ECHO) была положительной, что указывало на острую/подострую инфекцию. Стул пациентки не проверяли, потому что у нее больше не было никаких абдоминальных симптомов.
МРТ черепа и ЭЭГ без особенностей. Анализ спинномозговой жидкости показал нормальное количество клеток (1,0 клетки/ мк л) и нормальной функцией гемато-ликворного барьера (коэффициент альбумина 6,64, общий белок 474 мг/л). Интратекальный синтез IgG, IgA или IgM отсутствовал, а олигоклональные полосы, специфичные для ЦСЖ, не определялись (тип 1). При тестировании на антитела к нейронам и аутоиммунному энцефалиту в сыворотке крови и ЦСЖ патологии не выявлено. ПЦР и антитело-специфические индексы для CMV, HSV, EBV и VZV были отрицательными. Однако ПЦР на энтеровирусы (ECHO) была положительной, что указывало на острую/подострую инфекцию. Стул пациентки не проверяли, потому что у нее больше не было никаких абдоминальных симптомов.
Начата симптоматическая антипсихотическая и анксиолитическая терапия рисперидоном (3 мг/день) и лоразепамом (5,5 мг/день) и обезболивающая терапия НПВП. Однако симптомы у пациента усилились. Она сообщила, что качество слуховых галлюцинаций изменилось и что голос говорил ей уйти и совершить самоубийство. Оланзапин (7,5 мг/день) был добавлен в качестве второго антипсихотического препарата; однако симптомы ухудшились, и ее пришлось перевести в закрытую палату нашего отделения, так как она сообщила об усилении императивных суицидальных слуховых галлюцинаций. Через 28 дней после первого появления симптомов галлюцинации и головная боль внезапно прекратились в течение суток при вышеупомянутом лечении. В последующие дни лечение было заменено на арипипразол (10 мг/день) из-за повышенного уровня пролактина в сыворотке с сообщениями о лактации. При последующем снижении дозы оланзапина галлюцинации или другие симптомы не повторялись, и пациентка могла быть выписана из стационара, получавшего лечение арипипразолом (10 мг/сут) и оланзапином (2,5 мг/сут). Через 4 месяца после выписки у пациента отсутствовали симптомы при лечении арипипразолом в дозе 10 мг.
Оланзапин (7,5 мг/день) был добавлен в качестве второго антипсихотического препарата; однако симптомы ухудшились, и ее пришлось перевести в закрытую палату нашего отделения, так как она сообщила об усилении императивных суицидальных слуховых галлюцинаций. Через 28 дней после первого появления симптомов галлюцинации и головная боль внезапно прекратились в течение суток при вышеупомянутом лечении. В последующие дни лечение было заменено на арипипразол (10 мг/день) из-за повышенного уровня пролактина в сыворотке с сообщениями о лактации. При последующем снижении дозы оланзапина галлюцинации или другие симптомы не повторялись, и пациентка могла быть выписана из стационара, получавшего лечение арипипразолом (10 мг/сут) и оланзапином (2,5 мг/сут). Через 4 месяца после выписки у пациента отсутствовали симптомы при лечении арипипразолом в дозе 10 мг.
3. Дискуссия
Одним из важнейших дифференциальных диагнозов острого психоза является герпесный энцефалит, приводящий при отсутствии лечения в 70% случаев к летальному исходу [1]. Однако другие вирусные инфекции центральной нервной системы, вызывающие энцефалит, также могут проявляться психиатрическими симптомами, но часто игнорируются в клинической повседневной жизни [2]. Среди инфекционных заболеваний центральной нервной системы наиболее распространены энтеровирусные инфекции, на их долю приходится до 77% всех случаев вирусного менингита у взрослых [3], что обычно приводит к головной боли, лихорадке и ригидности затылочных мышц. Однако энтеровирусы также могут вызывать энцефалит, который обычно приводит к изменению психического статуса и очаговым неврологическим симптомам [4]. Энтеровирусный энцефалит обычно диагностируют по воспалительным изменениям в спинномозговой жидкости, например, плеоцитозу, и обнаружению вирусной РНК с помощью ПЦР в спинномозговой жидкости [5]. В нашем случае, помимо галлюцинаций, больной страдал только от нехарактерной головной боли и не имел лихорадки. Кроме того, воспалительных изменений не было, но ПЦР выявила РНК энтеровируса в ЦСЖ.
Однако другие вирусные инфекции центральной нервной системы, вызывающие энцефалит, также могут проявляться психиатрическими симптомами, но часто игнорируются в клинической повседневной жизни [2]. Среди инфекционных заболеваний центральной нервной системы наиболее распространены энтеровирусные инфекции, на их долю приходится до 77% всех случаев вирусного менингита у взрослых [3], что обычно приводит к головной боли, лихорадке и ригидности затылочных мышц. Однако энтеровирусы также могут вызывать энцефалит, который обычно приводит к изменению психического статуса и очаговым неврологическим симптомам [4]. Энтеровирусный энцефалит обычно диагностируют по воспалительным изменениям в спинномозговой жидкости, например, плеоцитозу, и обнаружению вирусной РНК с помощью ПЦР в спинномозговой жидкости [5]. В нашем случае, помимо галлюцинаций, больной страдал только от нехарактерной головной боли и не имел лихорадки. Кроме того, воспалительных изменений не было, но ПЦР выявила РНК энтеровируса в ЦСЖ.
Недавно мы показали, что до 15% всех случаев менингита/энцефалита, вызванного энтеровирусами, имеет место нормальное количество клеток в спинномозговой жидкости. Кроме того, энтеровирусный энцефалит может вызывать изолированное поражение черепных нервов [6]. Другие отчеты о случаях также показали, что клинические проявления центральной энтеровирусной инфекции находятся в широком диапазоне. Например, сообщалось о случае с поведенческими изменениями и аутистическими чертами, такими как нарушение коммуникации, мутизм и отсутствие зрительного контакта [7]. В другом случае описан рецидивирующий лимбический энцефалит с судорогами, аномальным поведением и нарушением сознания вследствие энтеровирусной инфекции [8].
Что касается возможных дифференциальных диагнозов, следует также учитывать острый психоз со случайным положительным результатом ПЦР на энтеровирус. Из-за ассоциации головной боли и галлюцинаций мигрень также может рассматриваться как причина симптомов. Однако течение времени и проявление симптомов говорят против этой гипотезы.
Насколько нам известно, мы первыми сообщили о случае изолированных зрительных и слуховых галлюцинаций, вызванных энтеровирусным энцефалитом. В нашем случае содержание зрительных и слуховых галлюцинаций носило не тривиальный, а ярко выраженный императивный характер, подталкивающий больного к совершению самоубийства. Примечательно, что наблюдался хронологический порядок возникновения диареи, слуховых и зрительных галлюцинаций. ПЦР-тестирование на энтеровирусы в спинномозговой жидкости следует рассматривать при остром появлении новых нейропсихиатрических симптомов. подозрение на энтеровирусную инфекцию (например, тяжелая диарея в последние дни/неделю).
Доступность данных
Данные не являются общедоступными из-за ограничений конфиденциальности или этических норм.
Конфликт интересов
HF получает гонорары выступающих от компаний Janssen Cilag GmbH, Servier GmbH и Lundbeck GmbH и консультирует Janssen Cilag GmbH и Oberberg Holding. MD, TS, AN, CE и SB заявляют об отсутствии конфликта интересов в отношении публикации этой статьи.
Ссылки
S. Munjal, S.J. Ferrando и Z. Freyberg, «Невропсихиатрические аспекты инфекционных заболеваний: обновление», Клиники интенсивной терапии , том. 33, нет. 3, стр. 681–712, 2017.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Д. Б. Арсиньегас и К. А. Андерсон, «Вирусный энцефалит: нейропсихиатрические и нейроповеденческие аспекты», Current Psychiatry Reports , vol. 6, нет. 5, стр. 372–379, 2004.
Посмотреть по адресу:
Сайт издателя | Google Scholar
П. Котилайнен, Л. Купила, Р. Дж. Марттила, Р. Вайнионпаа, В. Хукканен и Т. Вуоринен, «Этиология асептического менингита и энцефалита у взрослого населения», Неврология , том. 66, нет. 1, стр. 75–80, 2006 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
G.
 Calleri, V. Libanore, S. Corcione, FG De Rosa и P. Caramello, «Ретроспективное исследование вирусных инфекций центральной нервной системы: взаимосвязь между этиологией, клиническим течением и исходом», Infection , том. 45, нет. 2, стр. 227–231, 2017.
Calleri, V. Libanore, S. Corcione, FG De Rosa и P. Caramello, «Ретроспективное исследование вирусных инфекций центральной нервной системы: взаимосвязь между этиологией, клиническим течением и исходом», Infection , том. 45, нет. 2, стр. 227–231, 2017.Посмотреть по адресу:
Сайт издателя | Google Scholar
С. А. Э. Логан и Э. МакМахон, «Вирусный менингит», стр. 9.0015 BMJ , том. 336, нет. 7634, стр. 36–40, 2008 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
J. Ahlbrecht, L.K. Hillebrand, P. Schwenkenbecher et al., «Особенности спинномозговой жидкости у взрослых с энтеровирусной инфекцией нервной системы», International Journal of Infectious Diseases , vol. 68, стр. 94–101, 2018.
Посмотреть по адресу:
Сайт издателя | Google Scholar
H.
 Akcakaya, P. Tekturk, E.K. Tur, M. Eraksoy и Z. Yapici, «P103–2340: атипичный энтеровирусный энцефалит, вызывающий поведенческие изменения и аутоподобные клинические проявления: клинический случай», Европейский журнал детской неврологии , том. 19, 2015.
Akcakaya, P. Tekturk, E.K. Tur, M. Eraksoy и Z. Yapici, «P103–2340: атипичный энтеровирусный энцефалит, вызывающий поведенческие изменения и аутоподобные клинические проявления: клинический случай», Европейский журнал детской неврологии , том. 19, 2015.Посмотреть по адресу:
Сайт издателя | Google Scholar
Y. Hokezu, Y. Hashiguchi, M. Satake и M. Hosoya, «История рецидивирующего лимбического энцефалита, вызванного энтеровирусной инфекцией», Rinsho shinkeigaku = Clinical Neurology , vol. 44, нет. 3, pp. 165–170, 2004.
Посмотреть по адресу:
Google Scholar
Copyright
Copyright © 2021 M. Deest et al. Это статья с открытым доступом, распространяемая в соответствии с лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.
Аномалии настроения/эмоций
Психопатология — Аномалии настроения/эмоцийстатей открытого доступа о психическом здоровье уход
Схема
- Галлюцинации
- Заблуждения
- Лечение
- Понимание уровни интенсивности
- шагов в управлении
- Стратегии
- Ответственность медсестер
- Резюме
- Каталожные номера
- Искажения восприятия, возникающие от любого из пяти органов чувств.

- «Ложное восприятие, не являющееся сенсорным искажением или неправильное толкование, но которое происходит в то же время, что и реальное восприятия» — (Ясперс)
- Сны и мысленные образы отличаются от галлюцинаций и часто Неполное, зависящее от воли, может быть воссоздано.
- Псевдогаллюцинации — непроизвольный сенсорный опыт достаточно яркое, чтобы считаться галлюцинацией, но распознанное больным не быть результатом внешних раздражителей.
Причины галлюцинаций
- Сильные эмоции.
- Депрессия
- Слова или короткие фразы «убей себя»
- Предложения
- Гипноз
- Мотивирующие инструкции
- Заболевания органов чувств.
- Глаукома
- Гериатрические клиенты
- Сенсорная депривация.

- Повторяющиеся слова и фразы.
- Болезнь черной пятнистости.
- Заболевания ЦНС.
- Поражения промежуточного мозга и коры
- Обычно визуально.
- Гипногогический и гипнопомпический
- Органические галлюцинации
- Слуховой или зрительный.
Слуховые галлюцинации
- Элементарные или частично или полностью организованные голоса.
- Стимуляция височных областей.
- Различаются по качеству, содержанию.
- Эхо мыслей, второе или третье лицо.
- Может быть обязательным.
Зрительные галлюцинации
- Элементарные или частично или полностью организованные
- Наиболее часто встречается при острых органических состояниях
- Чрезвычайно редко при шизофрении.

- видит мелких животных чаще всего в бреду.
- Часто выделяют из слуховых галлюцинаций.
- Эпилепсия височной доли может быть эмпирической.
- Часто возникают лилипутские галлюцинации.
Обонятельные галлюцинации
- Шизофреники, органические состояния, височная эпилепсия.
- Нечасто при депрессии.
Вкусовые галлюцинации
- находят у шизофреников, органические состояния.
- можно испытать при стимуляции теменной коры.
Тактильные галлюцинации
- находит в органических состояниях.
- «Кокаиновый жук».
- Ветер, тепло, электрические или сексуальные ощущения.
Особые виды галлюцинаций
- Рефлекторные галлюцинации
- Экстракампиновые галлюцинации
- Аутоскопия или фантомное зеркальное отображение
- Эпилепсия, очаговые поражения, токсико-инфекционные стадии
- Заболевания теменной доли
- Отрицательная аутоскопия
- Внутренняя аутоскопия
- Ложное непоколебимое убеждение, не соответствующее больным
социальный и культурный фон.

- Первичный бред.
- Вторичный бред.
Первичные заблуждения
- Новое значение возникает не в связи с другими психопатологическое явление и не понятно.
- Бредовое настроение: знает, что что-то происходит вокруг него но не знаю, что это такое.
- Бредовое восприятие: приписывание нового значения обычному воспринимаемый объект.
- Бредовая идея: бред кажется полностью сформированным в уме.
Вторичный бред
- Бред, понятный с точки зрения культурных фон или эмоциональное состояние.
Содержание бреда
- Бред преследования
- Лица или группы.
- На грани убийства или пыток.

- Лишение имущества или знаний.
- От отравления или заражения.
- Бредовое отношение.
- Бред влияния.
- Бред ревности.
- Неверность – наблюдается при заболеваниях головного мозга, алкогольной зависимости, аффективных расстройствах. психозы и могут быть опасны, могут покушаться на убийство.
- Заблуждения любви.
- Эротомания: может попытаться следовать, связаться или убедить.
- Грандиозные заблуждения.
- Шизофрения, наркотическая зависимость, органические мозговые синдромы, мания (шутливо и высокомерно).
- О ценности, таланте, знаниях или силе.
- Бред нездоровья
- Депрессивное заболевание, шизофрения.
- Может быть расширен для охвата бреда преследования.

- Ипохондрический бред.
- Некоторые физические дефекты, расстройства или неизлечимые заболевания.
- Инвазии, уродливые или дисфункциональные части тела
- Может включать супруга или детей.
- Результат соматических галлюцинаций при шизофрении.
- Бредовые идеи вины
- Непростительный грех.
- Может вызывать бред преследования.
- Привести к самоубийству.
- Нигилистический бред.
- Отрицает существование тела, разума, близких или всего Мир.
- Очень возбужденная депрессия, делирий, шизофрения.
- Мания бедности. Нищета грозит ему и его семье.
- Бредовая ошибочная идентификация.

- Синдром Капгра.
- Религиозные заблуждения. Могут носить грандиозный характер.
- Бред контроля.
Лечение
- Нейролептики
- Типовой
- Нетипичный
- Седативные/снотворные
Понимание уровни интенсивности Этап 1
- Умеренное беспокойство.
- Обычно приятный.
- Неуместная ухмылка, шевеление губ, молчание и озабоченность.
Этап 2
- Отталкивающий контент.
- Вегетативные признаки.
- Плохая концентрация внимания.
- Потерять способность различать реальность.

Стадия 3
- Сильное беспокойство.
- Указания будут выполнены.
- Физические симптомы сильного беспокойства.
Стадия 4
- Стадия паники.
- Поведение, пораженное ужасом.
- Возможность убийства или самоубийства.
- Физическая активность отражает содержание галлюцинаций.
- Помочь повысить осведомленность о симптомах, чтобы отличить реальность.
- Облегчающая коммуникация.
- Наблюдение и прослушивание.
- Может говорить о галлюцинациях, чтобы знать уровень симптомов.

- Разговоры о галлюцинациях успокаивают и подтверждают пациент.
- Если оставить его в покое, он истощит ресурсы выживания.
- Интерактивные обсуждения очень полезны.
- Общение прямо во время галлюцинации.
- Модуляция сенсорной стимуляции.
- Попадание в глаза.
- Говорите просто, но немного громче.
- Звонить по имени.
- Используйте касание.
- Установить доверительные права на интеллектуальную собственность.
- Спокойствие, терпение, принятие, активное слушание.
- Оценки длительности, интенсивности и частоты симптомов.
- Следите за поведенческими признаками.
- Помогите записать количество галлюцинаций.

- Сосредоточьтесь на симптомах и помогите описать происходящее.
- Расширяйте возможности, помогая понять.
- Помогите контролировать галлюцинации.
- Определите, употреблялись ли наркотики или алкоголь.
- Если вас спросят, укажите, что вы не испытываете одинаковых раздражителей.
- Не спорь.
- Предлагайте и поощряйте использование межличностных отношений в качестве техника управления симптомами.
- Побуждать говорить.
- Помогите мобилизовать социальную поддержку.
- Помогите описать и сравнить текущие и прошлые галлюцинации.
- Определите шаблон, если он есть.
- Побуждайте вспомнить, когда это началось.
- Обратите внимание на содержимое, которое может помочь в прогнозировании поведение.
- Предупреждение о галлюцинациях.

- Определите влияние симптомов пациента на ADL.
- Предоставление отзывов о совладаниях.
- Помогите распознать триггеры симптомов и стратегии лечения.
- Поместите иллюзию во временные рамки и определите триггеры.
- Определите все компоненты, триггеры, связанные со стрессом или беспокойство.
- Если это связано с тревогой, научите навыкам управления тревогой.
- Разработайте программу лечения симптомов.
- Оценка частоты и продолжительности интенсивности
- Мимолетные иллюзии можно устранить за короткое время.
- Слушай спокойно, пока не нужно обсудить.
- Определите эмоциональные компоненты.
- Ответьте на основное чувство.
- Поощряйте дискуссии, не делая предположений о том, что правильно, а что нет.
- Наблюдайте за доказательствами конкретного мышления.

- Пациент и медсестра используют язык одинаково.
- Терпеливый понимает тебя буквально.
- Понаблюдайте за речью на наличие симптомов расстройства мышления.
- Не время для расхождений.
- Обратите внимание на способность использовать причинно-следственную связь.
- Делает ли пациент логические прогнозы на основе прошлых опыт.
- Пациент осмысливает время.
- Терпеливо использует недавнюю или удаленную память полностью.
- Различайте описание и факты ситуации.
- Определение ложных ситуаций.
- Развивайте способность проверять реальность.
- Определить галлюцинации.
- Тщательно подвергайте сомнению факты в том виде, в каком они представлены, и их
значение.

- Выполняется после предыдущих шагов.
- Обсудите последствия, когда человек будет готов.
- Разрешить брать на себя ответственность за свои действия.
- Поощряйте личную ответственность за здоровье и выздоровление.
- Способствуйте отвлечению внимания как способу перестать фокусироваться на иллюзиях.
- Способствовать физической активности.
- Распознавайте и укрепляйте здоровые и позитивные аспекты личность.
- Не спорь и не отвергай.
- Постарайтесь, чтобы они занимались.
- Поощряйте практиковать некоторые методы релаксации.
- Используйте отвлекающие факторы, упражнения, хобби, говорите «стоп».
- Успокоение стаканом воды или счетом.

 Так, риску галлюциноза из-за сенсорной депривации подвержены астронавты в открытом космосе.
Так, риску галлюциноза из-за сенсорной депривации подвержены астронавты в открытом космосе. Еще одним вариантом являются антагонистические слуховые галлюцинации, когда человек слышит спор «хорошего» и «плохого» голосов. Сопутствующие симптомы – бред, разорванность мышления, неадекватность эмоций, поведения.
Еще одним вариантом являются антагонистические слуховые галлюцинации, когда человек слышит спор «хорошего» и «плохого» голосов. Сопутствующие симптомы – бред, разорванность мышления, неадекватность эмоций, поведения.


 Calleri, V. Libanore, S. Corcione, FG De Rosa и P. Caramello, «Ретроспективное исследование вирусных инфекций центральной нервной системы: взаимосвязь между этиологией, клиническим течением и исходом», Infection , том. 45, нет. 2, стр. 227–231, 2017.
Calleri, V. Libanore, S. Corcione, FG De Rosa и P. Caramello, «Ретроспективное исследование вирусных инфекций центральной нервной системы: взаимосвязь между этиологией, клиническим течением и исходом», Infection , том. 45, нет. 2, стр. 227–231, 2017. Akcakaya, P. Tekturk, E.K. Tur, M. Eraksoy и Z. Yapici, «P103–2340: атипичный энтеровирусный энцефалит, вызывающий поведенческие изменения и аутоподобные клинические проявления: клинический случай», Европейский журнал детской неврологии , том. 19, 2015.
Akcakaya, P. Tekturk, E.K. Tur, M. Eraksoy и Z. Yapici, «P103–2340: атипичный энтеровирусный энцефалит, вызывающий поведенческие изменения и аутоподобные клинические проявления: клинический случай», Европейский журнал детской неврологии , том. 19, 2015.












