Глава 2 Психологический статус пациента
Содержание, основные вопросы. Определение психологического статуса — важная часть обследования пациента. Основные аспекты психологического анамнеза и психологического статуса.
Учебные цели.
Студенты должны знать:
1.Что входит в психологический статус пациента?
2.Как проводить психологическое обследование пациента?
Студенты должны уметь:
1.Собрать психологический анамнез при необходимости.
2.Провести психологическое обследование пациента, используя наблюдения, устный расспрос, тестирование. Определить, есть ли нарушения психических процессов.
Необходимо
помнить, что определение психологического
статуса больного нужно для полного его
обследования. Знание психологического
статуса помогает сформировать
индивидуальный подход к больному,
разобраться в свойствах его личности
и проблемах, внутреннем мире и душевном
состоянии.
Все это нужно учитывать и своевременно реагировать на изменения психологического состояния пациента.
Перед определением психологического статуса пациента желательно собрать его психологический анамнез (это делается, когда у вашего больного есть серьезные психологические проблемы).
Психологический анамнез включает в себя следующие аспекты.
Демографическая информация:
— возраст
— семейное положение
— профессия
— образование
Актуальные проблемы психологического характера:
— когда возникли и с каким событием жизни были связаны
— отношения в семье, семейный анамнез
— были ли утраты близких людей, психотравмирующие ситуации, стрессы
— интересы, увлечения, духовный мир
— успехи и неудачи в жизни по оценке пациента
— планы на будущее
—
удовлетворенность работой, браком и
т. д.
д.
В каждом случае, конечно, не требуется информация в полном объеме. Доктору может потребоваться часть информации, которая может помочь в диагностике.
Определение психологического статуса пациента является важной частью методики его обследования. В психологический статус пациента входят:
— Сознание (ориентировка в пространстве, во времени, месте, в собственной личности).
— Ощущение, восприятие (как воспринимает окружающий мир, есть ли нарушения).
— Внимание (описать устойчивость, концентрацию, объем, может ли сосредоточить внимание).
— Память (есть ли жалобы на состояние памяти, есть ли нарушения).
— Мышление, интеллект (определяется наблюдением, беседой с пациентом, учесть логику, последовательность изложения, уровень владения мыслительными операциями: анализом, обобщением и т.д.).
—
Речь (оценить содержательность,
последовательность, выразительность
речи, словарный запас).
— Поведение (активное, пассивное).
— Психоэмоциональное состояние (настроение: бодрое, спокойное, оптимистичное, тоскливое, депрессивное и т.д.). Были ли в анамнезе стрессы, психотравмы, проблемы, разочарования, фрустрации.
— Темперамент и характер (можно определить с помощью тестов Айзенка и Леонгарда, а также наблюдением).
— Отношение к болезни (тип реакции на болезнь). Определяется наблюдением, а также с помощью теста ЛОБИ.
— Духовная сфера (хобби, увлечения). Семейное положение, взаимоотношения в семье, удовлетворенность профессией.
Межвузовский сборник научных трудов, страница 80
Безопасность жизнедеятельности \ Безопасность жизнедеятельности
3. Габидулина С. Э. К обоснованию методики «Рисунок несуществующего животного» Вестник МГУ, Сер. 14, психология, 1986, № 4.
4. Гарбузов В. И., Захаров А. И., Исаев Д. Н. Неврозы
у детей и их лечение.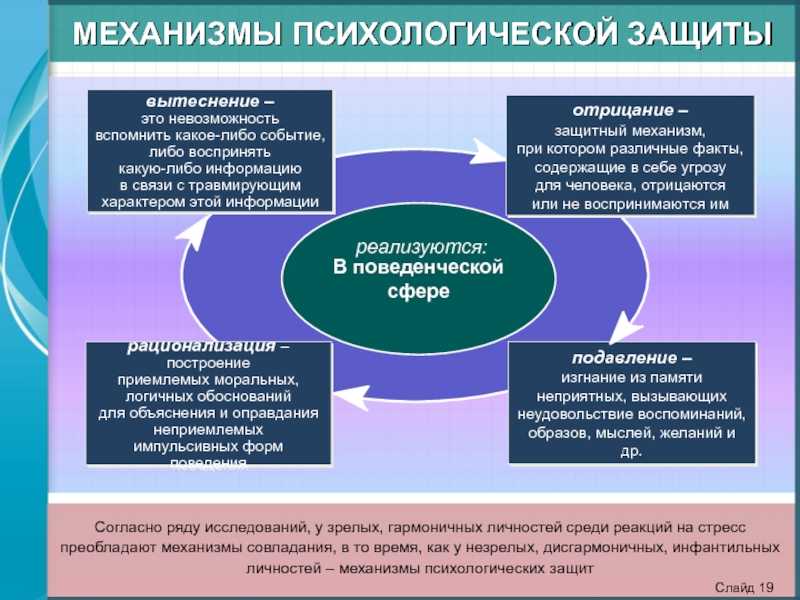 Л., 1977.
Л., 1977.
5. Захаров А. И. Как предупредить отклонения в поведении ребенка. М, 1986.
6. Захаров А. И. Как преодолеть страхи у детей. М, 1986.
7. Захаров А. И. Неврозы у детей и подростков. М., 1988.
9. Лосева В. Ф. Рисуночная методика «Четыре персонажа» и ее использование в целях психодиагностики личности // Экспериментальные методы исследования личности в коллективе. Даугавпилс, 1986.
10. Мухина В. С. Изобразительная деятельность ребенка как форма усвоения социального опыта. М., 1981.
11. Мухина В. С. Использование детского рисунка в целях диагностики умственного развития // Материалы симпозиума по вопросам разработки диагностических методов определения уровня умственного развития детей. Рига, 1970.
12. Новикова Е. В. Некоторые вопросы психологической диагностики и коррекции нарушений общения у младших подростков // Общение и развитие психики М , 1986.
13. Общая психодиагностика / Под ред. А. А Бодалева и
В. В. Столина. М,1987.
Общая психодиагностика / Под ред. А. А Бодалева и
В. В. Столина. М,1987.
14. Осорина М. В. О роли рисования в развитии мышления ребенка // Психология — производству и воспитанию. Л., 1977
15. Соколова. Е. Т. К теоретическому обоснованию проективного метода исследования личности // Бессознательное: Природа, функции, методы исследования. Т. 3, Тбилиси, 1978.
16. Соколова Е. Т. Проективные методы исследования личности. М., 1980.
17. Спиваковская А. С. Профилактика детских неврозов М., 1988.
18. Хоментаускас Г. Т. Использование детского рисунка для исследования внутрисемейных отношений // Вопросы психологии, 1986, № 1.
19. Хоментаускас Г. Т. Отражение межличностных отношений в диагностическом рисунке семьи. Дисс. канд. психол. наук. М. 1985.
20. Шуберт А. М. Изучение личности ребенка по его рисунку// Психопатология и Психопрофилактика детского возраста М., 1989.
21. Эберлейн Г. Страхи здоровых детей. М., 1981.
22. Яньшин П. В. Семантика проективного рисунка в
контексте языка невербальных значений.
23. Buck I. N. The N-T-P techuique. Aqualitative and qualitative scoring manuel. — J. Clin. Psychol., Monograph Supplement, № 5. — 1948.
24. Hand book of Projective Technique. Eds. Murstain B. I. N. Y., 1965.
25. The Liischer Color Test. Tr. and ed. by 1. Scotf. N. Y., 1971. Ch. 6.
26. M a c h o v e r K. Personality projection in the drawing of the human figure. — Springfield, III., 1949.
Стр. 131
V. ПСИХОЛОГИЧЕСКИЙ СТАТУС ЛИЧНОСТИ
И ПУТИ ЕГО ИЗУЧЕНИЯ
А. В. Соловьев
ЗРЕЛАЯ ЛИЧНОСТЬ: ПОНЯТИЙНЫЙ АНАЛИЗ
Понятия «зрелая личность», «созревание личности»,
«личностная зрелость» довольно часто употребляются в психологии при описании
процесса индивидуального развития и для характеристики его направленности.
Вместе с тем, сами эти термины редко становятся объектом специального анализа.
Они обычно используются как интуитивно понятные, знакомые каждому из
собственного жизненного опыта.
Данная проблема имеет не только теоретический интерес, но и выводит на важные аспекты прикладной психологии. Именно она образует мост, связывающий исследования в области психологии личности с практикой воспитания. Само воспитание можно определить как формирование черт зрелой личности у подопечных. Зрелая личность в этом смысле выступает идеалом воспитания. Каждый воспитатель должен иметь модель того «продукта», который он производит. И модель эта должна быть не абстрактной, включающей перечень общепризнанных достоинств, а конкретной, учитывающей природу человека. Построить такую модель может лишь воспитатель, обладающий достаточной психологической культурой.
Скачать файл
Выбери свой ВУЗ
- АлтГТУ 419
- АлтГУ 113
- АмПГУ 296
- АГТУ 267
- БИТТУ 794
- БГТУ «Военмех» 1191
- БГМУ 172
- БГТУ 603
- БГУ 155
- БГУИР 391
- БелГУТ 4908
- БГЭУ 963
- БНТУ 1070
- БТЭУ ПК 689
- БрГУ 179
- ВНТУ 120
- ВГУЭС 426
- ВлГУ 645
- ВМедА 611
- ВолгГТУ 235
- ВНУ им.
 Даля 166
Даля 166 - ВЗФЭИ 245
- ВятГСХА 101
- ВятГГУ 139
- ВятГУ 559
- ГГДСК 171
- ГомГМК 501
- ГГМУ 1966
- ГГТУ им. Сухого 4467
- ГГУ им. Скорины 1590
- ГМА им. Макарова 299
- ДГПУ 159
- ДальГАУ 279
- ДВГГУ 134
- ДВГМУ 408
- ДВГТУ 936
- ДВГУПС 305
- ДВФУ 949
- ДонГТУ 498
- ДИТМ МНТУ 109
- ИвГМА 488
- ИГХТУ 131
- ИжГТУ 145
- КемГППК 171
- КемГУ 508
- КГМТУ 270
- КировАТ 147
- КГКСЭП 407
- КГТА им.
 Дегтярева 174
Дегтярева 174 - КнАГТУ 2910
- КрасГАУ 345
- КрасГМУ 629
- КГПУ им. Астафьева 133
- КГТУ (СФУ) 567
- КГТЭИ (СФУ) 112
- КПК №2 177
- КубГТУ 138
- КубГУ 109
- КузГПА 182
- КузГТУ 789
- МГТУ им. Носова 369
- МГЭУ им. Сахарова 232
- МГЭК 249
- МГПУ 165
- МАИ 144
- МАДИ 151
- МГИУ 1179
- МГОУ 121
- МГСУ 331
- МГУ 273
- МГУКИ 101
- МГУПИ 225
- МГУПС (МИИТ) 637
- МГУТУ 122
- МТУСИ 179
- ХАИ 656
- ТПУ 455
- НИУ МЭИ 640
- НМСУ «Горный» 1701
- ХПИ 1534
- НТУУ «КПИ» 213
- НУК им.
 Макарова 543
Макарова 543 - НВ 1001
- НГАВТ 362
- НГАУ 411
- НГАСУ 817
- НГМУ 665
- НГПУ 214
- НГТУ 4610
- НГУ 1993
- НГУЭУ 499
- НИИ 201
- ОмГТУ 302
- ОмГУПС 230
- СПбПК №4 115
- ПГУПС 2489
- ПГПУ им. Короленко 296
- ПНТУ им. Кондратюка 120
- РАНХиГС 190
- РОАТ МИИТ 608
- РТА 245
- РГГМУ 117
- РГПУ им.
 Герцена 123
Герцена 123 - РГППУ 142
- РГСУ 162
- «МАТИ» — РГТУ 121
- РГУНиГ 260
- РЭУ им. Плеханова 123
- РГАТУ им. Соловьёва 219
- РязГМУ 125
- РГРТУ 666
- СамГТУ 131
- СПбГАСУ 315
- ИНЖЭКОН 328
- СПбГИПСР 136
- СПбГЛТУ им. Кирова 227
- СПбГМТУ 143
- СПбГПМУ 146
- СПбГПУ 1599
- СПбГТИ (ТУ) 293
- СПбГТУРП 236
- СПбГУ 578
- ГУАП 524
- СПбГУНиПТ 291
- СПбГУПТД 438
- СПбГУСЭ 226
- СПбГУТ 194
- СПГУТД 151
- СПбГУЭФ 145
- СПбГЭТУ «ЛЭТИ» 379
- ПИМаш 247
- НИУ ИТМО 531
- СГТУ им.
 Гагарина 114
Гагарина 114 - СахГУ 278
- СЗТУ 484
- СибАГС 249
- СибГАУ 462
- СибГИУ 1654
- СибГТУ 946
- СГУПС 1473
- СибГУТИ 2083
- СибУПК 377
- СФУ 2424
- СНАУ 567
- СумГУ 768
- ТРТУ 149
- ТОГУ 551
- ТГЭУ 325
- ТГУ (Томск) 276
- ТГПУ 181
- ТулГУ 553
- УкрГАЖТ 234
- УлГТУ 536
- УИПКПРО 123
- УрГПУ 195
- УГТУ-УПИ 758
- УГНТУ 570
- УГТУ 134
- ХГАЭП 138
- ХГАФК 110
- ХНАГХ 407
- ХНУВД 512
- ХНУ им.
 Каразина 305
Каразина 305 - ХНУРЭ 325
- ХНЭУ 495
- ЦПУ 157
- ЧитГУ 220
- ЮУрГУ 309
Обследование психического статуса — StatPearls
Обследование психического статуса организуется каждым практикующим врачом по-разному, но включает в себя одни и те же основные направления. Для целей этой деятельности исследование психического статуса можно разделить на широкие категории внешнего вида, поведения, двигательной активности, речи, настроения, аффекта, мыслительного процесса, содержания мысли, нарушений восприятия, познания, понимания и суждения. Познание может подразделяться на различные когнитивные области в зависимости от того, какие области практик считает необходимым оценить. В каждом разделе ниже будет подробно описано определение, правильный метод оценки и то, как эта информация может быть использована для диагностики и мониторинга психических заболеваний.
Внешний вид
Описание того, как выглядит пациент во время наблюдения. Его можно определить в первые секунды клинического введения, а также отметить на протяжении всего интервью. Детали, которые должны быть включены, включают, выглядят ли они старше или моложе своего заявленного возраста, во что они одеты, их уход и гигиена, а также есть ли у них татуировки или шрамы. Если пациент выглядит моложе своего заявленного возраста, у него может быть задержка в развитии или одежда не по возрасту. Пациенты, которые выглядят старше своего заявленного возраста, могут иметь сопутствующие тяжелые заболевания, годы злоупотребления психоактивными веществами или часто годы плохо контролируемого психического заболевания. Уход и гигиена могут дать представление об уровне функционирования пациента. Те, у кого плохая гигиена и уход, обычно указывают на то, что в контексте их психического заболевания они в настоящее время плохо функционируют. Люди с плохим уходом или гигиеной могут быть в тяжелой депрессии, иметь нейрокогнитивное расстройство или испытывать негативные симптомы психотического расстройства, такого как шизофрения. Татуировки и шрамы могут нарисовать картину истории, личности и поведения пациента. Шрамы рассказывают истории о старых значительных травмах в результате случайной травмы, вреда, причиненного другим человеком, или нанесенного самому себе вреда. Нанесенные самому себе травмы часто включают поверхностные порезы, следы игл от внутривенного употребления наркотиков или попытки самоубийства в прошлом.[2] Татуировки часто представляют собой имя члена семьи, близкого человека или потерянного любимого человека. Они также могут изображать следы банд, вульгарные образы или экстравагантные произведения искусства. Если в ходе интервью был установлен определенный уровень доверия, интервьюер может спросить о значении татуировок или шрамов и о том, какую историю они рассказывают о пациенте.
Татуировки и шрамы могут нарисовать картину истории, личности и поведения пациента. Шрамы рассказывают истории о старых значительных травмах в результате случайной травмы, вреда, причиненного другим человеком, или нанесенного самому себе вреда. Нанесенные самому себе травмы часто включают поверхностные порезы, следы игл от внутривенного употребления наркотиков или попытки самоубийства в прошлом.[2] Татуировки часто представляют собой имя члена семьи, близкого человека или потерянного любимого человека. Они также могут изображать следы банд, вульгарные образы или экстравагантные произведения искусства. Если в ходе интервью был установлен определенный уровень доверия, интервьюер может спросить о значении татуировок или шрамов и о том, какую историю они рассказывают о пациенте.
Поведение
Это описание, полученное путем наблюдения за поведением пациента во время интервью. Во-первых, важно отметить, находится ли пациент в состоянии дистресса. Если пациент находится в бедственном положении, это может быть связано с сопутствующими медицинскими проблемами, вызывающими дискомфорт, пациентом, который против своей воли был доставлен в больницу для психиатрического обследования, или из-за тяжести его галлюцинаций или паранойи, пугающих пациента. Далее следует отметить описание их взаимодействия с интервьюером.[2] Например, сотрудничает ли пациент, или он взволнован, избегает, отказывается говорить или не может быть перенаправлен? Пациент, который не соглашается на интервью, может сопротивляться, если психиатрическая оценка была непроизвольной или активно испытывает симптомы психического заболевания. Пациенты, которых невозможно перенаправить, часто остро реагируют на внутренние раздражители или проявляют маниакальное поведение. Наконец, важно отметить, соответствует ли поведение пациента ситуации. Например, можно считать уместным, чтобы пациент, доставленный через полицию для принудительного обследования, был раздражительным и не сотрудничал. Однако, если в том же сценарии пациент смеялся и улыбался на протяжении всего интервью, это считалось бы неуместным.
Далее следует отметить описание их взаимодействия с интервьюером.[2] Например, сотрудничает ли пациент, или он взволнован, избегает, отказывается говорить или не может быть перенаправлен? Пациент, который не соглашается на интервью, может сопротивляться, если психиатрическая оценка была непроизвольной или активно испытывает симптомы психического заболевания. Пациенты, которых невозможно перенаправить, часто остро реагируют на внутренние раздражители или проявляют маниакальное поведение. Наконец, важно отметить, соответствует ли поведение пациента ситуации. Например, можно считать уместным, чтобы пациент, доставленный через полицию для принудительного обследования, был раздражительным и не сотрудничал. Однако, если в том же сценарии пациент смеялся и улыбался на протяжении всего интервью, это считалось бы неуместным.
Двигательная активность
Описывает, как двигается пациент и какие у него движения. Двигательная активность может указывать на основное психическое заболевание или неврологическое расстройство. Кроме того, поскольку дофаминовая система, на которую воздействуют лекарства, играет жизненно важную роль в движении, она особенно важна для мониторинга побочных эффектов лекарств.
Кроме того, поскольку дофаминовая система, на которую воздействуют лекарства, играет жизненно важную роль в движении, она особенно важна для мониторинга побочных эффектов лекарств.
Одним из аспектов мониторинга является скорость движений. Это может быть описано как нормальная психомоторная заторможенность/брадикинезия или психомоторное возбуждение/гиперкинезия. У пациента с депрессией или нейрокогнитивным расстройством может быть задержка психомоторного развития.[5] С другой стороны, психомоторное возбуждение может свидетельствовать о том, что больной остро находится под влиянием стимулятора или проявляет маниакальное поведение. Важно следить за походкой больного. Например, если походка жесткая, шаркающая или атаксическая, это может указывать на основное неврологическое заболевание. Одним из таких неврологических расстройств является болезнь Паркинсона, на которую указывает кардинальная триада, состоящая из ригидности, брадикинезии и тремора в покое. Если эти симптомы выявляются на ранней стадии при внимательном наблюдении клинициста, это может помочь в более ранней диагностике и лечении таких состояний.
Важно обратить внимание на позу пациента, так как это может указывать на основные проблемы. Длительная поза может свидетельствовать о кататонии, типе психомоторной неподвижности/ступора/негибкости и признаке психотических расстройств. Практики, незнакомые с этим состоянием, часто не замечают кататонию, но очень важно дифференцировать ее, поскольку она требует отдельного лечения, а не основного психоза. Если у пациента проявляется акатизия, беспокойное желание двигаться/неспособность оставаться на месте, он может проявлять гиперактивность/импульсивность, которая часто проявляется у пациентов с синдромом дефицита внимания и гиперактивности (СДВГ). В качестве альтернативы, пациент с акатизией может испытывать побочный эффект антипсихотика.[6] Другими аспектами движения, которые могут указывать на экстрапирамидные побочные эффекты (ЭПС) нейролептиков, являются ригидность, тремор и тики, такие как скрежетание зубами, причмокивание губами или выпячивание языка. Тяжелая внезапная ригидность, наблюдаемая после введения нейролептиков, считается острой дистонической реакцией. Хотя и редко, в самой крайней форме это может быть опасным для жизни, если затрагиваются мышцы гортани. Таким образом, практикующий врач должен отслеживать и лечить малейшие реакции, прежде чем они станут более серьезными. Поздняя дискинезия — это неврологическое состояние, возникающее в результате длительного приема нейролептиков, которое поддерживает эти экстрапирамидные побочные эффекты. Эти симптомы и их тяжесть можно более тщательно отслеживать с помощью шкалы аномальных непроизвольных движений (AIMS).
Хотя и редко, в самой крайней форме это может быть опасным для жизни, если затрагиваются мышцы гортани. Таким образом, практикующий врач должен отслеживать и лечить малейшие реакции, прежде чем они станут более серьезными. Поздняя дискинезия — это неврологическое состояние, возникающее в результате длительного приема нейролептиков, которое поддерживает эти экстрапирамидные побочные эффекты. Эти симптомы и их тяжесть можно более тщательно отслеживать с помощью шкалы аномальных непроизвольных движений (AIMS).
Речь
Речь оценивается пассивно на протяжении всего психиатрического опроса. Следует отметить такие качества, как количество словесных выражений, беглость, скорость, ритм, громкость и тон. Крайне важно отметить количество слов, которые говорит пациент. Если пациент говорит меньше, чем обычно, он может испытывать депрессию или тревогу. И наоборот, повышенное/гипервербальное количество речи также может указывать на некоторый уровень тревоги или на то, что пациент в настоящее время находится в маниакальном состоянии. Беглость относится к языковым навыкам пациента. Английский может не быть родным языком пациента, и он может не владеть им свободно. С другой стороны, английский может быть их родным языком, но у них могут быть трудности с подбором слов из-за измененного психического состояния или нейрокогнитивного расстройства. Темп речи может быть медленным у пациентов с депрессией или с нейрокогнитивным расстройством. Частота давления может указывать на острую интоксикацию психоактивными веществами или на то, что пациент переживает маниакальный эпизод.[6] Задержка речевого ответа может также указывать на нейрокогнитивное расстройство или на то, что пациент испытывает расстройство мыслительного процесса, такое как блокирование мыслей, наблюдаемое при психозе. Ритм речи может дать ключ к постановке ряда диагнозов. Невнятная речь может свидетельствовать об интоксикации. Дизартрия может свидетельствовать о возможной двигательной дисфункции при разговоре. Громкость может быть тихой, если пациент подавлен/замкнут, или громкой, если он взволнован.
Беглость относится к языковым навыкам пациента. Английский может не быть родным языком пациента, и он может не владеть им свободно. С другой стороны, английский может быть их родным языком, но у них могут быть трудности с подбором слов из-за измененного психического состояния или нейрокогнитивного расстройства. Темп речи может быть медленным у пациентов с депрессией или с нейрокогнитивным расстройством. Частота давления может указывать на острую интоксикацию психоактивными веществами или на то, что пациент переживает маниакальный эпизод.[6] Задержка речевого ответа может также указывать на нейрокогнитивное расстройство или на то, что пациент испытывает расстройство мыслительного процесса, такое как блокирование мыслей, наблюдаемое при психозе. Ритм речи может дать ключ к постановке ряда диагнозов. Невнятная речь может свидетельствовать об интоксикации. Дизартрия может свидетельствовать о возможной двигательной дисфункции при разговоре. Громкость может быть тихой, если пациент подавлен/замкнут, или громкой, если он взволнован. У некоторых пациентов есть нейрокогнитивное расстройство или проблемы со слухом, из-за которых они не могут контролировать громкость своего голоса. Наконец, тон может указывать на настроение пациента. Кроме того, детский тон может свидетельствовать о задержке развития в зависимости от возраста пациента.
У некоторых пациентов есть нейрокогнитивное расстройство или проблемы со слухом, из-за которых они не могут контролировать громкость своего голоса. Наконец, тон может указывать на настроение пациента. Кроме того, детский тон может свидетельствовать о задержке развития в зависимости от возраста пациента.
Настроение
Это субъективное описание пациентом своего самочувствия. Это определяется путем прямой просьбы пациента описать, как он себя чувствует, своими словами.[5] Он документируется цитатами, дословно расшифровывающими ответ пациента.
Влияние
Так практикующий врач описывает наблюдаемое выражение лица пациента с помощью его невербального языка.[2] Часто используемые термины: эвтимический, счастливый, грустный, раздраженный, сердитый, взволнованный, ограниченный, притупленный, плоский, широкий, причудливый, полный, лабильный, тревожный, яркий, приподнятый и эйфорический. В дополнение к этим терминам может быть описан диапазон воздействия. Например, пациент может быть минимально раздражен, а может быть крайне взволнован. Некоторые практикующие врачи также уточняют, соответствует ли аффект ситуации.[6] Считается, что пациент, который улыбается и смеется после того, как его доставили в больницу для непроизвольного обследования, испытывает неадекватно приподнятый аффект. Другой дескриптор, который клиницисты могут использовать для описания аффекта, заключается в том, соответствует ли аффект тому, что пациент говорит о своем настроении. Если пациент говорит, что его настроение «отличное» и он улыбается, то его аффект счастлив и, следовательно, конгруэнтен. Однако если этот пациент сказал «отлично» во время плача, то его аффект был бы слезливым и неконгруэнтным.
Например, пациент может быть минимально раздражен, а может быть крайне взволнован. Некоторые практикующие врачи также уточняют, соответствует ли аффект ситуации.[6] Считается, что пациент, который улыбается и смеется после того, как его доставили в больницу для непроизвольного обследования, испытывает неадекватно приподнятый аффект. Другой дескриптор, который клиницисты могут использовать для описания аффекта, заключается в том, соответствует ли аффект тому, что пациент говорит о своем настроении. Если пациент говорит, что его настроение «отличное» и он улыбается, то его аффект счастлив и, следовательно, конгруэнтен. Однако если этот пациент сказал «отлично» во время плача, то его аффект был бы слезливым и неконгруэнтным.
Мыслительный процесс
Это описание организации мыслей, выраженных пациентом.[5] Для нормального мыслительного процесса мысли описываются как линейные и целенаправленные. Общие описания нерегулярных мыслительных процессов: косвенные, тангенциальные, бегство идей, распущенность, настойчивость и блокировка мыслей. Обстоятельный мыслительный процесс описывает кого-то, чьи мысли связаны, но отходят от темы, прежде чем вернуться к исходной теме. С другой стороны, тангенциальный мыслительный процесс представляет собой серию связанных мыслей, которые уходят от темы, но не возвращаются к исходной теме. Полет идей — это тип мыслительного процесса, который похож на тангенциальный в том, что мысли уходят от темы, но связь между мыслями менее очевидна и слушателю труднее уследить. В свободном, неорганизованном мыслительном процессе нет никакой связи между мыслями и последовательностью мыслей.[5] Персеверации — это тип мыслительного процесса, при котором независимо от темы или вопроса пациент возвращается к одному и тому же предмету. Содержание этих персевераций будет важно отметить в следующем разделе. Наконец, блокировка мыслей наблюдается при психозе, когда у пациента возникают перерывы в мыслях, из-за которых трудно начать или закончить мысль. Ранее это обсуждалось в речи, поскольку у этих пациентов часто бывают паузы в речи и задержки в ответах на вопросы.
Обстоятельный мыслительный процесс описывает кого-то, чьи мысли связаны, но отходят от темы, прежде чем вернуться к исходной теме. С другой стороны, тангенциальный мыслительный процесс представляет собой серию связанных мыслей, которые уходят от темы, но не возвращаются к исходной теме. Полет идей — это тип мыслительного процесса, который похож на тангенциальный в том, что мысли уходят от темы, но связь между мыслями менее очевидна и слушателю труднее уследить. В свободном, неорганизованном мыслительном процессе нет никакой связи между мыслями и последовательностью мыслей.[5] Персеверации — это тип мыслительного процесса, при котором независимо от темы или вопроса пациент возвращается к одному и тому же предмету. Содержание этих персевераций будет важно отметить в следующем разделе. Наконец, блокировка мыслей наблюдается при психозе, когда у пациента возникают перерывы в мыслях, из-за которых трудно начать или закончить мысль. Ранее это обсуждалось в речи, поскольку у этих пациентов часто бывают паузы в речи и задержки в ответах на вопросы.
Содержание мыслей
По сути, это предмет мыслей, которые возникают у пациента. Это определяется путем прослушивания на протяжении всего интервью и путем прямого опроса. Если у пациента есть определенная озабоченность, у него может быть мыслительный процесс персеверационного типа, для которого важно документировать тему. При оценке содержания мыслей больного обязательно необходимо определить суицидальные мысли, мысли об убийстве, бред.
Врач может спросить пациента, есть ли у него суицидальные мысли или мысли об убийстве. Суицидальные мысли нуждаются в дополнительном разъяснении пассивными мыслями о желании умереть по сравнению с активными мыслями о желании покончить с собой. Кроме того, практикующие врачи должны быть в состоянии установить, есть ли у пациента план и намерение действовать в соответствии с такими мыслями. Это может быть трудно определить, поскольку пациенты редко сообщают такие подробности. Если есть какие-либо опасения по поводу суицидальных намерений, необходима более тщательная оценка суицидального риска. Оценка мыслей об убийстве следует аналогичной схеме: необходимо определить, являются ли мысли пассивными мыслями о желании кого-то умереть или активными мыслями об убийстве кого-то с планом и / или намерением действовать или без такового. Также жизненно важно попытаться получить от пациента, по отношению к которому у них есть мысли об убийстве. Согласно постановлению Тарасова по делу Верховного суда Калифорнии Tarasoff v. Regents of the University of California, . Обязанностью специалиста по психическому здоровью является предупреждение человека, если пациент угрожает его жизни.[8]
Оценка мыслей об убийстве следует аналогичной схеме: необходимо определить, являются ли мысли пассивными мыслями о желании кого-то умереть или активными мыслями об убийстве кого-то с планом и / или намерением действовать или без такового. Также жизненно важно попытаться получить от пациента, по отношению к которому у них есть мысли об убийстве. Согласно постановлению Тарасова по делу Верховного суда Калифорнии Tarasoff v. Regents of the University of California, . Обязанностью специалиста по психическому здоровью является предупреждение человека, если пациент угрожает его жизни.[8]
Бред – это твердо укоренившиеся ложные убеждения пациента, которые не являются частью системы культурных убеждений и сохраняются, несмотря на противоречивые доказательства.[6] Они могут быть правдоподобными или фантастическими по своей природе. Типы бреда включают причудливый, грандиозный, паранойя, персекуторный и соматический типы. Доказательства этих заблуждений часто трудно получить от пациента, потому что он может знать, что другие не верят ему и опасаются преследований. Врачам-психиатрам требуется практика, чтобы выявлять эти заблуждения у пациентов тонким и непредубежденным образом. Например, нельзя спрашивать пациента: «Вы параноик?», а скорее: «Вы обеспокоены тем, что кто-то следит за вами или шпионит за вами?» Некоторыми распространенными бредом преследования являются паранойя, связанная с тем, что кто-то следит за ними или шпионит за ними с помощью камеры. Другие — это грандиозные убеждения о том, что вы — Бог, королевская особа, знаменитость или богатство. Соматический бред часто возникает из ощущений, которые испытывает больной. Например, распространенный соматический бред заключается в том, что пациент беременен (часто встречается у мужчин и женщин) или что внутри него находится паразит или инопланетянин из-за запора или вздутия живота. При определении того, является ли что-то бредом, важно сравнить то, во что верит пациент, с объективными побочными сообщениями от посторонних или лабораторными данными. Например, взлохмаченный пожилой пациент, утверждающий, что он известная модель, на самом деле мог быть таковой в прошлом.
Врачам-психиатрам требуется практика, чтобы выявлять эти заблуждения у пациентов тонким и непредубежденным образом. Например, нельзя спрашивать пациента: «Вы параноик?», а скорее: «Вы обеспокоены тем, что кто-то следит за вами или шпионит за вами?» Некоторыми распространенными бредом преследования являются паранойя, связанная с тем, что кто-то следит за ними или шпионит за ними с помощью камеры. Другие — это грандиозные убеждения о том, что вы — Бог, королевская особа, знаменитость или богатство. Соматический бред часто возникает из ощущений, которые испытывает больной. Например, распространенный соматический бред заключается в том, что пациент беременен (часто встречается у мужчин и женщин) или что внутри него находится паразит или инопланетянин из-за запора или вздутия живота. При определении того, является ли что-то бредом, важно сравнить то, во что верит пациент, с объективными побочными сообщениями от посторонних или лабораторными данными. Например, взлохмаченный пожилой пациент, утверждающий, что он известная модель, на самом деле мог быть таковой в прошлом. Другие типы бреда включают в себя включение мысли, трансляцию мысли, изъятие мысли, чтение мыслей и идеи ссылки. Это относится к случаям, когда пациенты считают, что они контролируют мысли других, или наоборот. Идеи ссылки относятся к ситуации, когда пациент считает, что он получает особое сообщение по телевидению, радио или из Интернета, которого там нет.
Другие типы бреда включают в себя включение мысли, трансляцию мысли, изъятие мысли, чтение мыслей и идеи ссылки. Это относится к случаям, когда пациенты считают, что они контролируют мысли других, или наоборот. Идеи ссылки относятся к ситуации, когда пациент считает, что он получает особое сообщение по телевидению, радио или из Интернета, которого там нет.
Восприятие
В этом разделе описываются некоторые из различных видов галлюцинаций, которые могут испытывать пациенты. Это оценивается путем опроса пациента, что он воспринимает. Галлюцинация – это восприятие чего-либо в отсутствие каких-либо внешних раздражителей. Важно противопоставить иллюзию, которая представляет собой неправильное восприятие, основанное на фактическом стимуле, например, когда вы думаете, что слышите свое имя в толпе. Напротив, галлюцинации, возникающие при засыпании (гипнагогические), пробуждении ото сна (гипнопомпические) или сонный паралич, не являются патологическими и могут считаться нормальными. Наиболее распространенными галлюцинациями являются слуховые и зрительные, но они также могут быть обонятельными, тактильными и вкусовыми. Спрашивая о слуховых галлюцинациях, важно отметить, какой звук слышен или голос. Если пациент слышит один или несколько голосов, спросите, узнает ли пациент этот голос или голоса, какого пола они кажутся и что эти голоса говорят ему. Слуховая галлюцинация Бога, желающего пациенту хорошего дня, потенциально может относиться к сфере нормы в зависимости от религиозной и этнической культуры пациента. Слуховые галлюцинации, которые не считаются нормальными, могут быть негативными и антагонистическими по отношению к пациенту или давать ему команды причинять вред себе или другим. Даже если больной верит, что это Бог, такие опасные слуховые галлюцинации считаются патологией и симптомом психического заболевания. Спрашивая о зрительных галлюцинациях, важно получить как можно больше подробностей. Если пациент видит змей, попросите его описать змей. Сколько их там? Что они делают? Кроме того, как и в случае со слуховыми галлюцинациями, некоторые зрительные галлюцинации можно считать нормальными, например, видение призрака умершего любимого человека вскоре после его смерти.
Наиболее распространенными галлюцинациями являются слуховые и зрительные, но они также могут быть обонятельными, тактильными и вкусовыми. Спрашивая о слуховых галлюцинациях, важно отметить, какой звук слышен или голос. Если пациент слышит один или несколько голосов, спросите, узнает ли пациент этот голос или голоса, какого пола они кажутся и что эти голоса говорят ему. Слуховая галлюцинация Бога, желающего пациенту хорошего дня, потенциально может относиться к сфере нормы в зависимости от религиозной и этнической культуры пациента. Слуховые галлюцинации, которые не считаются нормальными, могут быть негативными и антагонистическими по отношению к пациенту или давать ему команды причинять вред себе или другим. Даже если больной верит, что это Бог, такие опасные слуховые галлюцинации считаются патологией и симптомом психического заболевания. Спрашивая о зрительных галлюцинациях, важно получить как можно больше подробностей. Если пациент видит змей, попросите его описать змей. Сколько их там? Что они делают? Кроме того, как и в случае со слуховыми галлюцинациями, некоторые зрительные галлюцинации можно считать нормальными, например, видение призрака умершего любимого человека вскоре после его смерти.
Часто пациенты отрицают наличие галлюцинаций, несмотря на то, что они у них были. Это может быть либо из-за паранойи, либо из-за страха, вызванного тем, что они переживают. Даже если пациент отрицает наличие галлюцинаций, важно отметить, активно ли он реагирует на внутренние стимулы, разговаривая с кем-то, кого нет, или глядя на что-то, чего нет.
Познание
Наиболее распространенными областями познания, оцениваемыми при обследовании психического статуса, являются бдительность, ориентация, внимание/концентрация, память и абстрактное мышление. Если при оценке когнитивных функций или любой другой части исследования психического статуса практикующий врач обнаруживает симптомы возможного нейрокогнитивного расстройства, возможен более тщательный скрининг с помощью дополнительных инструментов оценки, таких как мини-тест психического состояния (MMSE), Монреальский когнитивный тест (МОСА), или Mini-Cog.[3][5]
Настороженность — уровень сознания пациента. Это может быть описано как бдительность, сонливость, оглушенность, ступор или коматозное состояние. Тревога означает, что пациент полностью проснулся и может реагировать на раздражители. Сонливость означает, что пациент вялый или сонливый. Сонливость считается пониженным уровнем сознания, но пациент все еще способен воспринимать раздражители и его довольно легко разбудить. Притупление означает, что слабые или умеренные стимулы могут не возбудить пациента, и когда разбуженный пациент будет сонливым с отсроченными реакциями. Больной в ступоре не реагирует почти на все раздражители и при возбуждении может быстро снова заснуть без продолжения стимуляции. Больной в коматозном состоянии не реагирует ни на какие раздражители, включая энергичные и вредные.[6] Измененный уровень сознания или чувствительности может указывать на то, что у пациента могла быть травма головы, он проглотил вещество или у него делирий из-за другого заболевания.[9]]
Это может быть описано как бдительность, сонливость, оглушенность, ступор или коматозное состояние. Тревога означает, что пациент полностью проснулся и может реагировать на раздражители. Сонливость означает, что пациент вялый или сонливый. Сонливость считается пониженным уровнем сознания, но пациент все еще способен воспринимать раздражители и его довольно легко разбудить. Притупление означает, что слабые или умеренные стимулы могут не возбудить пациента, и когда разбуженный пациент будет сонливым с отсроченными реакциями. Больной в ступоре не реагирует почти на все раздражители и при возбуждении может быстро снова заснуть без продолжения стимуляции. Больной в коматозном состоянии не реагирует ни на какие раздражители, включая энергичные и вредные.[6] Измененный уровень сознания или чувствительности может указывать на то, что у пациента могла быть травма головы, он проглотил вещество или у него делирий из-за другого заболевания.[9]]
Ориентация относится к осознанию пациентом своего положения и окружения. Это оценивается путем опроса пациента, знают ли они свое имя, текущее местоположение (включая город и штат) и дату. Тот, кто в норме полностью ориентирован, но остро не ориентируется, может испытывать интоксикацию психоактивными веществами, первичное психическое заболевание или делирий. Делирий можно легко пропустить и ошибочно классифицировать как первичное психическое заболевание. Важно уметь дифференцировать это измененное психическое состояние, поскольку оно может означать наличие критического состояния здоровья, которое необходимо оценить и лечить.[10]
Это оценивается путем опроса пациента, знают ли они свое имя, текущее местоположение (включая город и штат) и дату. Тот, кто в норме полностью ориентирован, но остро не ориентируется, может испытывать интоксикацию психоактивными веществами, первичное психическое заболевание или делирий. Делирий можно легко пропустить и ошибочно классифицировать как первичное психическое заболевание. Важно уметь дифференцировать это измененное психическое состояние, поскольку оно может означать наличие критического состояния здоровья, которое необходимо оценить и лечить.[10]
Внимание/концентрацию можно оценить на протяжении всего интервью, наблюдая, насколько хорошо пациент остается сосредоточенным на заданных вопросах.[3] В качестве альтернативы, это может быть непосредственно проверено множеством способов. Один из способов — попросить пациента постукивать по руке каждый раз, когда он слышит определенную букву в цепочке случайных букв. Если у них хорошие математические навыки, то другой метод — попросить пациента сосчитать от 100 до 7. Кроме того, практикующий врач может попросить пациента произнести слово вперед и назад или попросить его повторить случайную цепочку чисел вперед и назад. назад.[2][6] Нарушение внимания/концентрации может быть симптомом беспокойства, депрессии, плохого сна или нейрокогнитивного расстройства.[3] При описании состояния пациента практикующий врач может задокументировать его как плохое, ограниченное, удовлетворительное или, в случае предыдущего сравнения, ухудшение по сравнению с улучшением. Кроме того, практикующий врач может конкретно описать задачу и работу пациента.
Кроме того, практикующий врач может попросить пациента произнести слово вперед и назад или попросить его повторить случайную цепочку чисел вперед и назад. назад.[2][6] Нарушение внимания/концентрации может быть симптомом беспокойства, депрессии, плохого сна или нейрокогнитивного расстройства.[3] При описании состояния пациента практикующий врач может задокументировать его как плохое, ограниченное, удовлетворительное или, в случае предыдущего сравнения, ухудшение по сравнению с улучшением. Кроме того, практикующий врач может конкретно описать задачу и работу пациента.
Память подразделяется на немедленную память, отложенную память, недавнюю память и долговременную память. Практикующий врач может выбрать оценку одного или всех типов памяти во время оценки. Немедленный отзыв — это просьба пациента повторить вам что-то. Это определяет, может ли пациент зарегистрировать новую информацию.[3] Это может быть список случайных слов, случайных чисел или предложение.[6] Отсроченный отзыв — это просьба пациента повторить вам то же самое через определенное время (обычно от 1 до 5 минут) после выполнения другого задания, которое не позволяет пациенту повторять ответ для отработки ответа. [3] Даже если у пациента нет отсроченного припоминания, он может вспомнить информацию, если ему дать подсказку. В этом случае отсроченный отзыв пациента не будет сохранен, а подсказанный отзыв останется.[3] Недавняя память — это оценка того, насколько хорошо пациент помнит недавние события. Это можно определить во время интервью, спросив об истории болезни в настоящее время, о том, что они ели в начале дня или чем они занимались в свободное время. Долговременная память оценивает память пациента на давно прошедшие события. Примерами этого являются вопросы пациента о том, когда у него был ребенок, в какую среднюю школу он ходил, в доме своего детства или на свадьбе. Если у пациента нарушены ответы на тесты на припоминание и/или память, это может указывать на нейрокогнитивное расстройство, которое требует дальнейшего скрининга с помощью одного из тестов, упомянутых в начале этого раздела.
[3] Даже если у пациента нет отсроченного припоминания, он может вспомнить информацию, если ему дать подсказку. В этом случае отсроченный отзыв пациента не будет сохранен, а подсказанный отзыв останется.[3] Недавняя память — это оценка того, насколько хорошо пациент помнит недавние события. Это можно определить во время интервью, спросив об истории болезни в настоящее время, о том, что они ели в начале дня или чем они занимались в свободное время. Долговременная память оценивает память пациента на давно прошедшие события. Примерами этого являются вопросы пациента о том, когда у него был ребенок, в какую среднюю школу он ходил, в доме своего детства или на свадьбе. Если у пациента нарушены ответы на тесты на припоминание и/или память, это может указывать на нейрокогнитивное расстройство, которое требует дальнейшего скрининга с помощью одного из тестов, упомянутых в начале этого раздела.
Абстрактное мышление — это способность пациента делать выводы о значениях и понятиях. Это можно оценить, спросив пациента, что общего между двумя объектами или как интерпретировать распространенное высказывание, поговорку или пословицу. Буквальные интерпретации и ответы указывают на конкретное мышление, которое наблюдается при многих психических расстройствах, а также при некоторых умственных нарушениях и нейрокогнитивных расстройствах.[6]
Буквальные интерпретации и ответы указывают на конкретное мышление, которое наблюдается при многих психических расстройствах, а также при некоторых умственных нарушениях и нейрокогнитивных расстройствах.[6]
Проницательность
Это относится к пониманию пациентом своего заболевания и функциональных возможностей.[2] Обычно его описывают как плохое, ограниченное, удовлетворительное или, если есть предыдущее сравнение ухудшения по сравнению с улучшением. Если пациент может признать, что его слуховые галлюцинации не реальны, то у него правильное понимание. Если пациент не осознает, что его паранойя по поводу того, что вся пища отравлена, не может быть правдой, то его понимание плохое.
Решение
Это относится к способности пациента принимать правильные решения. Способ непосредственно оценить суждение состоит в том, чтобы спросить пациента, что бы он сделал в определенных сценариях. Часто это оценивается по истории пациента во время интервью и его наблюдаемых действий. [2] Это, как и понимание, также оценивается как плохое, ограниченное, удовлетворительное или, если есть предыдущая оценка для сравнения, ухудшение или улучшение. Пациенты, которые повторяют одни и те же ошибки снова и снова или отказываются принимать лекарства, проявляют недальновидность. Нередко встречаются пациенты, которые не верят, что их лекарства влияют на них положительно или вообще не влияют. Независимо от их плохой интуиции, некоторые пациенты проявляют справедливость, принимая лекарства, потому что они знают, что, если они их не примут, они вернутся в больницу для стационарного лечения. Люди с плохим суждением, как правило, плохо функционируют из-за тяжести своего психического заболевания. Пациенты с таким неверным суждением и функционированием обычно серьезно инвалидизируются и часто нуждаются в стационарном психиатрическом лечении.[4]
[2] Это, как и понимание, также оценивается как плохое, ограниченное, удовлетворительное или, если есть предыдущая оценка для сравнения, ухудшение или улучшение. Пациенты, которые повторяют одни и те же ошибки снова и снова или отказываются принимать лекарства, проявляют недальновидность. Нередко встречаются пациенты, которые не верят, что их лекарства влияют на них положительно или вообще не влияют. Независимо от их плохой интуиции, некоторые пациенты проявляют справедливость, принимая лекарства, потому что они знают, что, если они их не примут, они вернутся в больницу для стационарного лечения. Люди с плохим суждением, как правило, плохо функционируют из-за тяжести своего психического заболевания. Пациенты с таким неверным суждением и функционированием обычно серьезно инвалидизируются и часто нуждаются в стационарном психиатрическом лечении.[4]
Пример документации для карты пациента
Внешность: 25-летняя афроамериканка, возраст указан, одета в бумажную больничную форму, обрезанную таким образом, чтобы обнажить живот с видимым вертикальным шрамом на животе, и множественными татуировками с разными именами, видимыми на предплечьях с обеих сторон.
Поведение: Не испытывает острого дистресса, трудно перенаправить на собеседование, неуместно смеется и улыбается
Двигательная активность: Присутствует минимальное психомоторное возбуждение. Регулярная походка. Регулярная поза. Тиков, тремора или ЭПС нет.
Речь: гипервербальная, беглая, напористая, правильный ритм, равномерная громкость, счастливый тон идеи, отрицает мысли об убийстве. Вызвано грандиозное заблуждение о том, что он «ангел на миссии».
Восприятие: Одобряет слуховые галлюцинации Бога, повелевающего ей отправиться в Калифорнию. Отрицает зрительные галлюцинации. Не проявляет активной реакции на внутренние раздражители.
Когниция:
Сенсориум/ориентация: Бдительность и ориентация на человека, место и дату
Внимание/концентрация: Плохая. Невозможно написать МИР вперед и назад.
Память: Способен вспомнить 3/3 объекта сразу и через 1 минуту. Недавнее воспоминание — Целый, чтобы позавтракать сегодня утром. Долговременная память — не повреждена, в какой школе она училась.
Абстрактное мышление: Нетронутый со способностью идентифицировать птицу и дерево как живых.
Проницательность: Плохо
Оценка: Плохо
Обследование психического статуса – StatPearls
Обследование психического статуса проводится каждым практикующим врачом по-разному, но имеет одни и те же основные направления. Для целей этой деятельности исследование психического статуса можно разделить на широкие категории внешнего вида, поведения, двигательной активности, речи, настроения, аффекта, мыслительного процесса, содержания мысли, нарушений восприятия, познания, понимания и суждения. Познание может подразделяться на различные когнитивные области в зависимости от того, какие области практик считает необходимым оценить. В каждом разделе ниже будет подробно описано определение, правильный метод оценки и то, как эта информация может быть использована для диагностики и мониторинга психических заболеваний.
Внешний вид
Описание того, как выглядит пациент во время наблюдения. Его можно определить в первые секунды клинического введения, а также отметить на протяжении всего интервью. Детали, которые должны быть включены, включают, выглядят ли они старше или моложе своего заявленного возраста, во что они одеты, их уход и гигиена, а также есть ли у них татуировки или шрамы. Если пациент выглядит моложе своего заявленного возраста, у него может быть задержка в развитии или одежда не по возрасту. Пациенты, которые выглядят старше своего заявленного возраста, могут иметь сопутствующие тяжелые заболевания, годы злоупотребления психоактивными веществами или часто годы плохо контролируемого психического заболевания. Уход и гигиена могут дать представление об уровне функционирования пациента. Те, у кого плохая гигиена и уход, обычно указывают на то, что в контексте их психического заболевания они в настоящее время плохо функционируют. Люди с плохим уходом или гигиеной могут быть в тяжелой депрессии, иметь нейрокогнитивное расстройство или испытывать негативные симптомы психотического расстройства, такого как шизофрения.
Его можно определить в первые секунды клинического введения, а также отметить на протяжении всего интервью. Детали, которые должны быть включены, включают, выглядят ли они старше или моложе своего заявленного возраста, во что они одеты, их уход и гигиена, а также есть ли у них татуировки или шрамы. Если пациент выглядит моложе своего заявленного возраста, у него может быть задержка в развитии или одежда не по возрасту. Пациенты, которые выглядят старше своего заявленного возраста, могут иметь сопутствующие тяжелые заболевания, годы злоупотребления психоактивными веществами или часто годы плохо контролируемого психического заболевания. Уход и гигиена могут дать представление об уровне функционирования пациента. Те, у кого плохая гигиена и уход, обычно указывают на то, что в контексте их психического заболевания они в настоящее время плохо функционируют. Люди с плохим уходом или гигиеной могут быть в тяжелой депрессии, иметь нейрокогнитивное расстройство или испытывать негативные симптомы психотического расстройства, такого как шизофрения. Татуировки и шрамы могут нарисовать картину истории, личности и поведения пациента. Шрамы рассказывают истории о старых значительных травмах в результате случайной травмы, вреда, причиненного другим человеком, или нанесенного самому себе вреда. Нанесенные самому себе травмы часто включают поверхностные порезы, следы игл от внутривенного употребления наркотиков или попытки самоубийства в прошлом.[2] Татуировки часто представляют собой имя члена семьи, близкого человека или потерянного любимого человека. Они также могут изображать следы банд, вульгарные образы или экстравагантные произведения искусства. Если в ходе интервью был установлен определенный уровень доверия, интервьюер может спросить о значении татуировок или шрамов и о том, какую историю они рассказывают о пациенте.
Татуировки и шрамы могут нарисовать картину истории, личности и поведения пациента. Шрамы рассказывают истории о старых значительных травмах в результате случайной травмы, вреда, причиненного другим человеком, или нанесенного самому себе вреда. Нанесенные самому себе травмы часто включают поверхностные порезы, следы игл от внутривенного употребления наркотиков или попытки самоубийства в прошлом.[2] Татуировки часто представляют собой имя члена семьи, близкого человека или потерянного любимого человека. Они также могут изображать следы банд, вульгарные образы или экстравагантные произведения искусства. Если в ходе интервью был установлен определенный уровень доверия, интервьюер может спросить о значении татуировок или шрамов и о том, какую историю они рассказывают о пациенте.
Поведение
Это описание, полученное путем наблюдения за поведением пациента во время интервью. Во-первых, важно отметить, находится ли пациент в состоянии дистресса. Если пациент находится в бедственном положении, это может быть связано с сопутствующими медицинскими проблемами, вызывающими дискомфорт, пациентом, который против своей воли был доставлен в больницу для психиатрического обследования, или из-за тяжести его галлюцинаций или паранойи, пугающих пациента. Далее следует отметить описание их взаимодействия с интервьюером.[2] Например, сотрудничает ли пациент, или он взволнован, избегает, отказывается говорить или не может быть перенаправлен? Пациент, который не соглашается на интервью, может сопротивляться, если психиатрическая оценка была непроизвольной или активно испытывает симптомы психического заболевания. Пациенты, которых невозможно перенаправить, часто остро реагируют на внутренние раздражители или проявляют маниакальное поведение. Наконец, важно отметить, соответствует ли поведение пациента ситуации. Например, можно считать уместным, чтобы пациент, доставленный через полицию для принудительного обследования, был раздражительным и не сотрудничал. Однако, если в том же сценарии пациент смеялся и улыбался на протяжении всего интервью, это считалось бы неуместным.
Далее следует отметить описание их взаимодействия с интервьюером.[2] Например, сотрудничает ли пациент, или он взволнован, избегает, отказывается говорить или не может быть перенаправлен? Пациент, который не соглашается на интервью, может сопротивляться, если психиатрическая оценка была непроизвольной или активно испытывает симптомы психического заболевания. Пациенты, которых невозможно перенаправить, часто остро реагируют на внутренние раздражители или проявляют маниакальное поведение. Наконец, важно отметить, соответствует ли поведение пациента ситуации. Например, можно считать уместным, чтобы пациент, доставленный через полицию для принудительного обследования, был раздражительным и не сотрудничал. Однако, если в том же сценарии пациент смеялся и улыбался на протяжении всего интервью, это считалось бы неуместным.
Двигательная активность
Описывает, как двигается пациент и какие у него движения. Двигательная активность может указывать на основное психическое заболевание или неврологическое расстройство. Кроме того, поскольку дофаминовая система, на которую воздействуют лекарства, играет жизненно важную роль в движении, она особенно важна для мониторинга побочных эффектов лекарств.
Кроме того, поскольку дофаминовая система, на которую воздействуют лекарства, играет жизненно важную роль в движении, она особенно важна для мониторинга побочных эффектов лекарств.
Одним из аспектов мониторинга является скорость движений. Это может быть описано как нормальная психомоторная заторможенность/брадикинезия или психомоторное возбуждение/гиперкинезия. У пациента с депрессией или нейрокогнитивным расстройством может быть задержка психомоторного развития.[5] С другой стороны, психомоторное возбуждение может свидетельствовать о том, что больной остро находится под влиянием стимулятора или проявляет маниакальное поведение. Важно следить за походкой больного. Например, если походка жесткая, шаркающая или атаксическая, это может указывать на основное неврологическое заболевание. Одним из таких неврологических расстройств является болезнь Паркинсона, на которую указывает кардинальная триада, состоящая из ригидности, брадикинезии и тремора в покое. Если эти симптомы выявляются на ранней стадии при внимательном наблюдении клинициста, это может помочь в более ранней диагностике и лечении таких состояний.
Важно обратить внимание на позу пациента, так как это может указывать на основные проблемы. Длительная поза может свидетельствовать о кататонии, типе психомоторной неподвижности/ступора/негибкости и признаке психотических расстройств. Практики, незнакомые с этим состоянием, часто не замечают кататонию, но очень важно дифференцировать ее, поскольку она требует отдельного лечения, а не основного психоза. Если у пациента проявляется акатизия, беспокойное желание двигаться/неспособность оставаться на месте, он может проявлять гиперактивность/импульсивность, которая часто проявляется у пациентов с синдромом дефицита внимания и гиперактивности (СДВГ). В качестве альтернативы, пациент с акатизией может испытывать побочный эффект антипсихотика.[6] Другими аспектами движения, которые могут указывать на экстрапирамидные побочные эффекты (ЭПС) нейролептиков, являются ригидность, тремор и тики, такие как скрежетание зубами, причмокивание губами или выпячивание языка. Тяжелая внезапная ригидность, наблюдаемая после введения нейролептиков, считается острой дистонической реакцией. Хотя и редко, в самой крайней форме это может быть опасным для жизни, если затрагиваются мышцы гортани. Таким образом, практикующий врач должен отслеживать и лечить малейшие реакции, прежде чем они станут более серьезными. Поздняя дискинезия — это неврологическое состояние, возникающее в результате длительного приема нейролептиков, которое поддерживает эти экстрапирамидные побочные эффекты. Эти симптомы и их тяжесть можно более тщательно отслеживать с помощью шкалы аномальных непроизвольных движений (AIMS).
Хотя и редко, в самой крайней форме это может быть опасным для жизни, если затрагиваются мышцы гортани. Таким образом, практикующий врач должен отслеживать и лечить малейшие реакции, прежде чем они станут более серьезными. Поздняя дискинезия — это неврологическое состояние, возникающее в результате длительного приема нейролептиков, которое поддерживает эти экстрапирамидные побочные эффекты. Эти симптомы и их тяжесть можно более тщательно отслеживать с помощью шкалы аномальных непроизвольных движений (AIMS).
Речь
Речь оценивается пассивно на протяжении всего психиатрического опроса. Следует отметить такие качества, как количество словесных выражений, беглость, скорость, ритм, громкость и тон. Крайне важно отметить количество слов, которые говорит пациент. Если пациент говорит меньше, чем обычно, он может испытывать депрессию или тревогу. И наоборот, повышенное/гипервербальное количество речи также может указывать на некоторый уровень тревоги или на то, что пациент в настоящее время находится в маниакальном состоянии. Беглость относится к языковым навыкам пациента. Английский может не быть родным языком пациента, и он может не владеть им свободно. С другой стороны, английский может быть их родным языком, но у них могут быть трудности с подбором слов из-за измененного психического состояния или нейрокогнитивного расстройства. Темп речи может быть медленным у пациентов с депрессией или с нейрокогнитивным расстройством. Частота давления может указывать на острую интоксикацию психоактивными веществами или на то, что пациент переживает маниакальный эпизод.[6] Задержка речевого ответа может также указывать на нейрокогнитивное расстройство или на то, что пациент испытывает расстройство мыслительного процесса, такое как блокирование мыслей, наблюдаемое при психозе. Ритм речи может дать ключ к постановке ряда диагнозов. Невнятная речь может свидетельствовать об интоксикации. Дизартрия может свидетельствовать о возможной двигательной дисфункции при разговоре. Громкость может быть тихой, если пациент подавлен/замкнут, или громкой, если он взволнован.
Беглость относится к языковым навыкам пациента. Английский может не быть родным языком пациента, и он может не владеть им свободно. С другой стороны, английский может быть их родным языком, но у них могут быть трудности с подбором слов из-за измененного психического состояния или нейрокогнитивного расстройства. Темп речи может быть медленным у пациентов с депрессией или с нейрокогнитивным расстройством. Частота давления может указывать на острую интоксикацию психоактивными веществами или на то, что пациент переживает маниакальный эпизод.[6] Задержка речевого ответа может также указывать на нейрокогнитивное расстройство или на то, что пациент испытывает расстройство мыслительного процесса, такое как блокирование мыслей, наблюдаемое при психозе. Ритм речи может дать ключ к постановке ряда диагнозов. Невнятная речь может свидетельствовать об интоксикации. Дизартрия может свидетельствовать о возможной двигательной дисфункции при разговоре. Громкость может быть тихой, если пациент подавлен/замкнут, или громкой, если он взволнован. У некоторых пациентов есть нейрокогнитивное расстройство или проблемы со слухом, из-за которых они не могут контролировать громкость своего голоса. Наконец, тон может указывать на настроение пациента. Кроме того, детский тон может свидетельствовать о задержке развития в зависимости от возраста пациента.
У некоторых пациентов есть нейрокогнитивное расстройство или проблемы со слухом, из-за которых они не могут контролировать громкость своего голоса. Наконец, тон может указывать на настроение пациента. Кроме того, детский тон может свидетельствовать о задержке развития в зависимости от возраста пациента.
Настроение
Это субъективное описание пациентом своего самочувствия. Это определяется путем прямой просьбы пациента описать, как он себя чувствует, своими словами.[5] Он документируется цитатами, дословно расшифровывающими ответ пациента.
Влияние
Так практикующий врач описывает наблюдаемое выражение лица пациента с помощью его невербального языка.[2] Часто используемые термины: эвтимический, счастливый, грустный, раздраженный, сердитый, взволнованный, ограниченный, притупленный, плоский, широкий, причудливый, полный, лабильный, тревожный, яркий, приподнятый и эйфорический. В дополнение к этим терминам может быть описан диапазон воздействия. Например, пациент может быть минимально раздражен, а может быть крайне взволнован. Некоторые практикующие врачи также уточняют, соответствует ли аффект ситуации.[6] Считается, что пациент, который улыбается и смеется после того, как его доставили в больницу для непроизвольного обследования, испытывает неадекватно приподнятый аффект. Другой дескриптор, который клиницисты могут использовать для описания аффекта, заключается в том, соответствует ли аффект тому, что пациент говорит о своем настроении. Если пациент говорит, что его настроение «отличное» и он улыбается, то его аффект счастлив и, следовательно, конгруэнтен. Однако если этот пациент сказал «отлично» во время плача, то его аффект был бы слезливым и неконгруэнтным.
Например, пациент может быть минимально раздражен, а может быть крайне взволнован. Некоторые практикующие врачи также уточняют, соответствует ли аффект ситуации.[6] Считается, что пациент, который улыбается и смеется после того, как его доставили в больницу для непроизвольного обследования, испытывает неадекватно приподнятый аффект. Другой дескриптор, который клиницисты могут использовать для описания аффекта, заключается в том, соответствует ли аффект тому, что пациент говорит о своем настроении. Если пациент говорит, что его настроение «отличное» и он улыбается, то его аффект счастлив и, следовательно, конгруэнтен. Однако если этот пациент сказал «отлично» во время плача, то его аффект был бы слезливым и неконгруэнтным.
Мыслительный процесс
Это описание организации мыслей, выраженных пациентом.[5] Для нормального мыслительного процесса мысли описываются как линейные и целенаправленные. Общие описания нерегулярных мыслительных процессов: косвенные, тангенциальные, бегство идей, распущенность, настойчивость и блокировка мыслей. Обстоятельный мыслительный процесс описывает кого-то, чьи мысли связаны, но отходят от темы, прежде чем вернуться к исходной теме. С другой стороны, тангенциальный мыслительный процесс представляет собой серию связанных мыслей, которые уходят от темы, но не возвращаются к исходной теме. Полет идей — это тип мыслительного процесса, который похож на тангенциальный в том, что мысли уходят от темы, но связь между мыслями менее очевидна и слушателю труднее уследить. В свободном, неорганизованном мыслительном процессе нет никакой связи между мыслями и последовательностью мыслей.[5] Персеверации — это тип мыслительного процесса, при котором независимо от темы или вопроса пациент возвращается к одному и тому же предмету. Содержание этих персевераций будет важно отметить в следующем разделе. Наконец, блокировка мыслей наблюдается при психозе, когда у пациента возникают перерывы в мыслях, из-за которых трудно начать или закончить мысль. Ранее это обсуждалось в речи, поскольку у этих пациентов часто бывают паузы в речи и задержки в ответах на вопросы.
Обстоятельный мыслительный процесс описывает кого-то, чьи мысли связаны, но отходят от темы, прежде чем вернуться к исходной теме. С другой стороны, тангенциальный мыслительный процесс представляет собой серию связанных мыслей, которые уходят от темы, но не возвращаются к исходной теме. Полет идей — это тип мыслительного процесса, который похож на тангенциальный в том, что мысли уходят от темы, но связь между мыслями менее очевидна и слушателю труднее уследить. В свободном, неорганизованном мыслительном процессе нет никакой связи между мыслями и последовательностью мыслей.[5] Персеверации — это тип мыслительного процесса, при котором независимо от темы или вопроса пациент возвращается к одному и тому же предмету. Содержание этих персевераций будет важно отметить в следующем разделе. Наконец, блокировка мыслей наблюдается при психозе, когда у пациента возникают перерывы в мыслях, из-за которых трудно начать или закончить мысль. Ранее это обсуждалось в речи, поскольку у этих пациентов часто бывают паузы в речи и задержки в ответах на вопросы.
Содержание мыслей
По сути, это предмет мыслей, которые возникают у пациента. Это определяется путем прослушивания на протяжении всего интервью и путем прямого опроса. Если у пациента есть определенная озабоченность, у него может быть мыслительный процесс персеверационного типа, для которого важно документировать тему. При оценке содержания мыслей больного обязательно необходимо определить суицидальные мысли, мысли об убийстве, бред.
Врач может спросить пациента, есть ли у него суицидальные мысли или мысли об убийстве. Суицидальные мысли нуждаются в дополнительном разъяснении пассивными мыслями о желании умереть по сравнению с активными мыслями о желании покончить с собой. Кроме того, практикующие врачи должны быть в состоянии установить, есть ли у пациента план и намерение действовать в соответствии с такими мыслями. Это может быть трудно определить, поскольку пациенты редко сообщают такие подробности. Если есть какие-либо опасения по поводу суицидальных намерений, необходима более тщательная оценка суицидального риска. Оценка мыслей об убийстве следует аналогичной схеме: необходимо определить, являются ли мысли пассивными мыслями о желании кого-то умереть или активными мыслями об убийстве кого-то с планом и / или намерением действовать или без такового. Также жизненно важно попытаться получить от пациента, по отношению к которому у них есть мысли об убийстве. Согласно постановлению Тарасова по делу Верховного суда Калифорнии Tarasoff v. Regents of the University of California, . Обязанностью специалиста по психическому здоровью является предупреждение человека, если пациент угрожает его жизни.[8]
Оценка мыслей об убийстве следует аналогичной схеме: необходимо определить, являются ли мысли пассивными мыслями о желании кого-то умереть или активными мыслями об убийстве кого-то с планом и / или намерением действовать или без такового. Также жизненно важно попытаться получить от пациента, по отношению к которому у них есть мысли об убийстве. Согласно постановлению Тарасова по делу Верховного суда Калифорнии Tarasoff v. Regents of the University of California, . Обязанностью специалиста по психическому здоровью является предупреждение человека, если пациент угрожает его жизни.[8]
Бред – это твердо укоренившиеся ложные убеждения пациента, которые не являются частью системы культурных убеждений и сохраняются, несмотря на противоречивые доказательства.[6] Они могут быть правдоподобными или фантастическими по своей природе. Типы бреда включают причудливый, грандиозный, паранойя, персекуторный и соматический типы. Доказательства этих заблуждений часто трудно получить от пациента, потому что он может знать, что другие не верят ему и опасаются преследований. Врачам-психиатрам требуется практика, чтобы выявлять эти заблуждения у пациентов тонким и непредубежденным образом. Например, нельзя спрашивать пациента: «Вы параноик?», а скорее: «Вы обеспокоены тем, что кто-то следит за вами или шпионит за вами?» Некоторыми распространенными бредом преследования являются паранойя, связанная с тем, что кто-то следит за ними или шпионит за ними с помощью камеры. Другие — это грандиозные убеждения о том, что вы — Бог, королевская особа, знаменитость или богатство. Соматический бред часто возникает из ощущений, которые испытывает больной. Например, распространенный соматический бред заключается в том, что пациент беременен (часто встречается у мужчин и женщин) или что внутри него находится паразит или инопланетянин из-за запора или вздутия живота. При определении того, является ли что-то бредом, важно сравнить то, во что верит пациент, с объективными побочными сообщениями от посторонних или лабораторными данными. Например, взлохмаченный пожилой пациент, утверждающий, что он известная модель, на самом деле мог быть таковой в прошлом.
Врачам-психиатрам требуется практика, чтобы выявлять эти заблуждения у пациентов тонким и непредубежденным образом. Например, нельзя спрашивать пациента: «Вы параноик?», а скорее: «Вы обеспокоены тем, что кто-то следит за вами или шпионит за вами?» Некоторыми распространенными бредом преследования являются паранойя, связанная с тем, что кто-то следит за ними или шпионит за ними с помощью камеры. Другие — это грандиозные убеждения о том, что вы — Бог, королевская особа, знаменитость или богатство. Соматический бред часто возникает из ощущений, которые испытывает больной. Например, распространенный соматический бред заключается в том, что пациент беременен (часто встречается у мужчин и женщин) или что внутри него находится паразит или инопланетянин из-за запора или вздутия живота. При определении того, является ли что-то бредом, важно сравнить то, во что верит пациент, с объективными побочными сообщениями от посторонних или лабораторными данными. Например, взлохмаченный пожилой пациент, утверждающий, что он известная модель, на самом деле мог быть таковой в прошлом. Другие типы бреда включают в себя включение мысли, трансляцию мысли, изъятие мысли, чтение мыслей и идеи ссылки. Это относится к случаям, когда пациенты считают, что они контролируют мысли других, или наоборот. Идеи ссылки относятся к ситуации, когда пациент считает, что он получает особое сообщение по телевидению, радио или из Интернета, которого там нет.
Другие типы бреда включают в себя включение мысли, трансляцию мысли, изъятие мысли, чтение мыслей и идеи ссылки. Это относится к случаям, когда пациенты считают, что они контролируют мысли других, или наоборот. Идеи ссылки относятся к ситуации, когда пациент считает, что он получает особое сообщение по телевидению, радио или из Интернета, которого там нет.
Восприятие
В этом разделе описываются некоторые из различных видов галлюцинаций, которые могут испытывать пациенты. Это оценивается путем опроса пациента, что он воспринимает. Галлюцинация – это восприятие чего-либо в отсутствие каких-либо внешних раздражителей. Важно противопоставить иллюзию, которая представляет собой неправильное восприятие, основанное на фактическом стимуле, например, когда вы думаете, что слышите свое имя в толпе. Напротив, галлюцинации, возникающие при засыпании (гипнагогические), пробуждении ото сна (гипнопомпические) или сонный паралич, не являются патологическими и могут считаться нормальными. Наиболее распространенными галлюцинациями являются слуховые и зрительные, но они также могут быть обонятельными, тактильными и вкусовыми. Спрашивая о слуховых галлюцинациях, важно отметить, какой звук слышен или голос. Если пациент слышит один или несколько голосов, спросите, узнает ли пациент этот голос или голоса, какого пола они кажутся и что эти голоса говорят ему. Слуховая галлюцинация Бога, желающего пациенту хорошего дня, потенциально может относиться к сфере нормы в зависимости от религиозной и этнической культуры пациента. Слуховые галлюцинации, которые не считаются нормальными, могут быть негативными и антагонистическими по отношению к пациенту или давать ему команды причинять вред себе или другим. Даже если больной верит, что это Бог, такие опасные слуховые галлюцинации считаются патологией и симптомом психического заболевания. Спрашивая о зрительных галлюцинациях, важно получить как можно больше подробностей. Если пациент видит змей, попросите его описать змей. Сколько их там? Что они делают? Кроме того, как и в случае со слуховыми галлюцинациями, некоторые зрительные галлюцинации можно считать нормальными, например, видение призрака умершего любимого человека вскоре после его смерти.
Наиболее распространенными галлюцинациями являются слуховые и зрительные, но они также могут быть обонятельными, тактильными и вкусовыми. Спрашивая о слуховых галлюцинациях, важно отметить, какой звук слышен или голос. Если пациент слышит один или несколько голосов, спросите, узнает ли пациент этот голос или голоса, какого пола они кажутся и что эти голоса говорят ему. Слуховая галлюцинация Бога, желающего пациенту хорошего дня, потенциально может относиться к сфере нормы в зависимости от религиозной и этнической культуры пациента. Слуховые галлюцинации, которые не считаются нормальными, могут быть негативными и антагонистическими по отношению к пациенту или давать ему команды причинять вред себе или другим. Даже если больной верит, что это Бог, такие опасные слуховые галлюцинации считаются патологией и симптомом психического заболевания. Спрашивая о зрительных галлюцинациях, важно получить как можно больше подробностей. Если пациент видит змей, попросите его описать змей. Сколько их там? Что они делают? Кроме того, как и в случае со слуховыми галлюцинациями, некоторые зрительные галлюцинации можно считать нормальными, например, видение призрака умершего любимого человека вскоре после его смерти.
Часто пациенты отрицают наличие галлюцинаций, несмотря на то, что они у них были. Это может быть либо из-за паранойи, либо из-за страха, вызванного тем, что они переживают. Даже если пациент отрицает наличие галлюцинаций, важно отметить, активно ли он реагирует на внутренние стимулы, разговаривая с кем-то, кого нет, или глядя на что-то, чего нет.
Познание
Наиболее распространенными областями познания, оцениваемыми при обследовании психического статуса, являются бдительность, ориентация, внимание/концентрация, память и абстрактное мышление. Если при оценке когнитивных функций или любой другой части исследования психического статуса практикующий врач обнаруживает симптомы возможного нейрокогнитивного расстройства, возможен более тщательный скрининг с помощью дополнительных инструментов оценки, таких как мини-тест психического состояния (MMSE), Монреальский когнитивный тест (МОСА), или Mini-Cog.[3][5]
Настороженность — уровень сознания пациента. Это может быть описано как бдительность, сонливость, оглушенность, ступор или коматозное состояние. Тревога означает, что пациент полностью проснулся и может реагировать на раздражители. Сонливость означает, что пациент вялый или сонливый. Сонливость считается пониженным уровнем сознания, но пациент все еще способен воспринимать раздражители и его довольно легко разбудить. Притупление означает, что слабые или умеренные стимулы могут не возбудить пациента, и когда разбуженный пациент будет сонливым с отсроченными реакциями. Больной в ступоре не реагирует почти на все раздражители и при возбуждении может быстро снова заснуть без продолжения стимуляции. Больной в коматозном состоянии не реагирует ни на какие раздражители, включая энергичные и вредные.[6] Измененный уровень сознания или чувствительности может указывать на то, что у пациента могла быть травма головы, он проглотил вещество или у него делирий из-за другого заболевания.[9]]
Это может быть описано как бдительность, сонливость, оглушенность, ступор или коматозное состояние. Тревога означает, что пациент полностью проснулся и может реагировать на раздражители. Сонливость означает, что пациент вялый или сонливый. Сонливость считается пониженным уровнем сознания, но пациент все еще способен воспринимать раздражители и его довольно легко разбудить. Притупление означает, что слабые или умеренные стимулы могут не возбудить пациента, и когда разбуженный пациент будет сонливым с отсроченными реакциями. Больной в ступоре не реагирует почти на все раздражители и при возбуждении может быстро снова заснуть без продолжения стимуляции. Больной в коматозном состоянии не реагирует ни на какие раздражители, включая энергичные и вредные.[6] Измененный уровень сознания или чувствительности может указывать на то, что у пациента могла быть травма головы, он проглотил вещество или у него делирий из-за другого заболевания.[9]]
Ориентация относится к осознанию пациентом своего положения и окружения. Это оценивается путем опроса пациента, знают ли они свое имя, текущее местоположение (включая город и штат) и дату. Тот, кто в норме полностью ориентирован, но остро не ориентируется, может испытывать интоксикацию психоактивными веществами, первичное психическое заболевание или делирий. Делирий можно легко пропустить и ошибочно классифицировать как первичное психическое заболевание. Важно уметь дифференцировать это измененное психическое состояние, поскольку оно может означать наличие критического состояния здоровья, которое необходимо оценить и лечить.[10]
Это оценивается путем опроса пациента, знают ли они свое имя, текущее местоположение (включая город и штат) и дату. Тот, кто в норме полностью ориентирован, но остро не ориентируется, может испытывать интоксикацию психоактивными веществами, первичное психическое заболевание или делирий. Делирий можно легко пропустить и ошибочно классифицировать как первичное психическое заболевание. Важно уметь дифференцировать это измененное психическое состояние, поскольку оно может означать наличие критического состояния здоровья, которое необходимо оценить и лечить.[10]
Внимание/концентрацию можно оценить на протяжении всего интервью, наблюдая, насколько хорошо пациент остается сосредоточенным на заданных вопросах.[3] В качестве альтернативы, это может быть непосредственно проверено множеством способов. Один из способов — попросить пациента постукивать по руке каждый раз, когда он слышит определенную букву в цепочке случайных букв. Если у них хорошие математические навыки, то другой метод — попросить пациента сосчитать от 100 до 7. Кроме того, практикующий врач может попросить пациента произнести слово вперед и назад или попросить его повторить случайную цепочку чисел вперед и назад. назад.[2][6] Нарушение внимания/концентрации может быть симптомом беспокойства, депрессии, плохого сна или нейрокогнитивного расстройства.[3] При описании состояния пациента практикующий врач может задокументировать его как плохое, ограниченное, удовлетворительное или, в случае предыдущего сравнения, ухудшение по сравнению с улучшением. Кроме того, практикующий врач может конкретно описать задачу и работу пациента.
Кроме того, практикующий врач может попросить пациента произнести слово вперед и назад или попросить его повторить случайную цепочку чисел вперед и назад. назад.[2][6] Нарушение внимания/концентрации может быть симптомом беспокойства, депрессии, плохого сна или нейрокогнитивного расстройства.[3] При описании состояния пациента практикующий врач может задокументировать его как плохое, ограниченное, удовлетворительное или, в случае предыдущего сравнения, ухудшение по сравнению с улучшением. Кроме того, практикующий врач может конкретно описать задачу и работу пациента.
Память подразделяется на немедленную память, отложенную память, недавнюю память и долговременную память. Практикующий врач может выбрать оценку одного или всех типов памяти во время оценки. Немедленный отзыв — это просьба пациента повторить вам что-то. Это определяет, может ли пациент зарегистрировать новую информацию.[3] Это может быть список случайных слов, случайных чисел или предложение.[6] Отсроченный отзыв — это просьба пациента повторить вам то же самое через определенное время (обычно от 1 до 5 минут) после выполнения другого задания, которое не позволяет пациенту повторять ответ для отработки ответа. [3] Даже если у пациента нет отсроченного припоминания, он может вспомнить информацию, если ему дать подсказку. В этом случае отсроченный отзыв пациента не будет сохранен, а подсказанный отзыв останется.[3] Недавняя память — это оценка того, насколько хорошо пациент помнит недавние события. Это можно определить во время интервью, спросив об истории болезни в настоящее время, о том, что они ели в начале дня или чем они занимались в свободное время. Долговременная память оценивает память пациента на давно прошедшие события. Примерами этого являются вопросы пациента о том, когда у него был ребенок, в какую среднюю школу он ходил, в доме своего детства или на свадьбе. Если у пациента нарушены ответы на тесты на припоминание и/или память, это может указывать на нейрокогнитивное расстройство, которое требует дальнейшего скрининга с помощью одного из тестов, упомянутых в начале этого раздела.
[3] Даже если у пациента нет отсроченного припоминания, он может вспомнить информацию, если ему дать подсказку. В этом случае отсроченный отзыв пациента не будет сохранен, а подсказанный отзыв останется.[3] Недавняя память — это оценка того, насколько хорошо пациент помнит недавние события. Это можно определить во время интервью, спросив об истории болезни в настоящее время, о том, что они ели в начале дня или чем они занимались в свободное время. Долговременная память оценивает память пациента на давно прошедшие события. Примерами этого являются вопросы пациента о том, когда у него был ребенок, в какую среднюю школу он ходил, в доме своего детства или на свадьбе. Если у пациента нарушены ответы на тесты на припоминание и/или память, это может указывать на нейрокогнитивное расстройство, которое требует дальнейшего скрининга с помощью одного из тестов, упомянутых в начале этого раздела.
Абстрактное мышление — это способность пациента делать выводы о значениях и понятиях. Это можно оценить, спросив пациента, что общего между двумя объектами или как интерпретировать распространенное высказывание, поговорку или пословицу. Буквальные интерпретации и ответы указывают на конкретное мышление, которое наблюдается при многих психических расстройствах, а также при некоторых умственных нарушениях и нейрокогнитивных расстройствах.[6]
Буквальные интерпретации и ответы указывают на конкретное мышление, которое наблюдается при многих психических расстройствах, а также при некоторых умственных нарушениях и нейрокогнитивных расстройствах.[6]
Проницательность
Это относится к пониманию пациентом своего заболевания и функциональных возможностей.[2] Обычно его описывают как плохое, ограниченное, удовлетворительное или, если есть предыдущее сравнение ухудшения по сравнению с улучшением. Если пациент может признать, что его слуховые галлюцинации не реальны, то у него правильное понимание. Если пациент не осознает, что его паранойя по поводу того, что вся пища отравлена, не может быть правдой, то его понимание плохое.
Решение
Это относится к способности пациента принимать правильные решения. Способ непосредственно оценить суждение состоит в том, чтобы спросить пациента, что бы он сделал в определенных сценариях. Часто это оценивается по истории пациента во время интервью и его наблюдаемых действий. [2] Это, как и понимание, также оценивается как плохое, ограниченное, удовлетворительное или, если есть предыдущая оценка для сравнения, ухудшение или улучшение. Пациенты, которые повторяют одни и те же ошибки снова и снова или отказываются принимать лекарства, проявляют недальновидность. Нередко встречаются пациенты, которые не верят, что их лекарства влияют на них положительно или вообще не влияют. Независимо от их плохой интуиции, некоторые пациенты проявляют справедливость, принимая лекарства, потому что они знают, что, если они их не примут, они вернутся в больницу для стационарного лечения. Люди с плохим суждением, как правило, плохо функционируют из-за тяжести своего психического заболевания. Пациенты с таким неверным суждением и функционированием обычно серьезно инвалидизируются и часто нуждаются в стационарном психиатрическом лечении.[4]
[2] Это, как и понимание, также оценивается как плохое, ограниченное, удовлетворительное или, если есть предыдущая оценка для сравнения, ухудшение или улучшение. Пациенты, которые повторяют одни и те же ошибки снова и снова или отказываются принимать лекарства, проявляют недальновидность. Нередко встречаются пациенты, которые не верят, что их лекарства влияют на них положительно или вообще не влияют. Независимо от их плохой интуиции, некоторые пациенты проявляют справедливость, принимая лекарства, потому что они знают, что, если они их не примут, они вернутся в больницу для стационарного лечения. Люди с плохим суждением, как правило, плохо функционируют из-за тяжести своего психического заболевания. Пациенты с таким неверным суждением и функционированием обычно серьезно инвалидизируются и часто нуждаются в стационарном психиатрическом лечении.[4]
Пример документации для карты пациента
Внешность: 25-летняя афроамериканка, возраст указан, одета в бумажную больничную форму, обрезанную таким образом, чтобы обнажить живот с видимым вертикальным шрамом на животе, и множественными татуировками с разными именами, видимыми на предплечьях с обеих сторон.
Поведение: Не испытывает острого дистресса, трудно перенаправить на собеседование, неуместно смеется и улыбается
Двигательная активность: Присутствует минимальное психомоторное возбуждение. Регулярная походка. Регулярная поза. Тиков, тремора или ЭПС нет.
Речь: гипервербальная, беглая, напористая, правильный ритм, равномерная громкость, счастливый тон идеи, отрицает мысли об убийстве. Вызвано грандиозное заблуждение о том, что он «ангел на миссии».
Восприятие: Одобряет слуховые галлюцинации Бога, повелевающего ей отправиться в Калифорнию. Отрицает зрительные галлюцинации. Не проявляет активной реакции на внутренние раздражители.
Когниция:
Сенсориум/ориентация: Бдительность и ориентация на человека, место и дату
Внимание/концентрация: Плохая. Невозможно написать МИР вперед и назад.
Память: Способен вспомнить 3/3 объекта сразу и через 1 минуту. Недавнее воспоминание — Целый, чтобы позавтракать сегодня утром. Долговременная память — не повреждена, в какой школе она училась.
 Даля 166
Даля 166 Дегтярева 174
Дегтярева 174 Макарова 543
Макарова 543 Герцена 123
Герцена 123 Гагарина 114
Гагарина 114 Каразина 305
Каразина 305