что происходит с телом, когда мы умираем
Когда пациент приближается к смерти, в его теле происходят изменения. Они касаются дыхания, кровообращения, сознания. Мы подробно объясняем, что происходит: если понять смерть, возможно, мы будем меньше ее бояться.
Автор: Якоб Зимманк
Автор статьи — в прошлом сотрудник паллиативной службы, которая курирует умирающих на дому. Он был поражен тем, как спокойно многие люди смотрят в лицо собственной смерти.
Когда начинается умирание? В какой момент человек начинает свой путь к смерти?
Умирание начинается задолго до того, как мы появимся на свет. Оно закладывается еще в утробе, в скоплении клеток, из которого формируется будущий ребёнок. Некоторые клетки лишние, и они должны освободить место для новых. Только так смогут появиться органы ребенка. Именно за счет этого почек только две, а пальцев на руке — только десять. В геноме каждой клетки уже заложены программы, которые действуют как своеобразная «катапульта».
Становление человека — это процесс, в котором участвуют как жизнь, так и смерть. По словам доктора паллиативной медицины Жана-Доменико Боразио, смерть — это «необходимое условие для того, чтобы мы в принципе могли появиться на свет как жизнеспособные организмы».
«Что нам известно доподлинно, так это то, что человек не умирает внезапно, в одночасье» –
Жан-Доменико Боразио, врач паллиативной помощи
Смерть вездесуща — но, появившись на свет, мы забываем об этом.
И, если всё хорошо, то смерть снова появится в нашей жизни только через несколько десятков лет. Нередко это будет заболевание, которое нельзя вылечить: рак, болезнь сердца или заболевание почек, из-за которого они больше не могут очищать кровь. И вот тогда начинается процесс умирания.
«Что нам известно доподлинно, так это то, что человек не умирает внезапно, в одночасье. Органы человеческого тела прекращают функционировать постепенно, не все одновременно, а затем в какой-то момент их работа прекращается» — рассказывает доктор Боразио.
В результате цепной реакции перестают работать печень, почки, лёгкие и сердце.
Заболевания бывают самые различные, однако в конце жизни всё всегда идёт по одной и той же схеме: сердце прекращает биться, останавливается дыхание и в последнюю очередь угасает сознание.
При этом очень трудно разделить работу сердца и головного мозга. Если сердце перестает качать кровь, насыщенную кислородом, клетки мозга начинают гибнуть уже через несколько секунд. А через несколько минут наступает смерть мозга: на ЭЭГ в этот момент будет видна прямая линия вместо привычных кривых и зубцов. Перестают работать и рефлексы, которыми управляют глубинные отделы мозга, ответственные за дыхание, глотание и сознание.
Бывает и наоборот. В головном мозге находятся центры, которые регулируют все жизненно важные функции: кровяное давление, работу сердца, дыхание. Если произойдет повреждение этих центров — дыхание прекратится, сердечный ритм нарушится. Часто такое повреждение наступает, когда в результате автокатастрофы или несчастного случая резко повышается внутричерепное давление. Кости черепа твёрдые, поэтому при сильном ударе мягкие ткани мозга выдавливаются в единственное естественное отверстие, которое есть в черепе, — большое затылочное отверстие. Через него полость черепа сообщается с позвоночным каналом (спинной мозг переходит в ствол головного мозга). Если ствол мозга пережат или повреждён, человек умирает.
Однозначных признаков нет, но есть общие закономерности
Последние годы, месяцы и дни жизни умирающие проживают по-разному.
«Процесс умирания очень индивидуален», — рассказывает Лукас Радбрух, президент Немецкого общества паллиативной медицины и профессор Университетской клиники Бонна.
Часто он длится месяцы и даже годы.
Медики разделяют умирание на три стадии: в начале наступает «терминальная» стадия, которая продолжается один-два года. В это время постепенно снижается функционирование отдельных внутренних органов, умирающий всё чаще испытывает усталость. Затем следует «предфинальная» стадия, которая может длиться несколько недель или месяцев. В это время появляются такие симптомы, как одышка и боль. И, наконец, «финальная» стадия — последние дни. Больной перестаёт есть и пить и медленно угасает.
«Раньше считалось, что о приближении смерти свидетельствует бледность кожи в области носогубного треугольника» — говорит Радбрух. Но это тоже ненадёжный признак.
Сейчас исследования, которые позволяют точно определить время смерти, находятся на начальной стадии. Некоторые ученые исследуют пробы крови на наличие маркеров, при помощи которых можно будет рассчитать оставшуюся продолжительность жизни. По словам Радбруха, лучше всего спросить лечащего врача: удивилась бы она, если бы узнала, что больной умер этой ночью или на будущих выходных? Если врач скажет, что не удивлена, — значит, пора готовиться к смерти.
Некоторые ученые исследуют пробы крови на наличие маркеров, при помощи которых можно будет рассчитать оставшуюся продолжительность жизни. По словам Радбруха, лучше всего спросить лечащего врача: удивилась бы она, если бы узнала, что больной умер этой ночью или на будущих выходных? Если врач скажет, что не удивлена, — значит, пора готовиться к смерти.
Часть 2. Предсмертный хрип
Несмотря на то, что умирание — процесс строго индивидуальный, есть определённые физические изменения, общие для большинства пациентов (Palliative Care Review: Plonk&Arnold, 2005).
По мере приближения к смерти схожих черт всё больше, хотя причина смерти может быть разной. Умирающие обессилены, дышат с трудом и испытывают боль. Дыхание меняется: сначала оно становится неглубоким, затем — прерывистым, однако через некоторое время умирающий снова может сделать глубокий вдох.
Врачи предполагают, что к этому моменту центры мозга, отвечающие за дыхание, уже поражены. Они с опозданием реагируют на наличие в крови углекислого газа, позволяя ему накопиться в большом количестве. В некоторых случаях при дыхании возникают шумы, один из них раньше носил название «предсмертного хрипа». Из-за невозможности отхаркивания и откашливания в глотке и бронхах скапливается секрет, который влияет на прохождение воздушного потока при дыхании.
Они с опозданием реагируют на наличие в крови углекислого газа, позволяя ему накопиться в большом количестве. В некоторых случаях при дыхании возникают шумы, один из них раньше носил название «предсмертного хрипа». Из-за невозможности отхаркивания и откашливания в глотке и бронхах скапливается секрет, который влияет на прохождение воздушного потока при дыхании.
Предсмертные хрипы — это нередко ужасный звук, однако нет никаких данных о том, что умирающий в этот момент страдает. То же самое касается повышения уровня углекислого газа в крови — предполагается, что это оказывает скорее успокаивающее и усыпляющее действие. Предсмертный хрип (как следует из названия) свидетельствует о том, что смерть близка (American Journal of Hospice and Palliative Medicine: Morita et al, 1998). Когда остаётся совсем немного времени, хрипы могут стать неконтролируемыми.
Кроме того, в последние дни и часы перед смертью наблюдаются изменения в кровообращении. Организм пытается доставить то небольшое количество кислорода, которое сердце ещё в состоянии прокачать с кровью, к жизненно важным органам.
Когда сознание меркнет
Радбрух говорит: «Кто-то до последнего вздоха остаётся в сознании. Другой может испытывать беспокойство и даже галлюцинации. А третий просто тихо угасает».
Причин для таких изменений достаточно. С одной стороны, вследствие неравномерного притока крови и кислорода нарушается метаболизм головного мозга. С другой стороны, некоторые органы перестают работать, и из-за этого в крови накапливаются токсичные вещества. Например, мочевина, которая выводится через почки, может в больших концентрациях повреждать нервные клетки. (Но и от этого умирающий не страдает. Забытье, вызванное высокой концентрацией мочевины в крови, схоже с наркозом — человеку не больно, даже приятно.
Кроме мочевины, в крови умирающего в большом количестве накапливаются кетоновые тела, которые тоже воздействуют на сознание человека. Они вырабатываются из жира и в условиях дефицита энергии используются организмом как заменитель глюкозы, необходимой для питания головного мозга и мышц. Именно это и происходит при умирании: человек перестает есть, но не испытывает чувства голода (JAMA: McCann et al., 1994).
Умирая, многие пациенты тихо угасают или, напротив, возбуждены и что-то взволнованно шепчут. Может сложиться впечатление, что они уже покинули этот мир, однако несмотря на это, «мы должны относиться к умирающим так, как будто они всё понимают», — подчеркивает Лукас Радбрух. «Нам точно не известно, как много они способны воспринять».
Многие пациенты продолжали воспринимать происходящее даже после остановки сердца. Об этом свидетельствуют результаты крупного исследования. Учёные опросили 140 человек из Великобритании, Австрии и США, переживших остановку сердца. Девять процентов опрошенных сообщили, что испытали околосмертные переживания: чувствовали страх, видели свет или членов семьи.
Девять процентов опрошенных сообщили, что испытали околосмертные переживания: чувствовали страх, видели свет или членов семьи.
Двое из опрошенных помнили процесс собственного реанимирования. Один из них рассказывал о том, что наблюдал за действиями врачей сверху, из угла комнаты. Он помнит, что врачи включили дефибриллятор и пытались «запустить» сердце, заставить его снова биться в нужном ритме. И это совпадало с тем, что происходило в действительности. Интересно, что больной пришёл в сознание только через несколько минут после остановки сердца.
Последний фейерверк
Когда сердце останавливается и перестаёт снабжать головной мозг кислородом, нервные клетки гибнут не сразу. Напротив, их активность резко возрастает. Об этом сообщают учёные, которые исследовали электрическую активность мозга у лабораторных крыс (мозг крысы во многом схож с мозгом человека). Через несколько минут после того, как у грызунов переставало биться сердце, можно было наблюдать всплеск электрической активности — исключительно сильный. «Это может объяснить, почему воспоминания больных, переживших клиническую смерть, настолько реальные и точные», — пишет один из авторов исследования, анестезиолог Джордж Машур (George Mashour) из Медицинской школы при Мичиганском университете.
«Это может объяснить, почему воспоминания больных, переживших клиническую смерть, настолько реальные и точные», — пишет один из авторов исследования, анестезиолог Джордж Машур (George Mashour) из Медицинской школы при Мичиганском университете.
Когда останавливается сердце, в головном мозге происходит настоящий «фейерверк». Нервные клетки выбрасывают колоссальное количество норадреналина, который воздействует на лобные доли мозга и обостряет внимание. Также происходит выброс серотонина, поэтому возможны галлюцинации и мистические озарения. И в самый последний момент из среднего мозга поступает дофамин. Он отвечает за чувство удовлетворения, дарит ощущение тепла и радости. Возможно, даже счастья.
Оригинал интервью — на ZEIT ONLINE.
Благодарим волонтёра фонда «Вера» Вениамина Сапожникова за перевод этой статьи.
Как поддержать пациентов хосписов?
Поддержать пациентов хосписов очень легко. Можно подписаться на ежемесячные пожертвования (поставив галочку напротив «Хочу жертвовать ежемесячно») или совершить разовое пожертвование:
Можно подписаться на ежемесячные пожертвования (поставив галочку напротив «Хочу жертвовать ежемесячно») или совершить разовое пожертвование:
Спасибо вам всегда.
Как называется состояние перед смертью?
Творчество › Что значит если › Если у человека большие зрачки что это значит
Аго́ния (от др. -греч. ἀγωνία лат. Agonia — борьба) — терминальное состояние организма, предшествующее наступлению смерти, которое связано с активизацией компенсаторных механизмов, направленных на борьбу с угасанием жизненных сил организма.
- Сколько длится процесс умирания?
- Сколько длится состояние агонии?
- Что чувствует человек в терминальной стадии?
- Как долго длится Предагония?
- Когда человек умирает какие симптомы?
- Что чувствует человек в состоянии агонии?
- Как называется состояние между жизнью и смертью?
- Что чувствует человек в Предагонии?
- Что наступает после агонии?
- Когда наступает агония?
- Сколько длится терминальная стадия?
- Сколько живут при терминальной стадии?
- Что такое критическая смерть?
- Какие пятна появляются перед смертью?
- Какая температура при агонии?
- Какой пульс у человека перед смертью?
- Какое дыхание у умирающего человека?
- Какой признак не наблюдается при агонии?
- Как долго длится терминальное состояние?
- Какое состояние предшествует агонии?
- Какие бывают виды смерти?
Сколько длится процесс умирания?
Продолжительность клинической смерти в среднем около 5 — 6 мин. За это время происходит достаточно быстрое накопление изменений в жизненно важных структурах, разрушительные процессы становятся необратимыми и клиническая смерть переходит в биологическую.
За это время происходит достаточно быстрое накопление изменений в жизненно важных структурах, разрушительные процессы становятся необратимыми и клиническая смерть переходит в биологическую.
Сколько длится состояние агонии?
Преагональное и агональное состояния могут длиться от нескольких минут до нескольких часов (иногда они могут быть очень кратковременные, поэтому не всегда возможно их отследить).
Что чувствует человек в терминальной стадии?
Терминальная пауза характеризуется внезапным прекращением дыхания, угасанием роговичных рефлексов и длится от нескольких секунд до 3 мин. Агония — второй период умирания. Предшествует наступлению клинической смерти. Вначале исчезает болевая чувствительность, угасают все рефлексы, наступает потеря сознания.
Как долго длится Предагония?
Это состояние может продолжаться до 4 минут. Наиболее характерные признаки — внезапная остановка дыхания после его учащения, расширение зрачков и отсутствие их реакции на свет, резкое угнетение сердечной деятельности (череда непрерывных импульсов на ЭКГ сменяется единичными всплесками активности).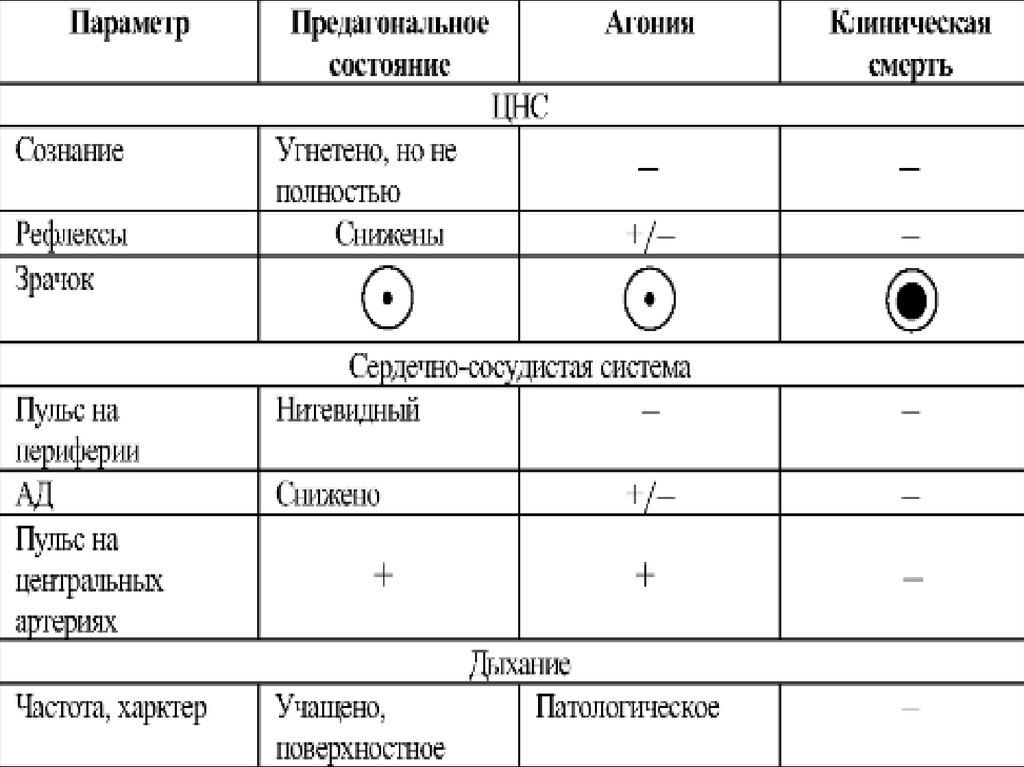
Когда человек умирает какие симптомы?
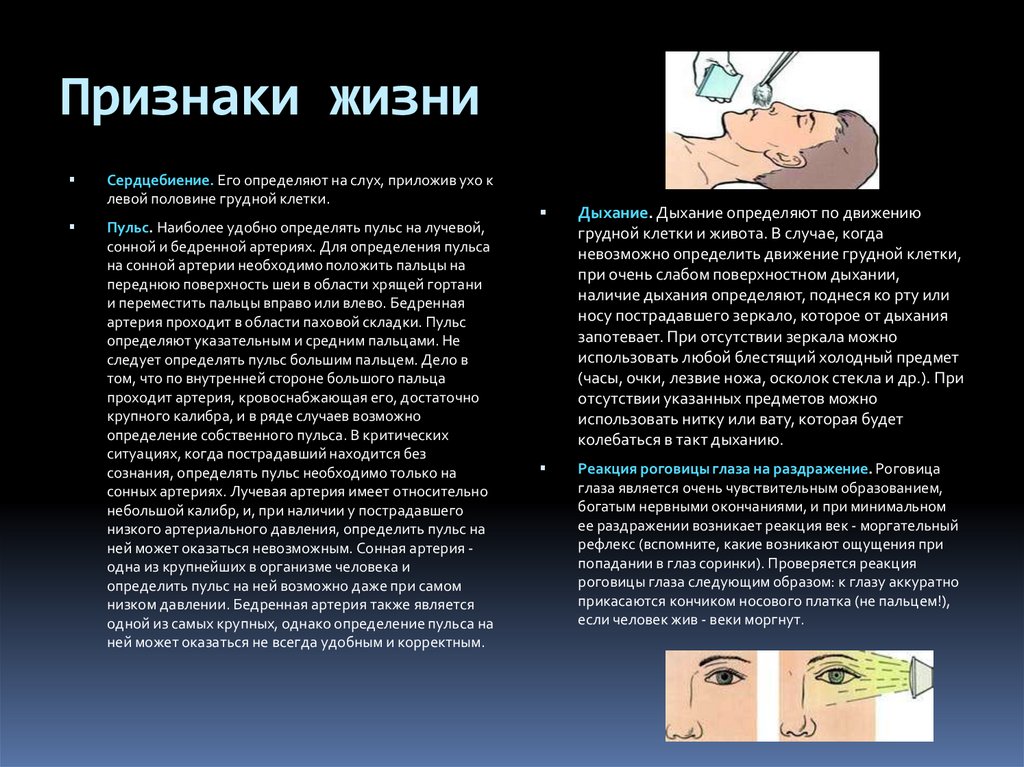
Основными признаками клинической смерти являются: 1. Отсутствие сознания 2. Отсутствие самостоятельного дыхания 3. Отсутствие пульсации на магистральных сосудах Дополнительными признаками клинической смерти являются: 1.
Что чувствует человек в состоянии агонии?
Клиника агонии характеризуется симптомами угнетения жизненно важных функций организма, обусловленными выраженной гипоксией. Наблюдается потеря сознания, расширение зрачков, угасание реакции зрачков на свет, исчезают роговичный, сухожильные и кожные рефлексы.
Как называется состояние между жизнью и смертью?
Агония — состояние, которое предшествует смерти. При этом у человека отмечаются некоторые признаки жизнедеятельности, например, повышение артериального давления, проблески сознания. Но нормализовать сердечную деятельность и дыхание не представляется возможным.
Что чувствует человек в Предагонии?
Преагональное состояние (лат. lastatus praeagonalis; син. преагония) — состояние организма, которое предшествует агонии и характеризуется развитием торможения в высших отделах центральной нервной системы; проявляется сумеречным помрачением сознания, протекающее в некоторых случаях с возбуждением бульбарных центров.
преагония) — состояние организма, которое предшествует агонии и характеризуется развитием торможения в высших отделах центральной нервной системы; проявляется сумеречным помрачением сознания, протекающее в некоторых случаях с возбуждением бульбарных центров.
Что наступает после агонии?
После агонии наступает клиническая смерть — состояние, при котором отсутствуют основные признаки жизни (сердцебиение и дыхание), но еще не развились необратимые изменения в организме, характеризующие биологическую смерть. Клиническая смерть длится 3-5 мин. Это время необходимо использовать для реанимации.
Когда наступает агония?
При умирании в состоянии глубокого наркоза терминальная пауза отсутствует. По окончании терминальной паузы развивается агония. Во время агонии артериальное давление и пульс не определяются (пульс отсутствует на периферических и резко ослабевает на крупных артериях).
Сколько длится терминальная стадия?
Продолжается в течение 5-7 минут, затем следует летальный исход. Терминальное состояние требует оказания неотложной помощи. В этом случае счет идет буквально на минуты. Крайне важно восстановить деятельность организма в кратчайшие сроки.
Терминальное состояние требует оказания неотложной помощи. В этом случае счет идет буквально на минуты. Крайне важно восстановить деятельность организма в кратчайшие сроки.
Сколько живут при терминальной стадии?
Средняя продолжительность жизни при применении классических методов лечения составляла 2–6 месяцев. В настоящее время существует инновационный метод лечения — гипертермическая интраперитонеальная химиотерапия (HIPEC).
Что такое критическая смерть?
Клини́ческая смерть — обратимый этап смерти, переходный период между жизнью и биологической смертью. На данном этапе прекращается работа сердца и дыхание, полностью исчезают все внешние признаки работы организма. При этом гипоксия не вызывает необратимых изменений в чувствительных к ней органах и системах.
Какие пятна появляются перед смертью?
Тру́пные пя́тна (лат. livor mortis) являются, видимо, самым известным признаком наступления биологической смерти. Они относятся к ранним трупным явлениям и представляют собой, как правило, участки кожи синюшно-фиолетовой окраски.
Какая температура при агонии?
Температура может довольно часто изменяться в широких пределах. Допустим, температура может подниматься до 39 градусов по Фаренгейту, она вызывает у человека лихорадку и жар, а через 15 минут температура падает до 36 градусов по Фаренгейту, а конечности могут побледнеть и даже изменить цвет кожи.
Какой пульс у человека перед смертью?
Пульс выше 75 ударов в минуту — признак угрозы внезапной смерти, считают ученые. Результаты исследования опубликованы 15 апреля в издании MedicalXpress. В исследовании принимали участие 798 мужчин из шведского города Гетеборга, родившиеся в 1943 году.
Какое дыхание у умирающего человека?
Умирающие обессилены, дышат с трудом и испытывают боль. Дыхание меняется: сначала оно становится неглубоким, затем — прерывистым, однако через некоторое время умирающий снова может сделать глубокий вдох. Врачи предполагают, что к этому моменту центры мозга, отвечающие за дыхание, уже поражены.
Какой признак не наблюдается при агонии?
Кислородного голодания всех органов и тканей Аналогичное состояние наблюдается при IV стадии шока. и агонии отсутствие кровообращения и дыхания.
и агонии отсутствие кровообращения и дыхания.
Как долго длится терминальное состояние?
Продолжается в течение 5-7 минут, затем следует летальный исход. Терминальное состояние требует оказания неотложной помощи. В этом случае счет идет буквально на минуты. Крайне важно восстановить деятельность организма в кратчайшие сроки.
Какое состояние предшествует агонии?
Преагональное состояние (лат. lastatus praeagonalis; син. преагония) — состояние организма, которое предшествует агонии и характеризуется развитием торможения в высших отделах центральной нервной системы; проявляется сумеречным помрачением сознания, протекающее в некоторых случаях с возбуждением бульбарных центров.
Какие бывают виды смерти?
И в той, и в другой категории принято выделять три рода смерти. К родам ненасильственной смерти относятся — смерть физиологическая, смерть патологическая и смерть скоропостижная. Родами насильственной смерти являются убийство, самоубийство и смерть в результате несчастного случая.
Естественная смерть следует за развитием симптомов
Многие люди избегают обсуждения смерти. Часть боли естественной смерти можно облегчить, если близкие знают признаки и симптомы.
Следующая информация предназначена для того, чтобы помочь отдельным лицам и семьям пройти путь умирания — естественной части жизни.
Тело претерпевает множество изменений, готовясь к смерти. Эти изменения обычно начинаются в последние один-три месяца до смерти. Ни один, один или все из следующих знаков могут присутствовать во время поездки. Вы можете наблюдать медленное или быстрое прогрессирование этих признаков по мере того, как организм готовится к смерти.
Подробнее: Хоспис Sanford Health
Мы уникальны не только в том, как мы живем, но и в том, как мы умираем.
Обезболивание
Когда люди говорят, что у них болит, это обычно означает, что они болят где-то в теле. Боль обычно можно контролировать с помощью лекарств. У человека могут быть побочные эффекты, такие как сонливость или тошнота, в течение первых нескольких дней приема нового обезболивающего или увеличения дозы. Но большинство побочных эффектов обычно проходят через несколько дней.
Но большинство побочных эффектов обычно проходят через несколько дней.
Невербальные признаки боли:
- Стон
- Гримаса
- плачет
- Беспокойство
- Снятие
- Слабость
- Кожа бледного цвета
- Низкое или высокое кровяное давление
- Медленный или быстрый сердечный ритм
- Проблемы с дыханием
- Чрезмерная потливость
- Охрана, отсутствие мобильности
Вербальные признаки боли: Оцените боль по шкале от 0 до 10, где 0 — отсутствие боли, а 10 — сильная боль, которую можно себе представить.
Что вы можете сделать
- Если боль ощущается большую часть дня, круглосуточное назначение лекарств будет более полезным, чем если бы они принимались только по мере необходимости.
- Попробуй справиться с болью. Вместо того, чтобы ждать, пока боль станет действительно сильной, человек должен принять обезболивающее, когда боль начинается.
- Примите обезболивающее за полчаса до занятия, если оно усиливает боль.

- Человек должен попытаться расслабиться и сделать глубокий вдох. Мышцы будут менее напряжены, а обезболивающие подействуют лучше. Может помочь смена положения, прослушивание расслабляющей музыки или приглушение света.
- Тепло или холод могут помочь. Прикладывайте тепло или холод только на 20 минут за раз. Выдерживайте по крайней мере 20 минут между приложениями. Никогда не применяйте лед или тепло непосредственно на кожу. Никогда не позволяйте кому-либо спать в грелке.
- Иногда может потребоваться увеличение дозы и/или частоты приема обезболивающих препаратов. Если обезболивающее не действует так же хорошо, как раньше, поговорите с медсестрой о том, что можно сделать для успокоения.
- При необходимости используйте вспомогательные устройства, такие как ходунки, кресло-коляска и т. д.
Питание и обезвоживание
Питание занимает большую часть нашей жизни. Наша культура придает большое значение еде и роли питания в исцелении и становлении сильнее. Часто кормление и приготовление еды для любимого человека — это способ проявить любовь, заботу и заботу.
Часто кормление и приготовление еды для любимого человека — это способ проявить любовь, заботу и заботу.
Один из самых сложных моментов для лица, осуществляющего уход, это когда умирающий больше не ест и не пьет достаточно, чтобы остаться в живых. Но по мере того, как тело меняется, нежелание есть или пить является естественной реакцией. Еда может быть не такой вкусной. Жидкости могут быть предпочтительными. Обычно трудноперевариваемые продукты, такие как мясо, являются первыми продуктами, которые человек отвергает. Далее, человек может не хотеть есть овощи.
Неизлечимо больные часто не голодны. Тем, кто проголодался, обычно требуется лишь небольшое количество пищи или жидкости, чтобы утолить голод. Изменения, происходящие при обезвоживании, могут оказывать естественное обезболивающее (облегчающее боль) действие в последние дни жизни.
Обезвоживание также вызывает:
- Меньший диурез или меньшую потребность в использовании подкладного судна, писсуара или туалета, или меньшее количество эпизодов недержания мочи
- Меньше выделений в легких, что может облегчить кашель и заложенность носа
- Уменьшение отека, что может уменьшить симптомы давления
- Сухость во рту — это можно контролировать с помощью частого ухода за полостью рта
Что вы можете сделать
- Позвольте близкому человеку управлять своим питанием.

- Не форсируйте прием пищи или жидкости. Это естественная реакция – не хотеть есть или пить, поскольку тело готовится к смерти, и можно ожидать потери веса.
- Вы можете попробовать пищевые добавки.
- Предлагайте от четырех до шести небольших приемов пищи или легких закусок в течение дня. Более частые приемы пищи небольшими порциями могут быть более привлекательными, чем три больших приема пищи. Прохладные, пресные или мягкие продукты могут быть лучшими.
- Измените время приема пищи, чтобы человек не чувствовал боли и был наиболее энергичным. Часто это утро или полдень. Предложите лекарство от боли или тошноты за час до еды.
- Чашки с крышками, такие как дорожные кружки или детские кружки-непроливайки, позволяют слабому человеку пить, не беспокоясь о том, что они прольются.
- Обеспечьте частый уход за полостью рта. По мере обезвоживания организма рот становится сухим. Предложите кусочки льда и используйте искусственную слюну и увлажняющий крем для губ.

- Тампоны для чистки зубов также помогают поддерживать влажность полости рта.
- Жидкости для внутривенного введения обычно не используются в хосписах, когда человек начинает отказываться или не пьет жидкости. Внутривенное введение жидкости может перегрузить организм и вызвать больший дискомфорт.
- При обезвоживании организма может возникнуть лихорадка. Сначала попробуйте убрать лишние одеяла и использовать более легкое покрытие, например простыню. Лихорадку можно проверить, поместив термометр в рот или под мышку. Прохладное полотенце для мытья лба или губка для ванны могут обеспечить комфорт. Если лихорадка все еще сохраняется, могут быть назначены лекарства.
Запор
Запор часто возникает, когда человек принимает обезболивающие. Обычно следующие вмешательства начинаются одновременно с обезболивающим.
В дополнение к болеутоляющим запорам может способствовать снижение активности или движения, а также меньшее количество еды и питья. Тошнота, рвота и другие боли могут ощущаться, когда у человека запор.
Тошнота, рвота и другие боли могут ощущаться, когда у человека запор.
Что вы можете сделать
- Постарайтесь увеличить потребление клетчатки, предлагая больше фруктов, овощей и злаков.
- Пейте жидкости по мере переносимости.
- Подумайте о том, чтобы выпить чашку стимулятора, например кофе, или от 1/2 до 1 чашки теплого сока из чернослива.
- Попробуйте принять размягчитель стула и/или стимулятор.
- Будьте активнее, если можете.
Уход за кожей
Хороший уход за кожей может помочь умирающему чувствовать себя более комфортно. Это становится еще более важным, когда ваш любимый человек вынужден оставаться в постели, меньше есть и пить или больше не может контролировать работу мочевого пузыря или кишечника.
Что вы можете сделать
- Обеспечивать ежедневный уход за собой и соблюдение гигиены.
- Поощряйте ежедневные движения и занятия по мере переносимости, даже простые двигательные упражнения для рук и ног.

- Предотвращает травмы от натирания и трения.
- Используйте защитные кремы или мази для кожи. Применяйте обильно. Нет необходимости каждый раз удалять весь защитный крем или мазь.
- Используйте минеральное масло, чтобы облегчить удаление крема или мази.
- Защитные барьерные кремы или мази могут предотвратить грибковые или дрожжевые инфекции.
- Меняйте положение человека каждые два часа для удобства.
- Поощряйте потребление продуктов с высоким содержанием белка и калорий (в зависимости от переносимости и желания).
- Устройства сброса давления можно использовать для пяток и локтей.
- Держите кожу увлажненной с помощью лосьона на выбор.
- Для кровати или стула можно использовать специальные набивки или подушки.
- Сообщите медсестре хосписа, если возникнет раздражение или повреждение кожи.
Меры предосторожности при судорогах
Человек должен принимать лекарства для предотвращения или лечения судорог в соответствии с указаниями своего врача и медсестры хосписа.
Приступы редко представляют собой серьезную угрозу, но могут быть опасны, когда за приступом сразу же следует еще один и еще один.
Перед припадком человек может почувствовать предупреждающее ощущение (ауру). Это предупредит их о том, что вот-вот произойдет приступ. За припадком часто следуют спутанность сознания, дезориентация и сонливость.
Что вы можете сделать
- Когда у человека появляется ощущение ауры или начинаются приступы, попросите его лечь. Держитесь подальше от областей, которые могут привести к травме, пока приступ не прекратится. Если они в постели, накройте боковые поручни одеялом, чтобы предотвратить травмы.
- Не пытайтесь удерживать человека во время припадка.
- Положить пострадавшего на бок, чтобы обеспечить дренаж выделений и держать дыхательные пути открытыми.
- Ничего не кладите человеку в рот.
- Позвоните медсестре хосписа для получения дополнительных инструкций и помощи.
Физические изменения в последние одну-две недели жизни
За это время вы увидите много физических изменений. Вы можете увидеть некоторые или все из следующих изменений:
Вы можете увидеть некоторые или все из следующих изменений:
- Частота сердечных сокращений может увеличиваться или уменьшаться по сравнению с нормальной частотой сердечных сокращений. Это способ организма сохранять энергию. Когда сердце становится слабее, оно не будет качать так сильно, как раньше. Артериальное давление может упасть.
- Температура тела может колебаться между горячей и холодной. Кожа может быть липкой. Человек может больше потеть.
- Кожа может приобрести синюшный или фиолетовый цвет (пятнистость). Сначала это можно увидеть на ногтевых пластинах, ногах и руках.
- Характер дыхания может измениться, поскольку тело пытается сохранить энергию. Умирающий может дышать быстрее или медленнее, чем обычно. Глубина вдохов может уменьшиться и стать более поверхностной. Может наблюдаться нерегулярный характер дыхания. Возможны остановки дыхания (апноэ). Эти паузы могут длиться от нескольких секунд до минуты.
- При дыхании умирающего может быть слышен застой или хрипящий звук.
 Кашель обычно слабый и не всегда очищает эту заложенность. Часто при перегрузке можно помочь, повернув человека на ту или иную сторону.
Кашель обычно слабый и не всегда очищает эту заложенность. Часто при перегрузке можно помочь, повернув человека на ту или иную сторону. - Можно ожидать незначительного приема пищи и жидкости или их полного отсутствия. Поскольку умирающий выпивает меньше жидкости, у него меньше выделяется мочи. У него может быть недержание мочевого пузыря или кишечника.
- Может возникнуть или усилиться спутанность сознания или дезориентация. Они могут видеть вещи и/или людей, которых не видят другие, и говорить с людьми, которых там нет. Умирающий человек может перестать реагировать незадолго до смерти. У человека может быть остекленевший взгляд или слезы.
Что вы можете сделать
- Поддерживайте в комнате тишину и покой.
- Держите кожу сухой и чистой. Примите помощь в купании любимого человека в постели.
- Поговорите с любимым человеком. Сядьте и держите их за руку. Осязание и слух — это последние органы чувств.
- Подумайте о приобретении больничной койки, чтобы изголовье кровати можно было приподнять для облегчения дыхания.

- Расположите близкого человека так, чтобы у него было меньше заложенности носа или хриплого дыхания. Лекарства могут помочь при заложенности носа.
- Продолжайте давать лекарства в соответствии с указаниями, чтобы облегчить боль, беспокойство или одышку.
- Используйте одноразовые подгузники или одноразовые прокладки при недержании для защиты белья.
- Быть там — одно из самых приятных занятий, которые вы можете сделать.
Отстранение
Когда человек признает, что умирает, он может начать отстраняться. Они могут потерять интерес к любимым занятиям, друзьям и семье. Они могут проводить больше времени во сне. Во сне умирающий часто пересматривает свою жизнь. Лица, осуществляющие уход, и члены семьи могут видеть, как умирающий «работает», подняв руки вверх, или ковыряет одеяла во сне.
Иногда умирающий может также говорить об отъезде или возвращении домой. Они могут говорить об умерших членах семьи или друзьях. Умирающий может стать возбужденным и беспокойным.
Что вы можете сделать
- Поговорите с умирающим. Возможно, они не смогут ответить, но они вас услышат.
- Держите их за руку; сделать массаж. Прикосновение может быть утешительным.
- Сохраняйте атмосферу спокойной.
- Подумайте о лекарствах, которые помогут справиться с беспокойством или устранить основную причину, такую как боль или одышка.
- Поощряйте занятия или предлагайте отвлечение.
- Добро пожаловать, посетители. Но также имейте в виду, что ваш любимый человек может не переносить длительных свиданий или множества посещений в один день. Будьте честны с посетителями. Попросите их ограничить время посещения или скажите, что ваш любимый человек не хочет сегодня посетителей.
- Помогите близкому человеку решить любые проблемы.
- Перед смертью может произойти дезориентация и спутанность сознания.
Признаки естественной смерти
Признаки естественной смерти могут включать:
- Дыхание не видно и не слышно
- Нет сердцебиения
- Потеря контроля над мочевым пузырем или кишечником
- Нет ответа на ваш голос или прикосновение
- Веки приоткрыты
- Взгляд зафиксирован в определенном месте
- Челюсть расслаблена, рот слегка приоткрыт
Подготовка к смерти и реагирование на нее
Этот контрольный список поможет вам следить за тем, что необходимо сделать, когда кто-то умирает. Не все предметы будут нужны всем. Полезно будет отмечать пункты по мере их выполнения.
Не все предметы будут нужны всем. Полезно будет отмечать пункты по мере их выполнения.
Перед смертью
- Запишите номера банковских счетов, личные идентификационные номера и пароли к компьютерам/веб-сайтам.
- Обращайтесь за донорством органов, глаз или тканей по мере необходимости.
- Найдите и просмотрите похороны и пожелания умершего.
- Организация ухода за детьми или другими иждивенцами.
- Организовать уход за домашними животными.
- Договориться с похоронным бюро (кремация, захоронение, похороны и/или поминальные услуги).
- Подготовить и оформить некролог. Попросите почтовое отделение задержать или переслать почту. Отменить или изменить доставку на дом.
- Найдите сейф(ы). Свяжитесь с банком для процедур сейфа.
- Найдите важные бумаги и документы. Некоторые из предметов, которые вам могут понадобиться, включают:
- Свидетельства о рождении и браке
- Карточка социального обеспечения для детей-иждивенцев, супруга и умершего
- Последние федеральные налоговые декларации
- Военный билет, демобилизационные справки
- Завещания, кодицилы и трасты
- Банковские счета, акции, облигации и недвижимость
- Полисы страхования жизни
- Пособия по социальному обеспечению по телефону (800) 772-1213 или по телефону ssa.
 gov
gov - Пособие и пособия на погребение ветеранов
- Пособие по случаю смерти союза или братской организации
- Вознаграждения работникам, в том числе: отпускные, пособия в связи со смертью, пенсионные планы, отсроченная компенсация, окончательная заработная плата и возмещение медицинских расходов
- Возврат денег за страховку или отмененную подписку
- IRA счета
- Деловые, партнерские и инвестиционные соглашения
После смерти
- Сообщить в хоспис, а не в службу 911 или скорую помощь. Персонал хосписа поможет вам подтвердить, что человек умер. Они вызовут похоронное бюро и врача. Хотя это может звучать пугающе, цель команды хосписа — подготовить вас к тому, что произойдет. Для нас важно ваше физическое и эмоциональное благополучие.
- Уведомить ближайших родственников и близких друзей.
- Сообщить о доверенности.
- Организовать уход или утилизацию скоропортящегося имущества (продуктов питания, растений и т.
 д.)
д.)
После похорон
- Получить свидетельство о смерти (не менее шести копий для банковских счетов и страховых полисов).
- Ведите учет всех платежей на похороны и другие расходы.
- При необходимости сообщите об этом в Службу социального обеспечения и другие учреждения.
При необходимости
- Встретьтесь с адвокатом по поводу имущества.
- Определить стоимость активов.
- Встреча с CPA по вопросам налогообложения и бухгалтерского учета.
- Занимайтесь страхованием от пожаров, краж, гражданской ответственности и автострахования имущества умершего.
- Встретьтесь с агентом по страхованию жизни, чтобы получить пособие или рассмотреть варианты.
- Проверка кредитных карт и списание средств со счетов; отменить при необходимости.
- Не выплачивайте долги покойного, пока адвокат не обсудит это с семьей.
- Если речь идет о доверительном управлении, организуйте любые распределения и переводы.

- При необходимости подготовьте окончательную налоговую декларацию по подоходному налогу и налоговую декларацию по налогу на имущество.
Еще новости
- Никогда не рано принимать решения о медицинском обслуживании
- Дом Авы: хоспис с сердцем
- Санфордский хоспис делает возможным уход за больными в конце жизни
…
Опубликовано в Семейная медицина, медицинская информация, хосписы, средний возраст, услуги для пожилых людей, управление симптомами
Нет, большинство людей не испытывают сильной боли, когда умирают
Многие люди боятся смерти отчасти из-за ощущения, что они могут страдать от усиливающейся боли и других ужасных симптомов чем ближе. Часто бытует мнение, что паллиативная помощь не может облегчить такую боль, в результате чего многие люди умирают мучительной смертью.
Но мучительная смерть случается крайне редко. Доказательства паллиативной помощи показывают, что боль и другие симптомы, такие как усталость, бессонница и проблемы с дыханием, на самом деле улучшаются по мере того, как люди приближаются к смерти. Более 85% пациентов, получающих паллиативную помощь, к моменту смерти не имеют серьезных симптомов.
Более 85% пациентов, получающих паллиативную помощь, к моменту смерти не имеют серьезных симптомов.
Данные Австралийского объединения результатов паллиативной помощи (PCOC) показывают, что за последнее десятилетие произошло статистически значимое улучшение боли и других симптомов конца жизни. В этом виновато несколько факторов, связанных с более эффективной паллиативной помощью.
Читать далее: Что такое паллиативная помощь? Путешествие пациента по системе
К ним относятся более тщательная оценка потребностей пациентов, более качественные лекарства и улучшенная междисциплинарная помощь (не только врачи и медсестры, но и смежные медицинские работники, такие как терапевты, консультанты и духовная поддержка).
Но не все получают одинаковую стандартную медицинскую помощь в конце жизни. Каждый год в Австралии умирает около 160 000 человек, и, по нашим оценкам, 100 000 из этих смертей предсказуемы. Тем не менее, по оценкам PCOC, только около 40 000 человек получают специализированную паллиативную помощь в год.
Тем не менее, по оценкам PCOC, только около 40 000 человек получают специализированную паллиативную помощь в год.
Симптомы в конце жизни
Фактические данные показывают, что для подавляющего большинства тех, кто получает паллиативную помощь, она очень эффективна.
Наиболее распространенным симптомом, вызывающим у людей страдания в конце жизни, является усталость. В 2016 г. 13,3% пациентов сообщили о том, что в начале паллиативной помощи испытывали сильный дистресс из-за усталости. Затем последовали боли (7,4%) и проблемы с аппетитом (7,1%).
Стресс от усталости и аппетита неудивителен, так как потеря энергии и аппетита является обычным явлением по мере приближения смерти, в то время как с большей частью боли можно эффективно справиться. Другие проблемы, такие как проблемы с дыханием, бессонница, тошнота и проблемы с кишечником, возникают реже и обычно проходят по мере приближения смерти.
Вопреки распространенному мнению, в последние дни и часы жизни люди испытывают меньше боли и других проблем, чем в начале болезни. В 2016 году около четверти всех пациентов, получающих паллиативную помощь (26%), сообщили о наличии у них одного или нескольких тяжелых симптомов, когда они начали паллиативную помощь. Это уменьшилось до 13,9% по мере приближения смерти.
В 2016 году около четверти всех пациентов, получающих паллиативную помощь (26%), сообщили о наличии у них одного или нескольких тяжелых симптомов, когда они начали паллиативную помощь. Это уменьшилось до 13,9% по мере приближения смерти.
Самой распространенной проблемой в начале была усталость, которая осталась самой распространенной проблемой в конце. Боль встречается гораздо реже, чем усталость. В целом 7,4% пациентов сообщили о сильной боли в начале паллиативной помощи и только 2,5% сообщили о сильной боли в последние несколько дней. Затрудненное дыхание вызывает больше беспокойства, чем боль в последние дни жизни.
Эти цифры нужно рассматривать в связи с пожеланиями человека. Для небольшого числа пациентов верно то, что существующие лекарства и другие вмешательства не облегчают должным образом боль и другие симптомы.
Но некоторые пациенты, которые сообщают о проблематичной боли и симптомах, выбирают небольшое обезболивающее или вообще не принимают его. Это может быть связано с семейными, личными или религиозными причинами. Для некоторых пациентов это включает в себя страх опиоидов (активный ингредиент таких лекарств, как кодеин) и седативных препаратов, которые сократят их жизнь. Для других быть максимально бдительными в момент смерти необходимо по духовным причинам.
Это может быть связано с семейными, личными или религиозными причинами. Для некоторых пациентов это включает в себя страх опиоидов (активный ингредиент таких лекарств, как кодеин) и седативных препаратов, которые сократят их жизнь. Для других быть максимально бдительными в момент смерти необходимо по духовным причинам.
Не все получают эту помощь
Исходы пациентов варьируются в зависимости от ряда факторов, таких как доступные ресурсы и географическое положение. Люди, живущие в районах с высоким социально-экономическим статусом, имеют лучший доступ к паллиативной помощи, чем те, кто живет в районах с более низким социально-экономическим статусом.
Данные PCOC показывают, что пациенты, получающие помощь в больнице со специализированными специализированными службами паллиативной помощи, лучше контролируют боль и симптомы (благодаря круглосуточной помощи) по сравнению с теми, кто получает паллиативную помощь на дому. В настоящее время принято национальное консенсусное заявление об улучшении предоставления паллиативной помощи в больницах. Это необходимо расширить, включив в него смерть дома и смерть в учреждениях интернатного типа.
Это необходимо расширить, включив в него смерть дома и смерть в учреждениях интернатного типа.
Читать далее: Помощь при смерти — это одно, но правительства должны обеспечить доступность паллиативной помощи для всех, кто в ней нуждается.
Хотя существуют национальные стандарты паллиативной помощи и национальные стандарты безопасности и качества, каждый штат, территория, медицинский округ и организация несут ответственность за индивидуальное оказание паллиативной помощи. Следовательно, при оказании паллиативной помощи существуют разные подходы к оказанию помощи и ресурсам.
Недавние отчеты Генеральных аудиторских управлений Нового Южного Уэльса и штата Виктория подчеркивают спрос на услуги паллиативной помощи и потребность в соответствующих ресурсах для поддержки пациентов, лиц, осуществляющих уход, и их семей, а также для более комплексного предоставления информации и услуг в различных учреждениях по уходу.
Австралия может добиться большего успеха
Австралийская ассоциация результатов паллиативной помощи содержит информацию о более чем 250 000 человек, получивших специализированную паллиативную помощь за последнее десятилетие. Хотя участие в сборе данных является добровольным, оно постоянно используется. По оценкам коллаборации, ежегодно сообщается информация о более чем 80% пациентов специализированной паллиативной помощи.
Австралия занимает уникальное положение на международном уровне, поскольку у нее есть национальная система регулярной оценки результатов и опыта пациентов паллиативной помощи и их семей. Эти данные могут помочь клиницистам измерить эффективность своего лечения и помочь поставщикам внедрить передовой опыт. Эта информация также является важным доказательством, которое можно использовать для информирования общественности.
Доказательства тому, что австралийская паллиативная помощь эффективна почти для всех, кто ее получает. Но проблема в том, что многие тысячи людей ежегодно умирают, не имея доступа к необходимой им специализированной паллиативной помощи.



 Кашель обычно слабый и не всегда очищает эту заложенность. Часто при перегрузке можно помочь, повернув человека на ту или иную сторону.
Кашель обычно слабый и не всегда очищает эту заложенность. Часто при перегрузке можно помочь, повернув человека на ту или иную сторону. gov
gov д.)
д.)